Tatuagem: história, benefícios estéticos e riscos à saúde

A tatuagem é uma prática de modificação estética que existe há mais de 5.000 anos, sendo utilizada para alterar a cor da pele em diferentes regiões do corpo, como olhos, lábios e sobrancelhas.
Ela não apenas permite expressar a individualidade, mas também serve para embelezar e realçar partes específicas, podendo até ajudar a disfarçar certas doenças da pele, como vitiligo, alopecia e cicatrizes cirúrgicas.
Além de seu papel estético, as tatuagens podem ter um impacto importante para pacientes que passaram por procedimentos cirúrgicos. Um exemplo é o uso da tatuagem para recriar a aparência natural da aréola e do mamilo após a reconstrução mamária, trazendo mais confiança e bem-estar para quem passou por uma mastectomia.
No entanto, é importante lembrar que, apesar dos benefícios, a tatuagem pode envolver riscos à saúde.
Procedimentos realizados sem os cuidados adequados podem favorecer a transmissão de doenças infecciosas, além de agravar ou induzir doenças da pele e até afetar outros órgãos.
Quem mais faz tatuagem? Entenda as tendências e os riscos envolvidos
As tatuagens têm se tornado cada vez mais populares entre adolescentes e adultos jovens, mas sua prática está crescendo em todas as faixas etárias.
A popularidade das tatuagens varia em diferentes regiões do mundo: nos Estados Unidos, cerca de 30% da população possui ao menos uma tatuagem. Já na Colômbia, a porcentagem varia significativamente com a idade:
- 6% das pessoas acima de 35 anos possuem tatuagem.
- 19% entre 25 e 34 anos.
- 47% entre 18 e 24 anos.
Apesar da popularidade, é preocupante o número de pessoas que se sentem insatisfeitas com o resultado: aproximadamente 23% dos tatuados relatam arrependimento.
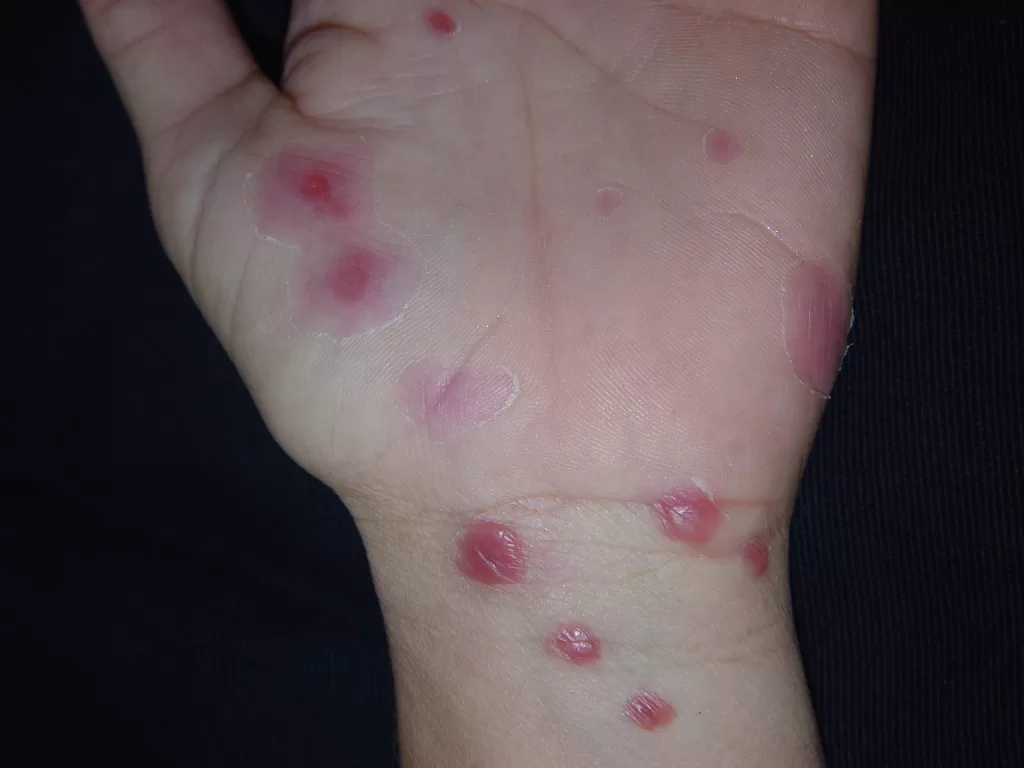
Com o aumento da prática, cresce também a incidência de reações adversas, que, embora não sejam fatais, podem impactar a qualidade de vida, afetando tanto a saúde da pele quanto a autoestima.
Estudos indicam que até 67% das pessoas podem apresentar reações cutâneas adversas após a tatuagem.
Essas reações ocorrem com mais frequência ao usar pigmentos vermelhos, embora a tinta preta seja a mais comumente utilizada.
Como a tatuagem pode gerar efeitos colaterais?
A aplicação de tatuagens pode trazer riscos à saúde, especialmente quando há uso de metais inorgânicos ou pigmentos vegetais misturados com cinza de cigarro, prática mais comum entre tatuadores inexperientes.
Muitas das substâncias presentes nas tintas de tatuagem permanentes têm características tóxicas e, em alguns casos, podem ser mutagênicas ou até cancerígenas.
Essas reações adversas podem ocorrer logo após a aplicação da tatuagem ou, em alguns casos, anos depois.
Isso se deve ao processo de penetração das agulhas na derme, camada localizada logo abaixo da epiderme, em uma profundidade de 1 a 3 milímetros. É nessa camada que as tintas e pigmentos se depositam de forma permanente.
Esses materiais, por serem estranhos ao organismo, podem desencadear respostas imunológicas, causando inflamações, alergias ou outras reações adversas.
Quais são as complicações da tatuagem?
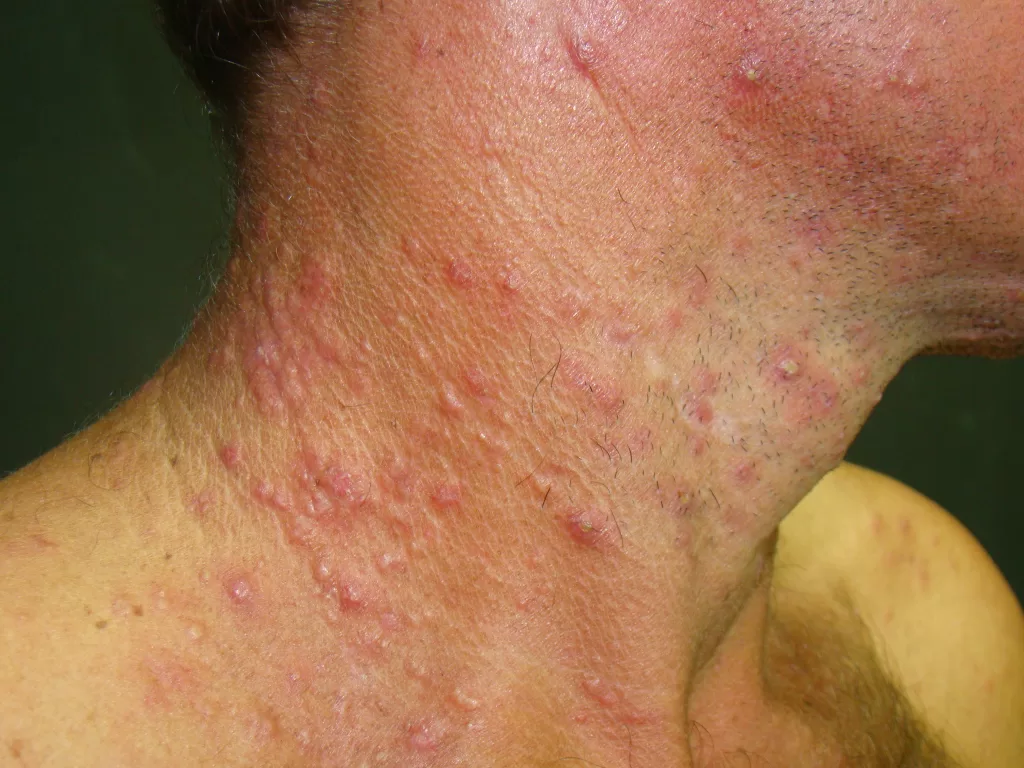
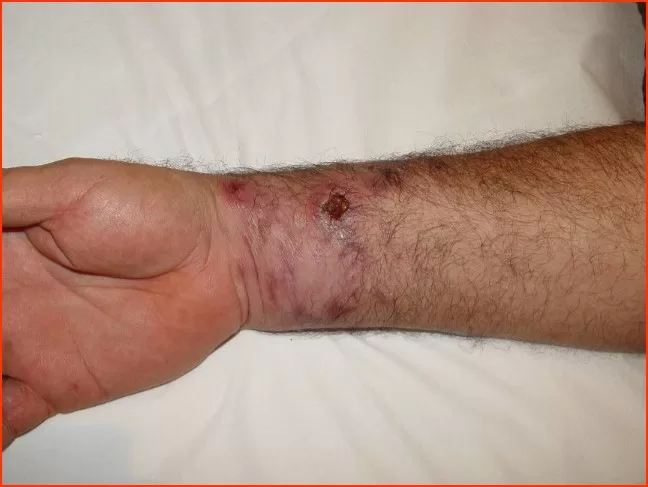
Logo após fazer uma tatuagem, é comum observar inchaço na pele durante as primeiras duas horas. Em cerca de um terço dos casos, esse inchaço pode durar de duas a três semanas e pode vir acompanhado de coceira e leve alteração na cor da pele.
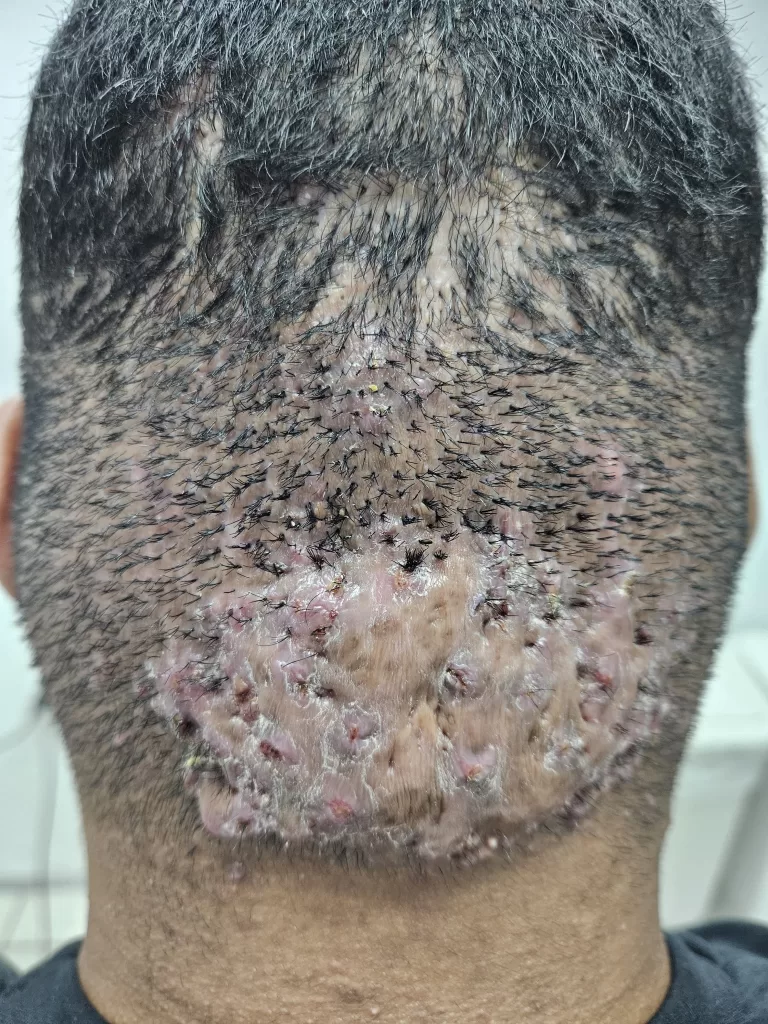
Complicações inflamatórias
O inchaço (edema) transitório está sempre presente, acompanhado ou não de coceira como consequência do trauma, provocado pelas agulhas. Desaparece entre 2 e 3 semanas.
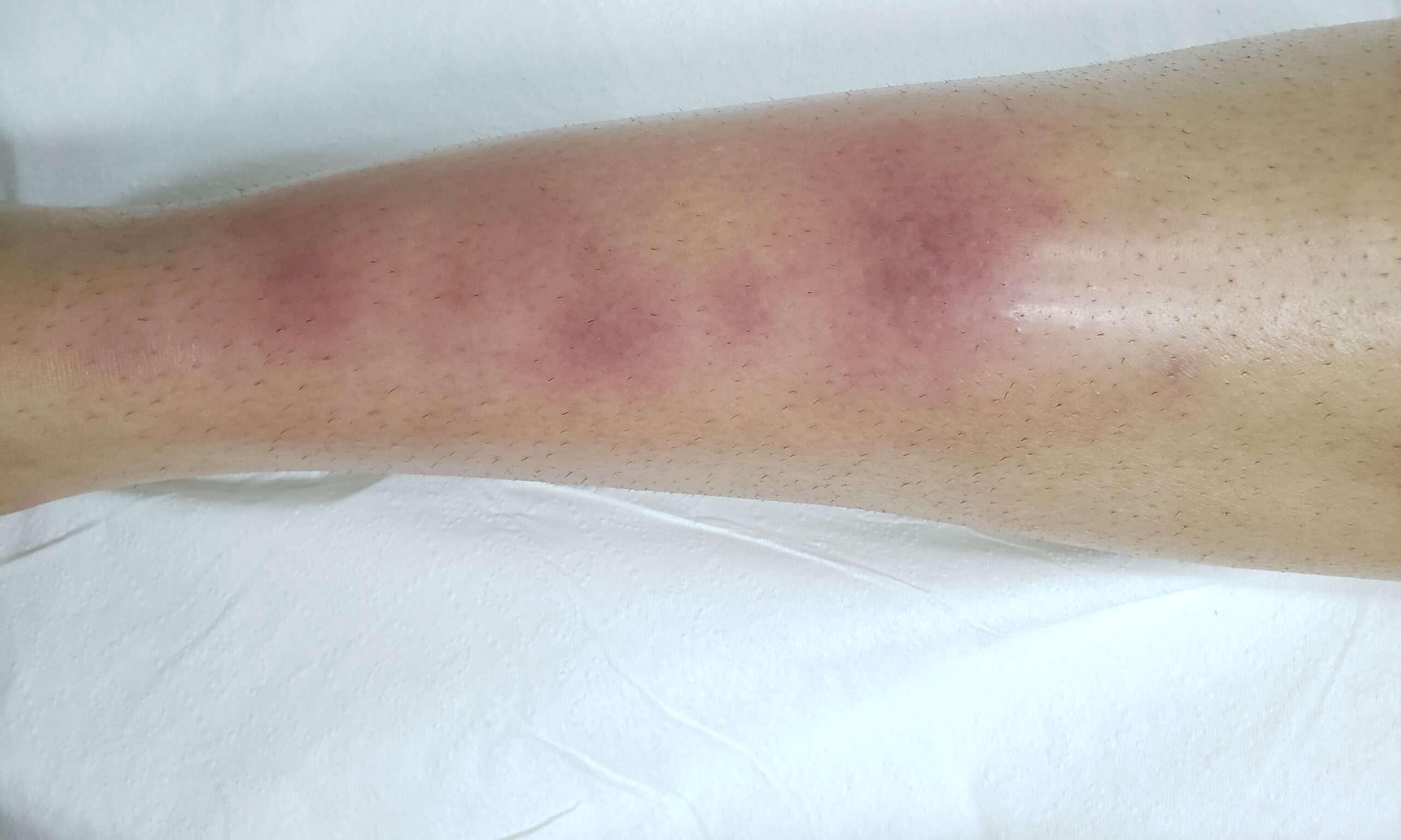
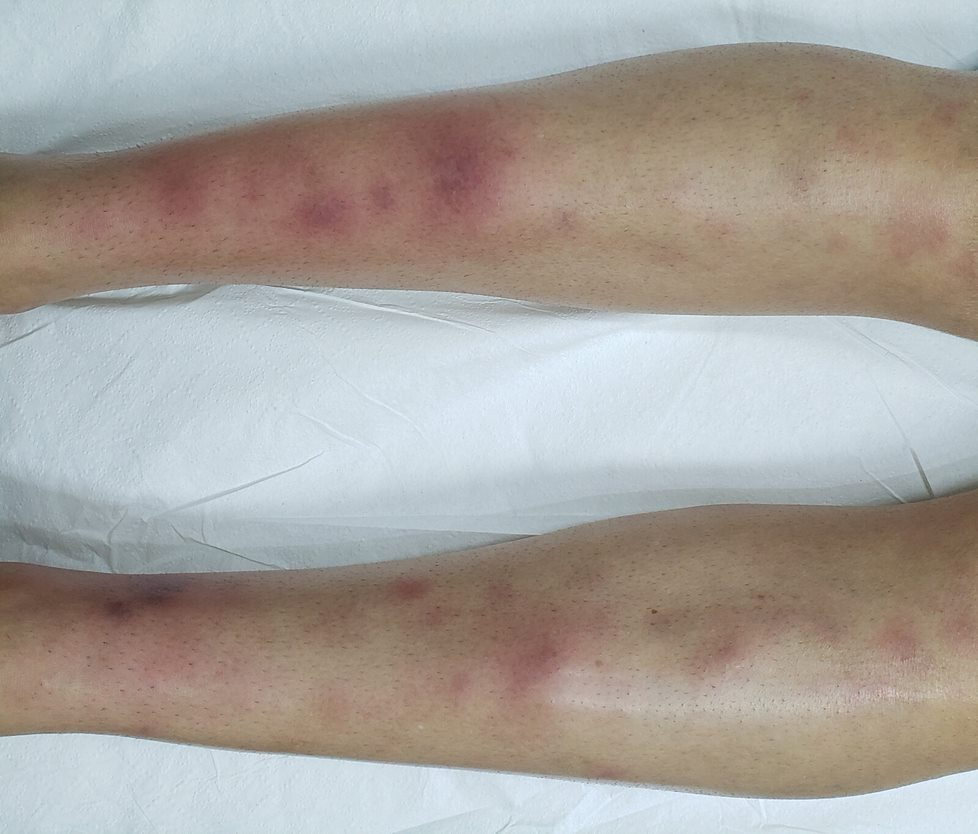
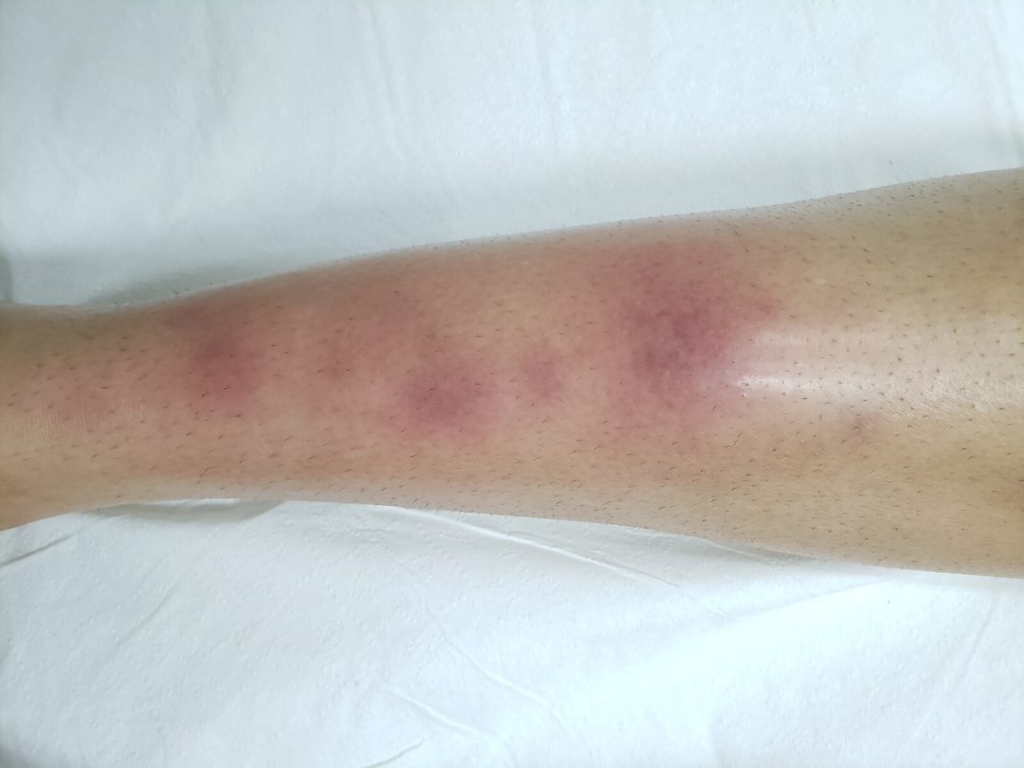
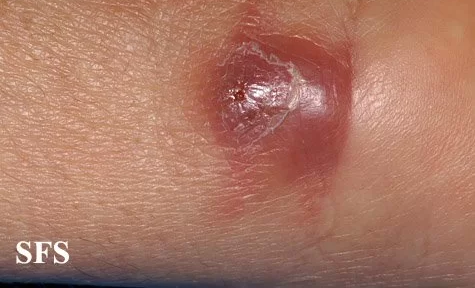
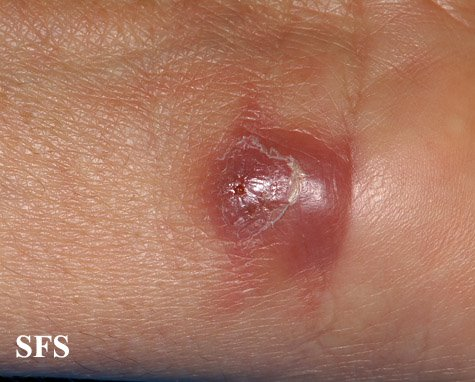
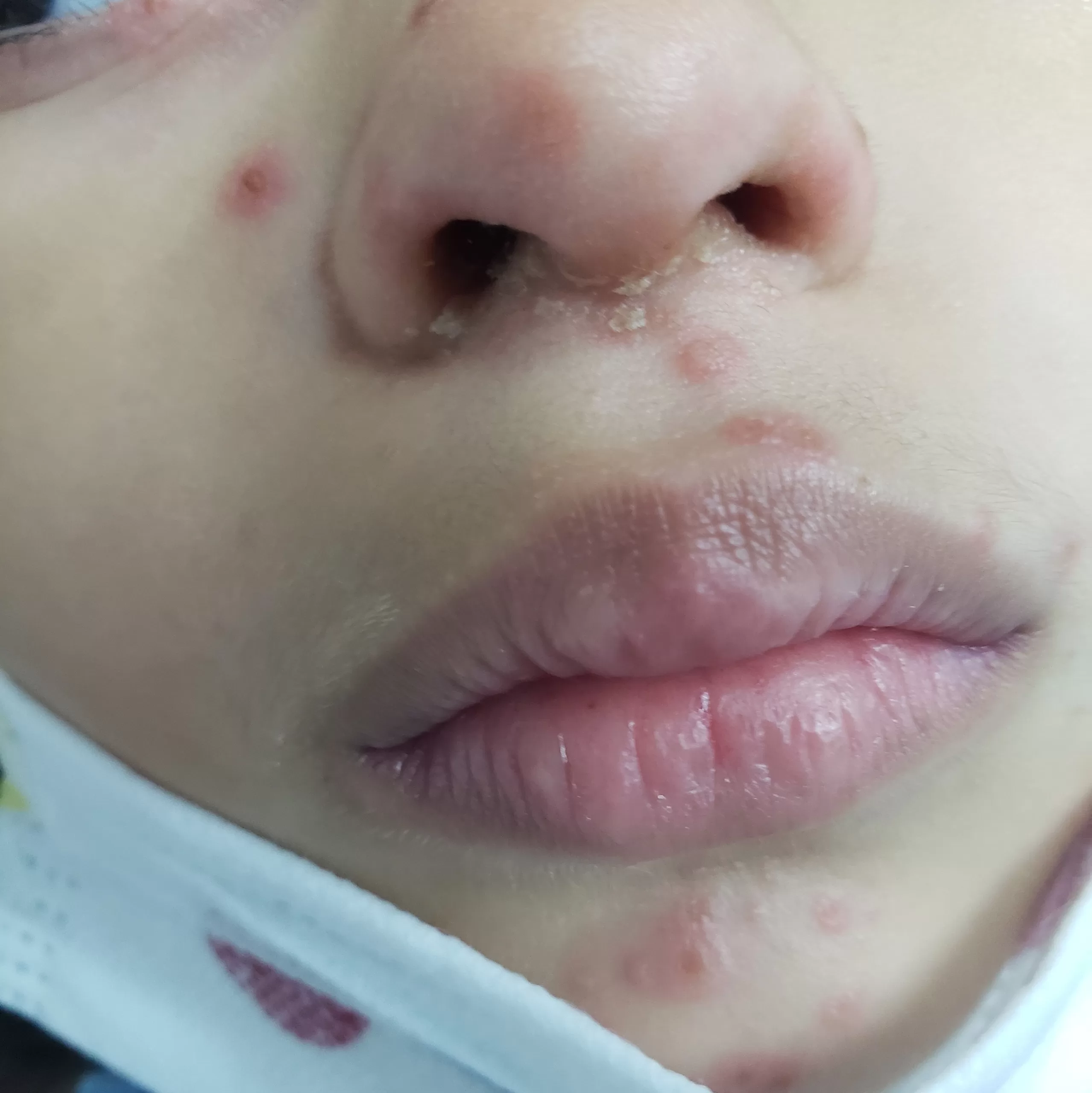
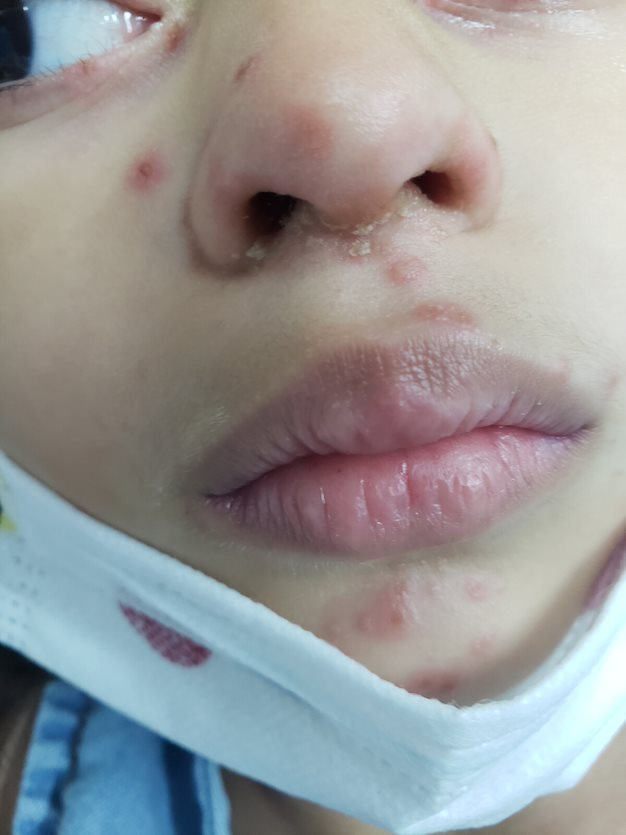
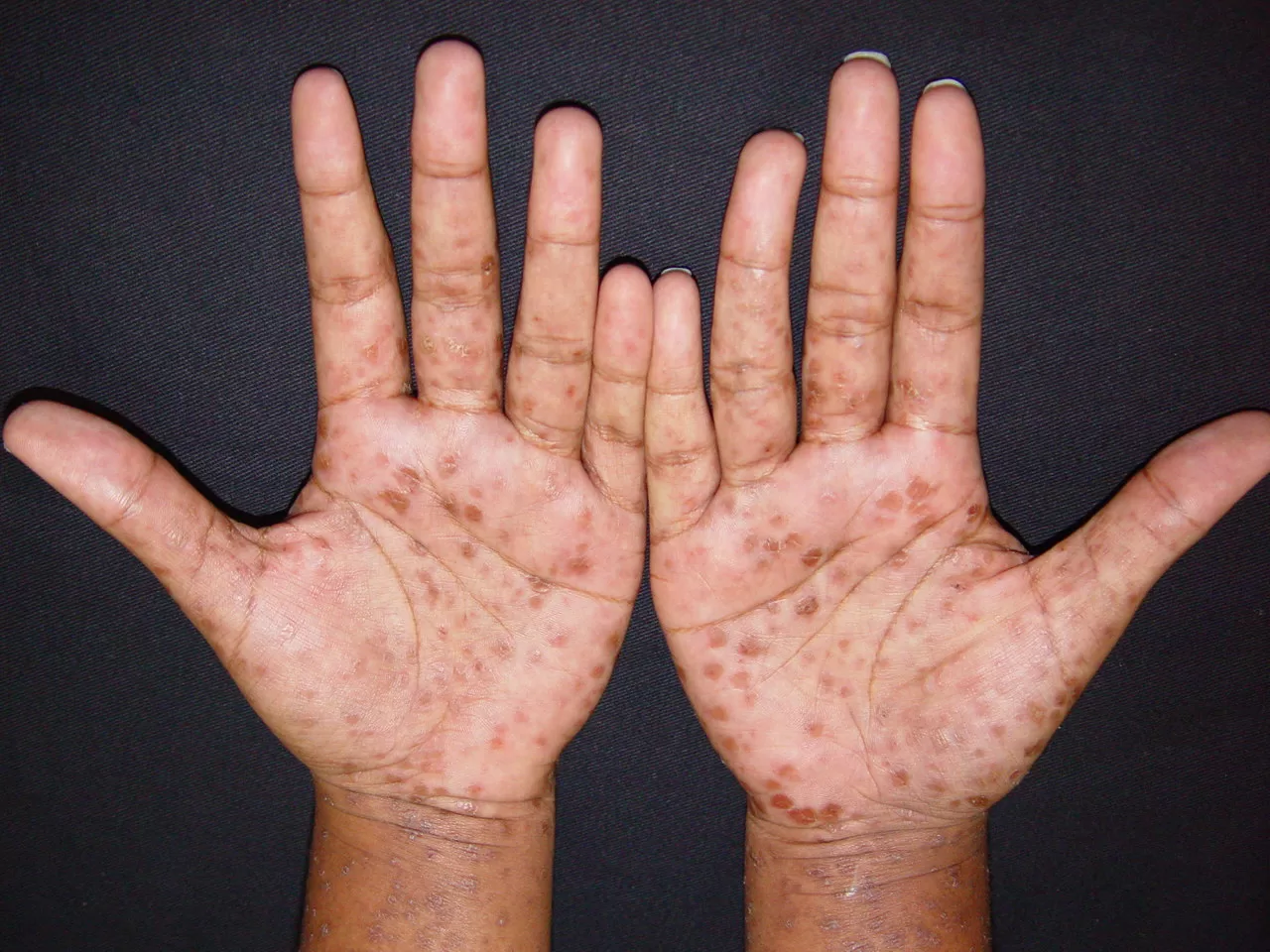
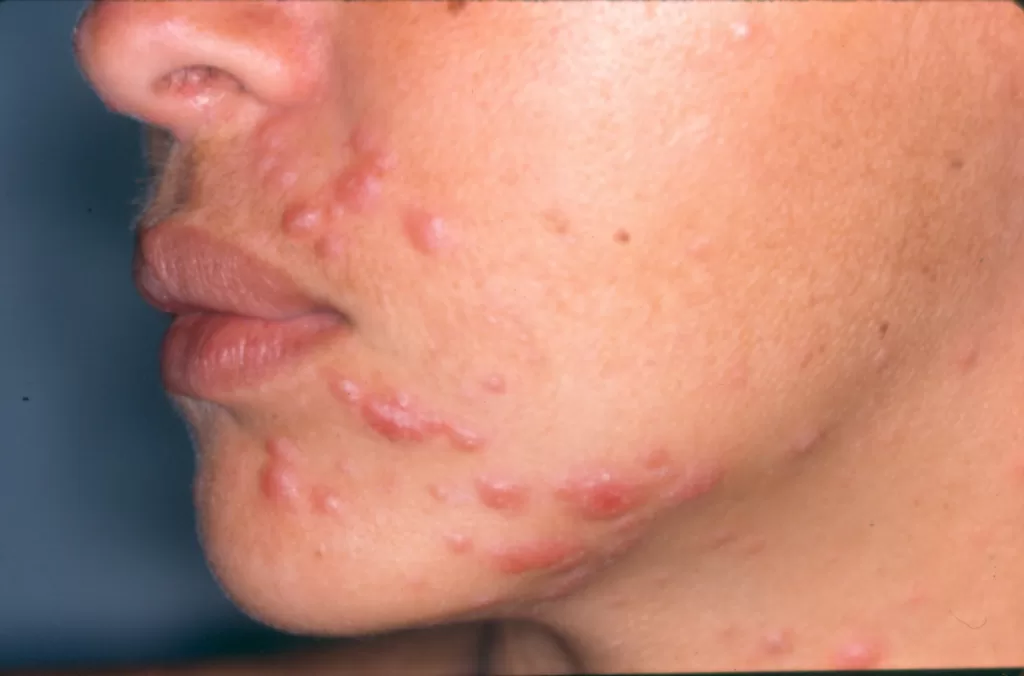
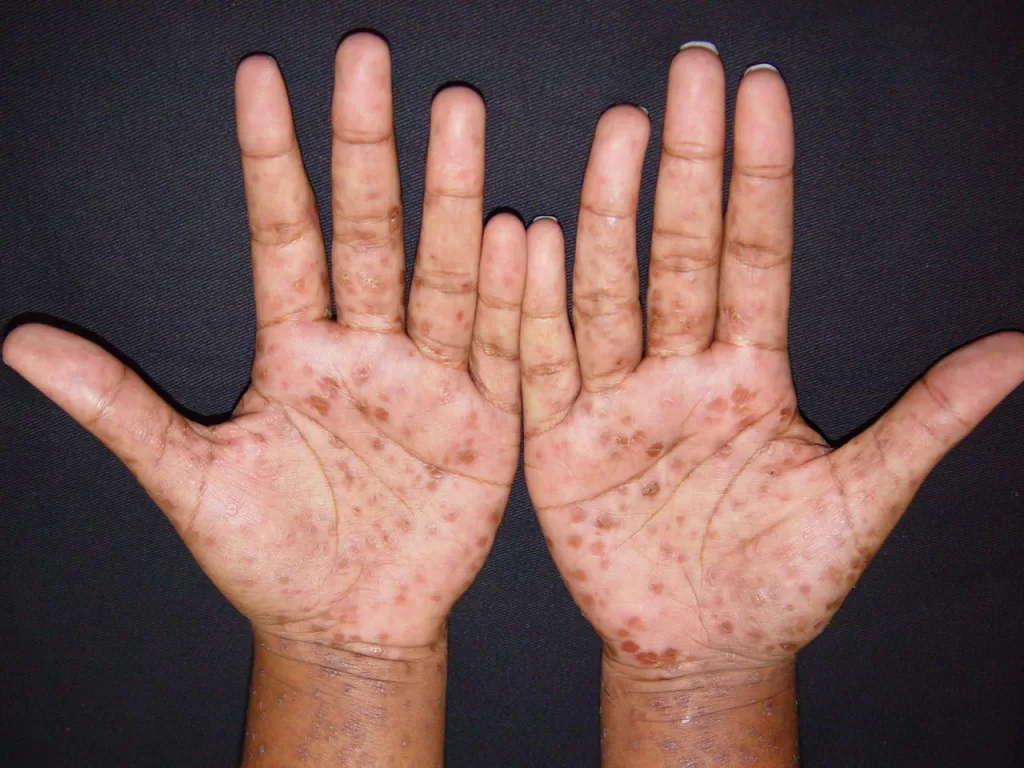
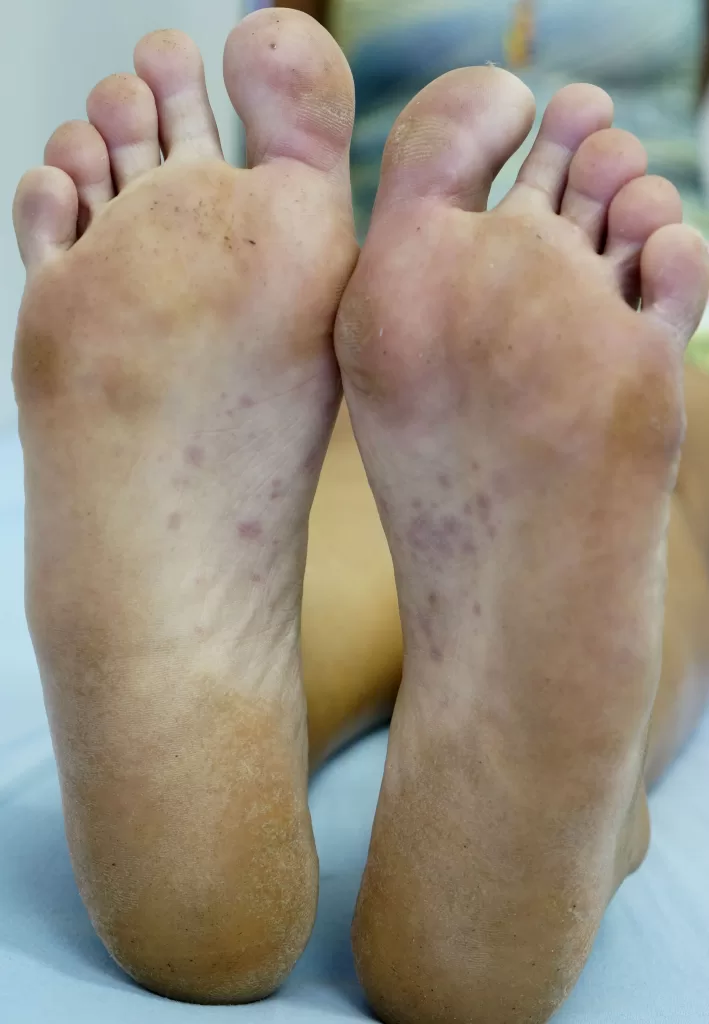
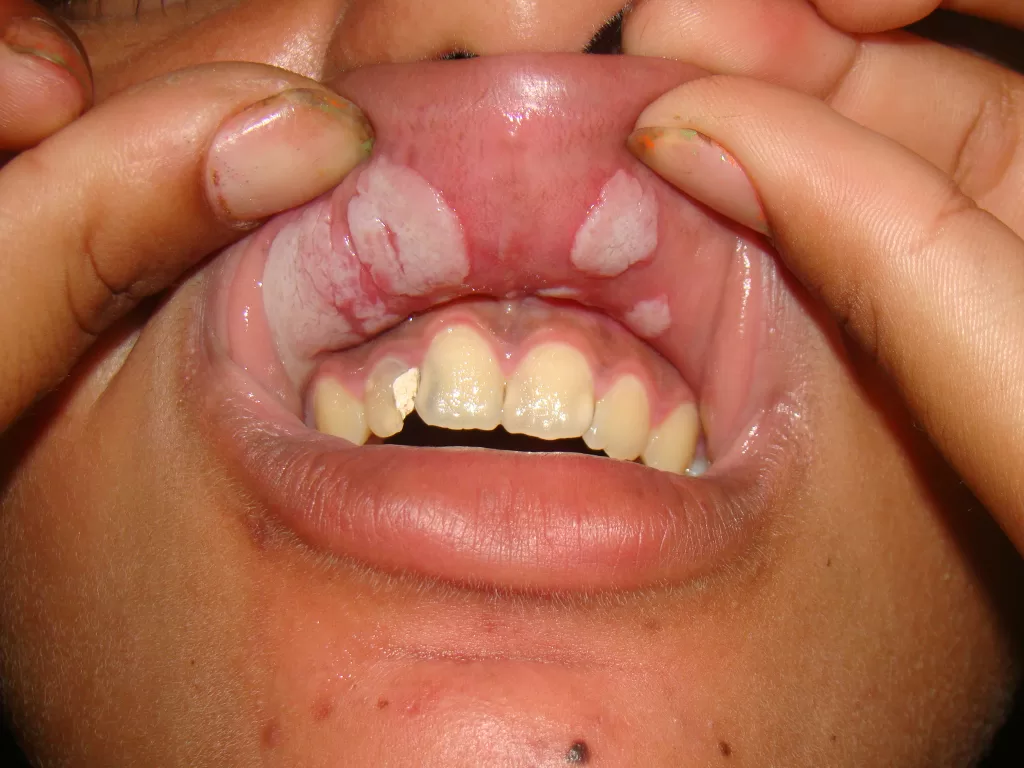
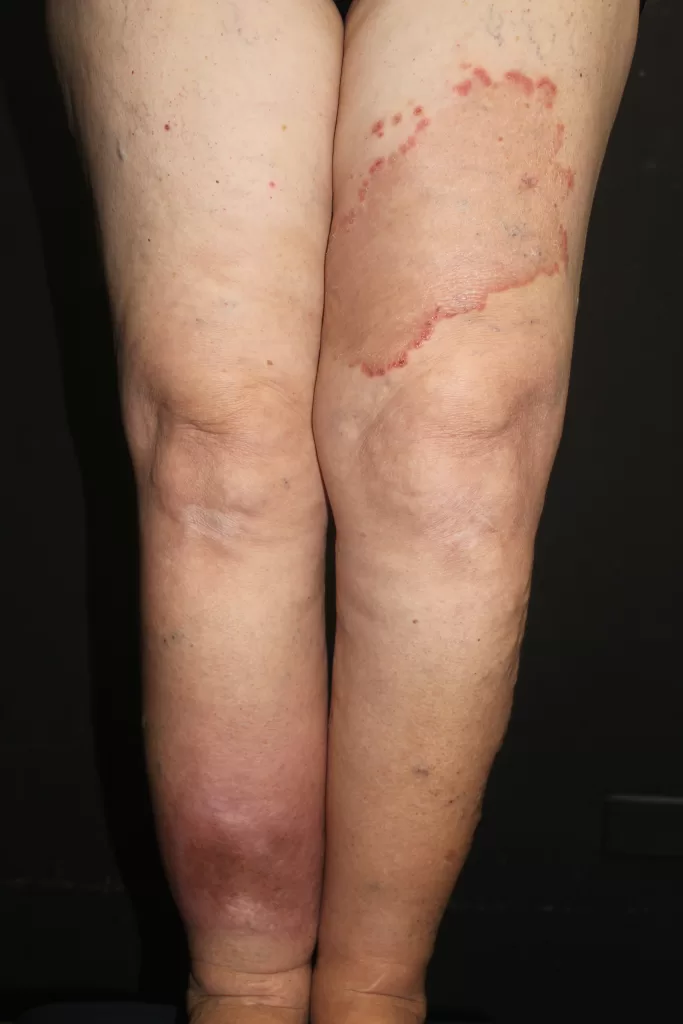
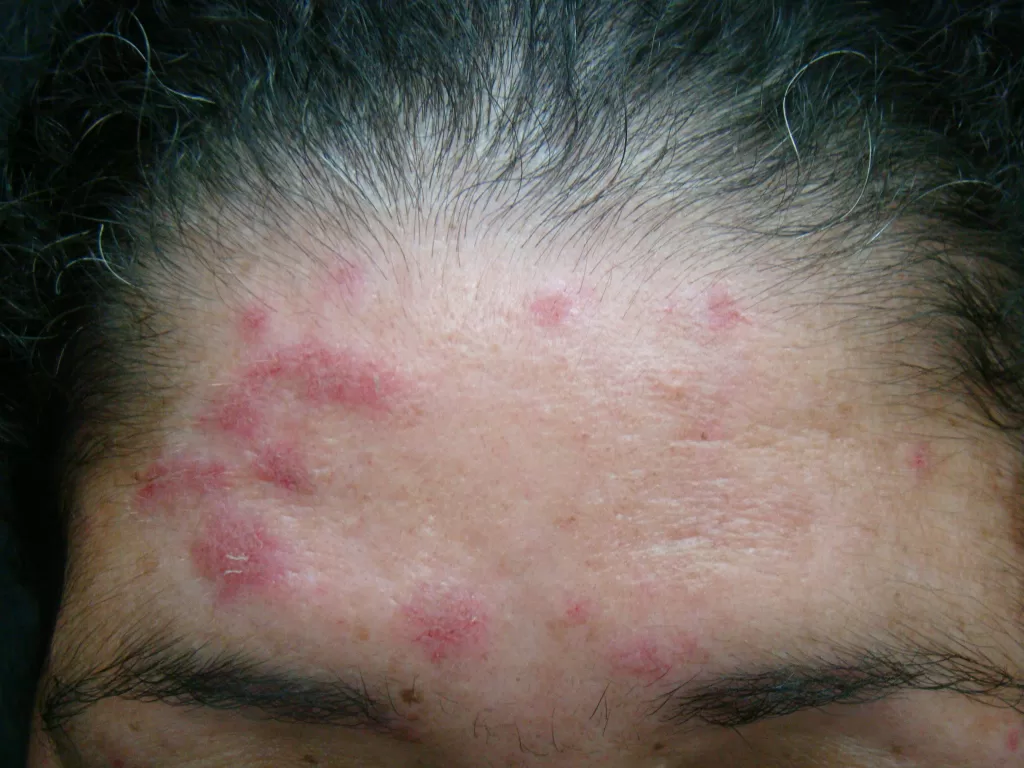
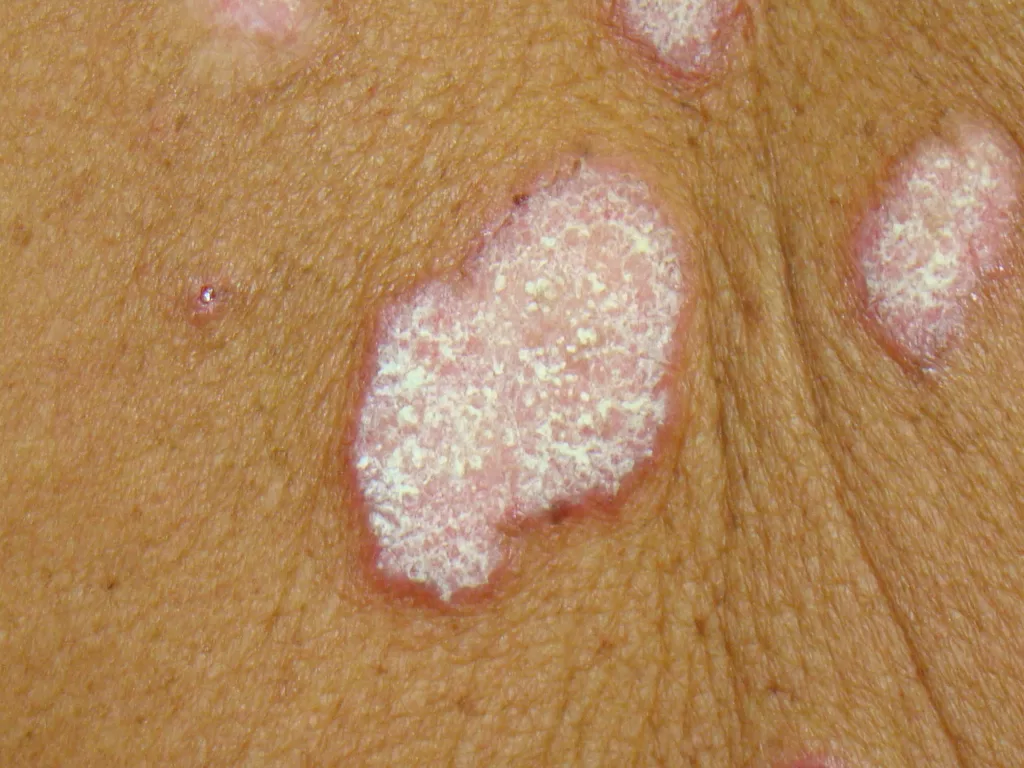
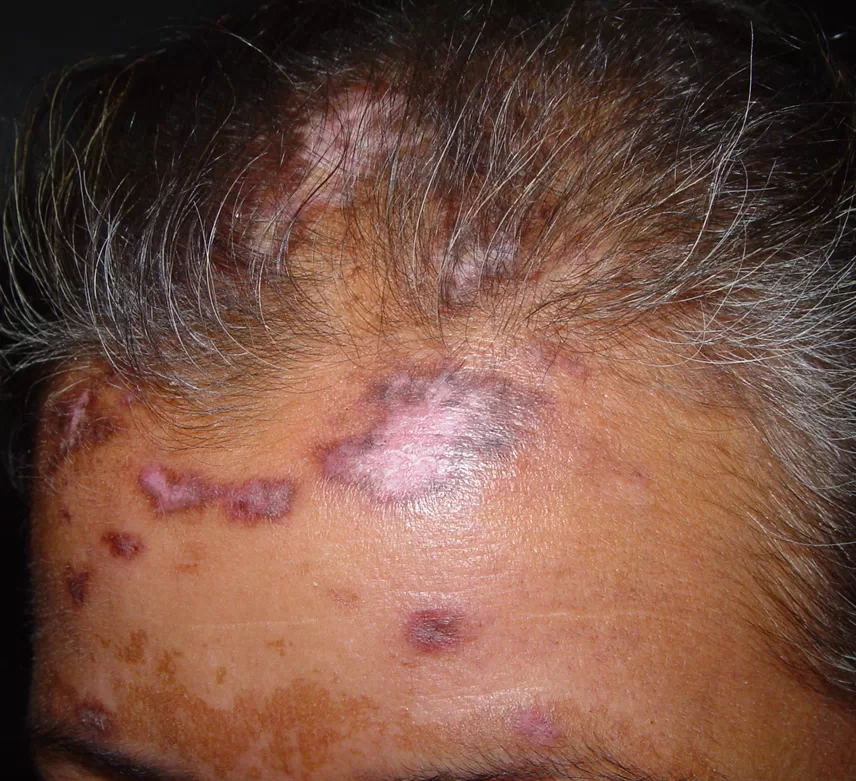
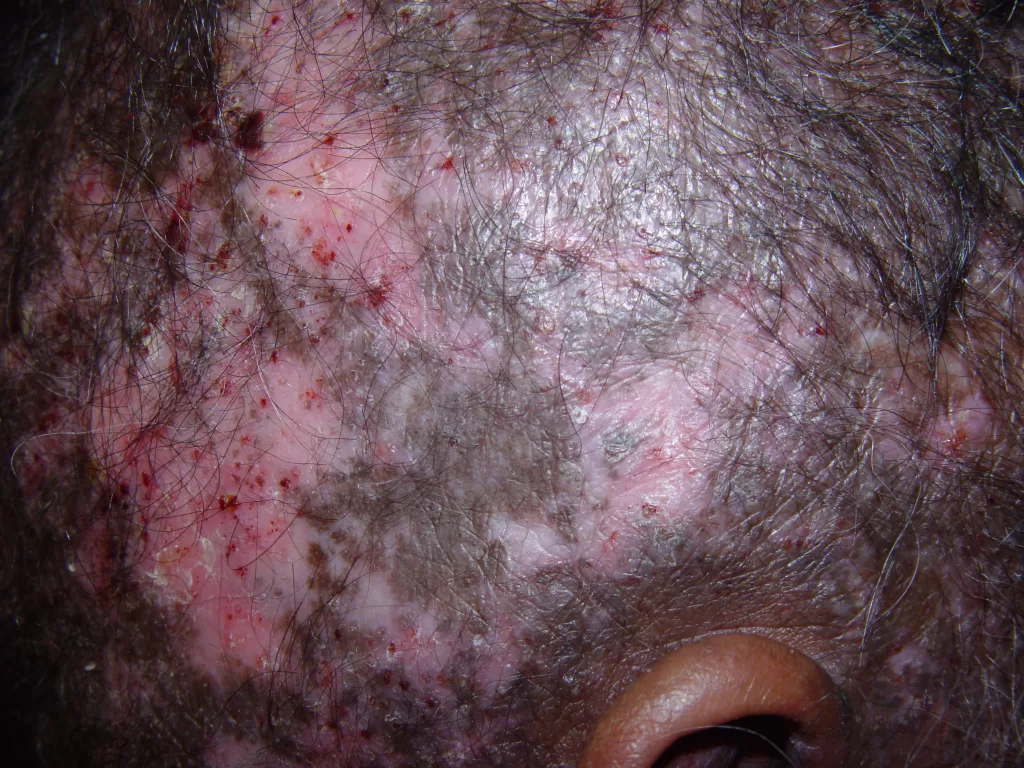
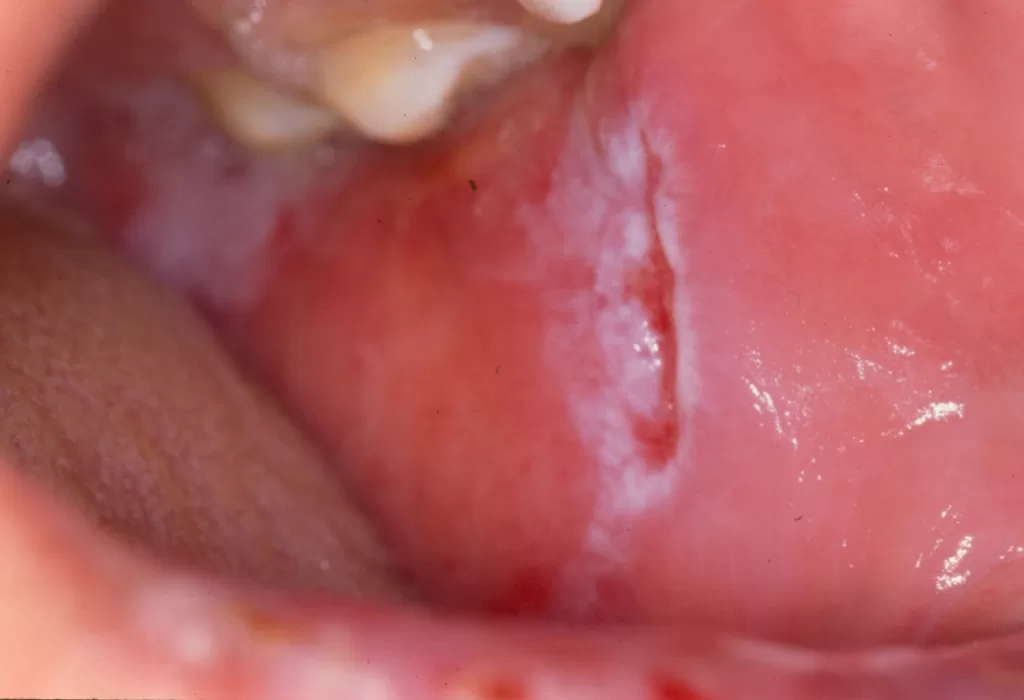
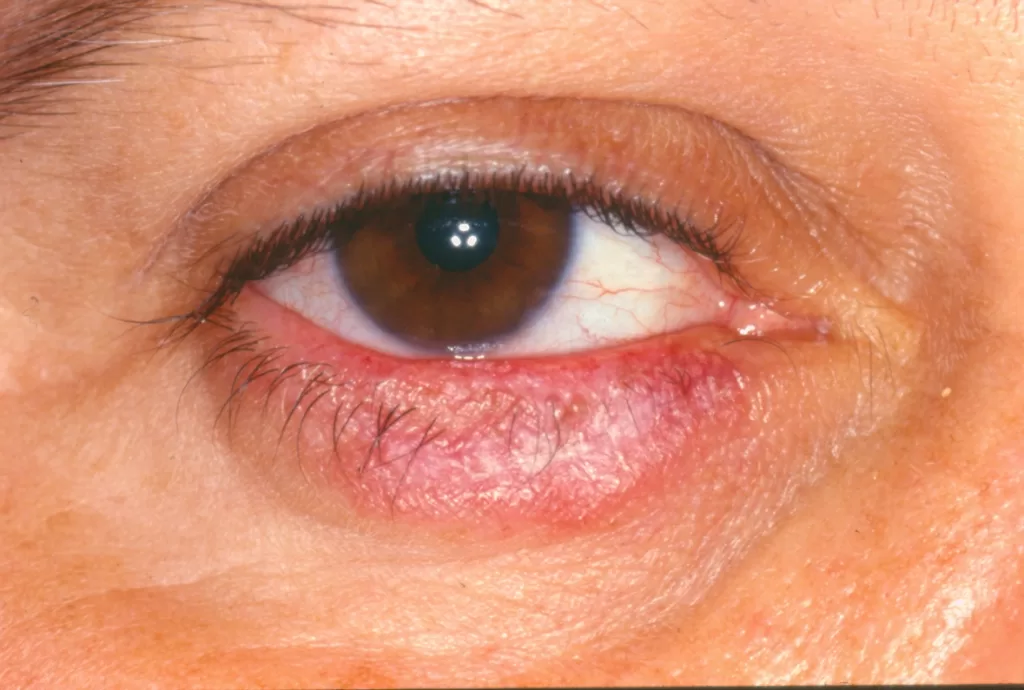
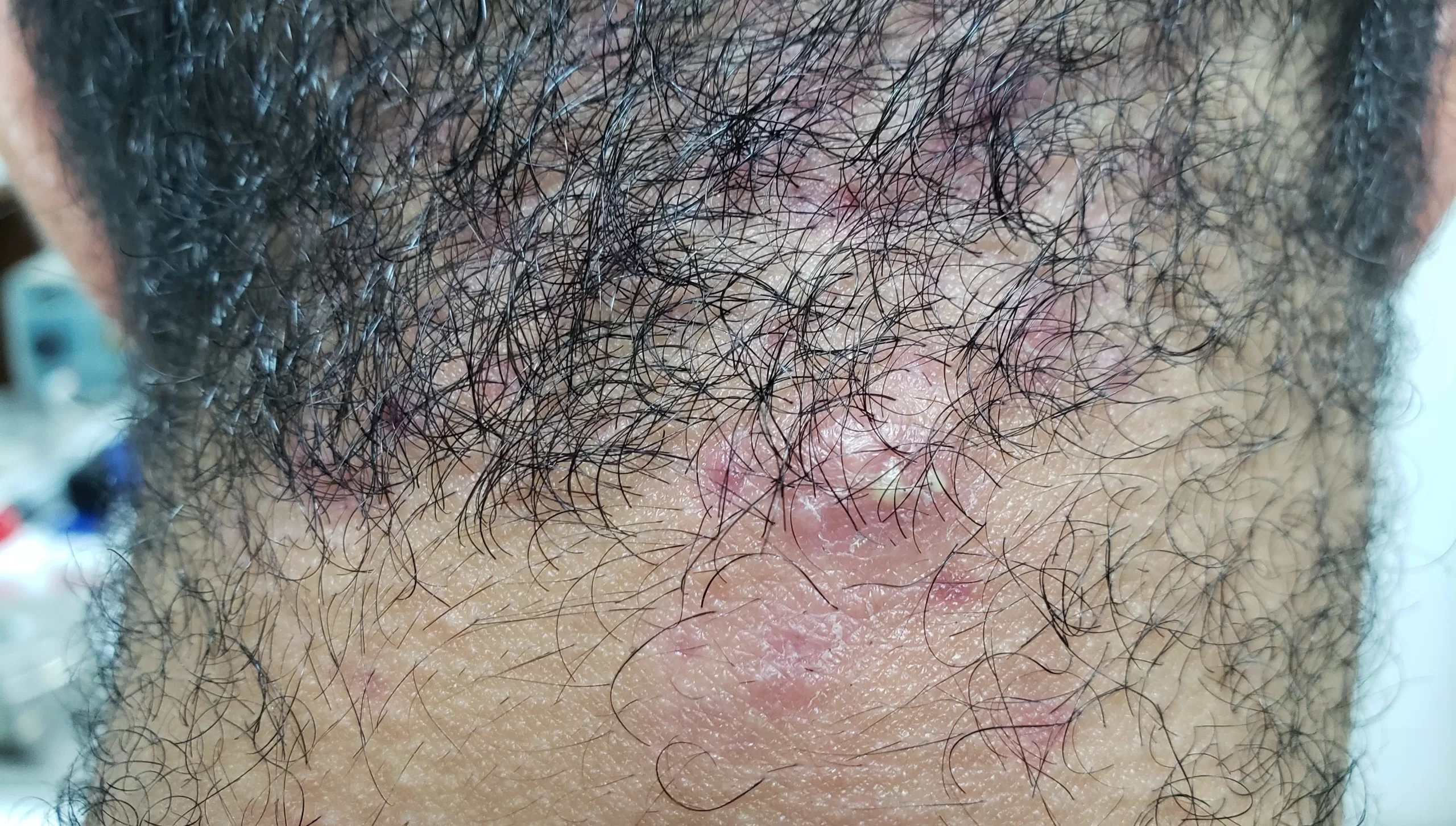
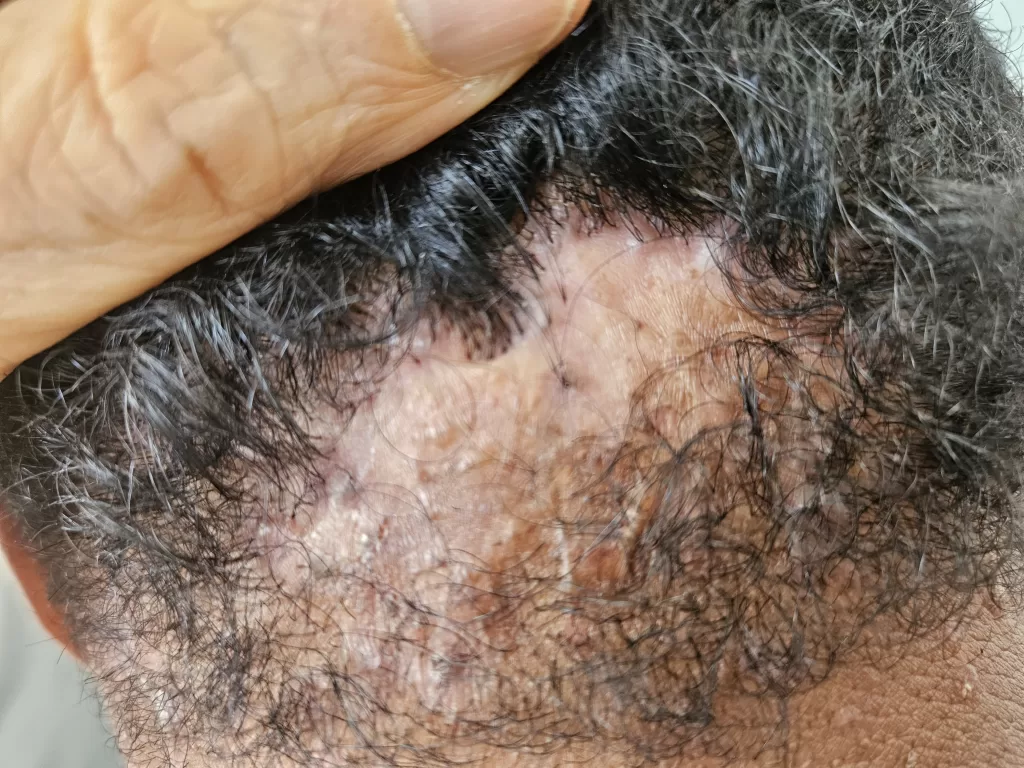
Reações alérgicas à tatuagem geralmente se manifestam como eczema de contato (inflamação na pele), através de vesículas (bolhinhas) e bolhas (foto 2).
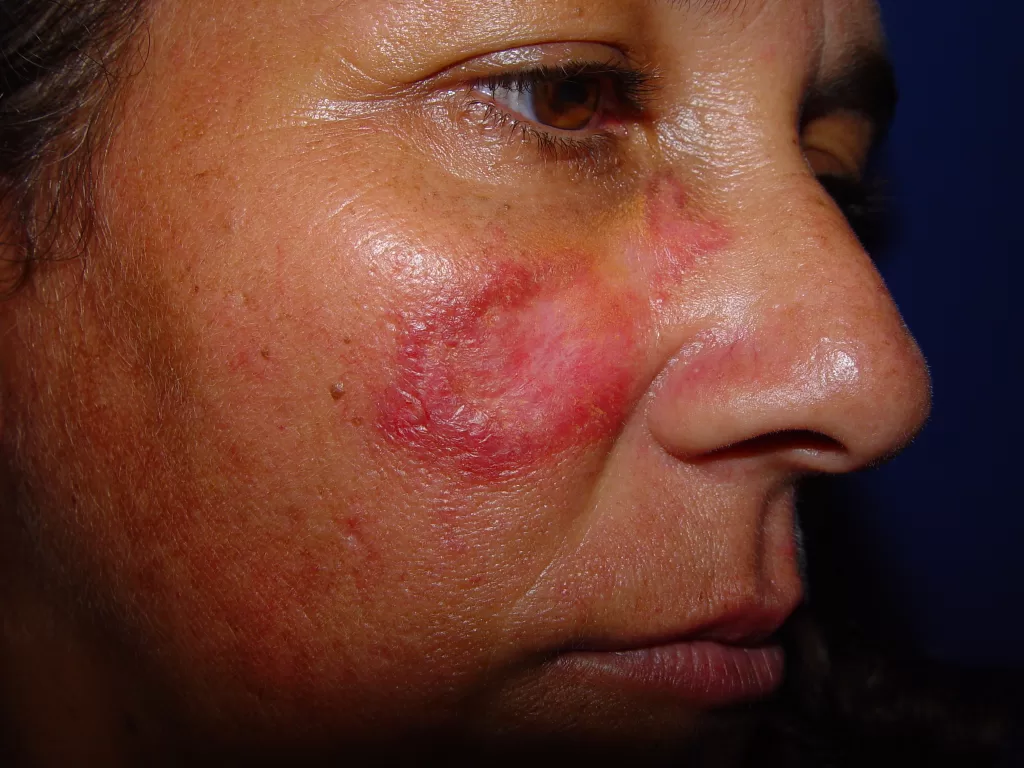
Em alguns casos, a luz solar transforma as substâncias presentes na tinta em alérgenos, gerando a dermatite fotoalérgica, sendo o pigmento vermelho, que contém mercúrio, o principal responsável.
Agravamento de Doenças Cutâneas
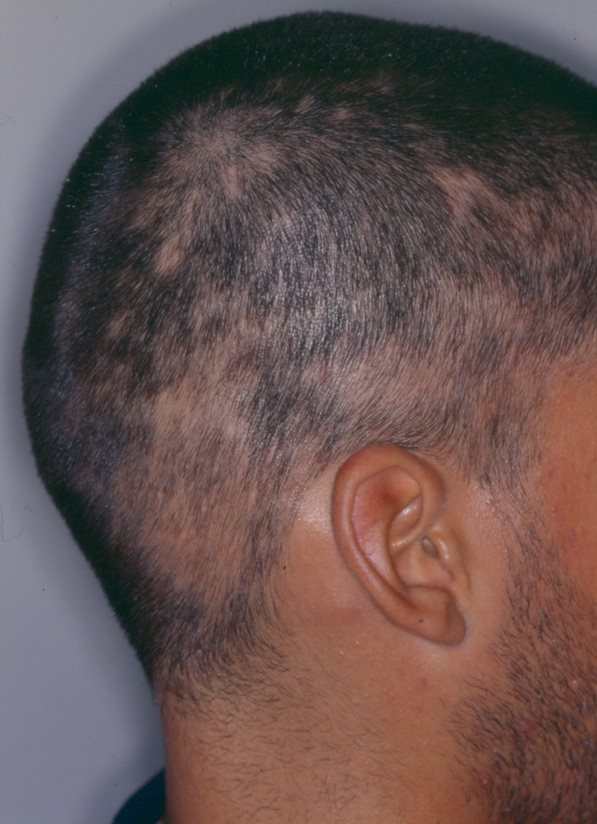
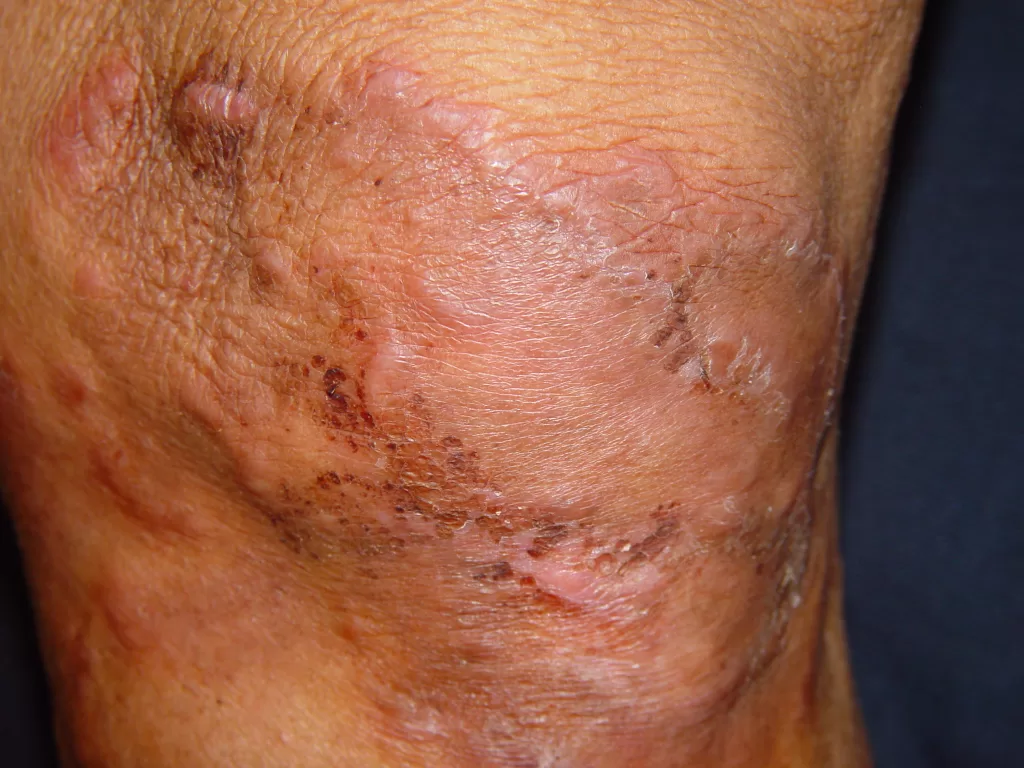
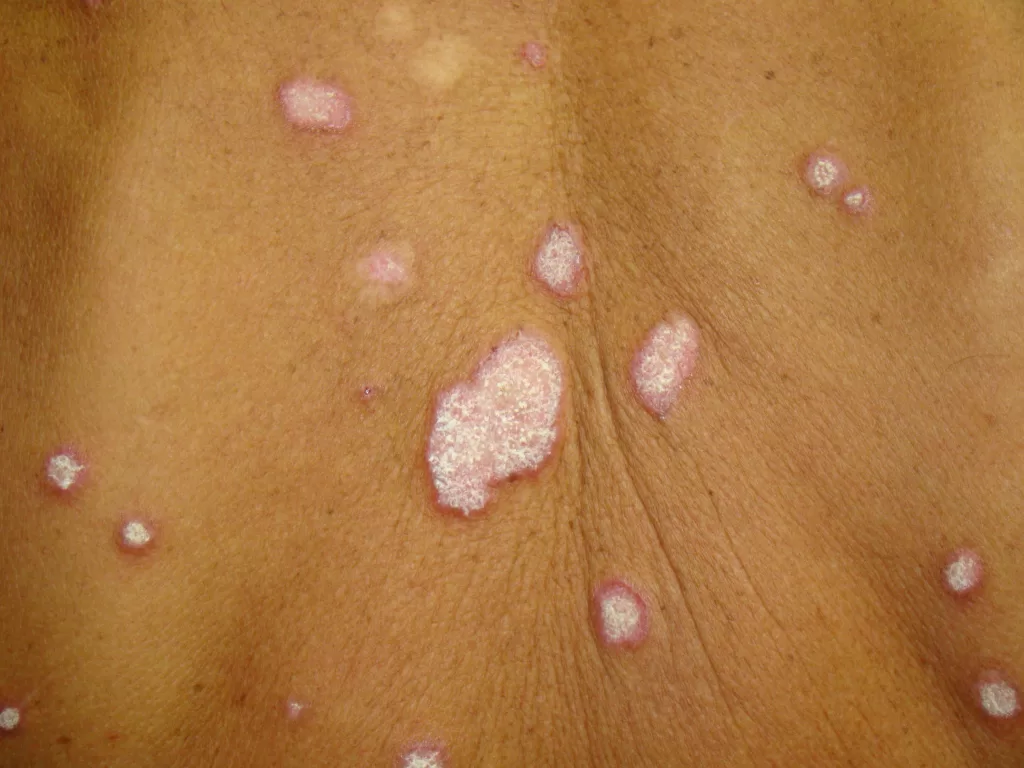
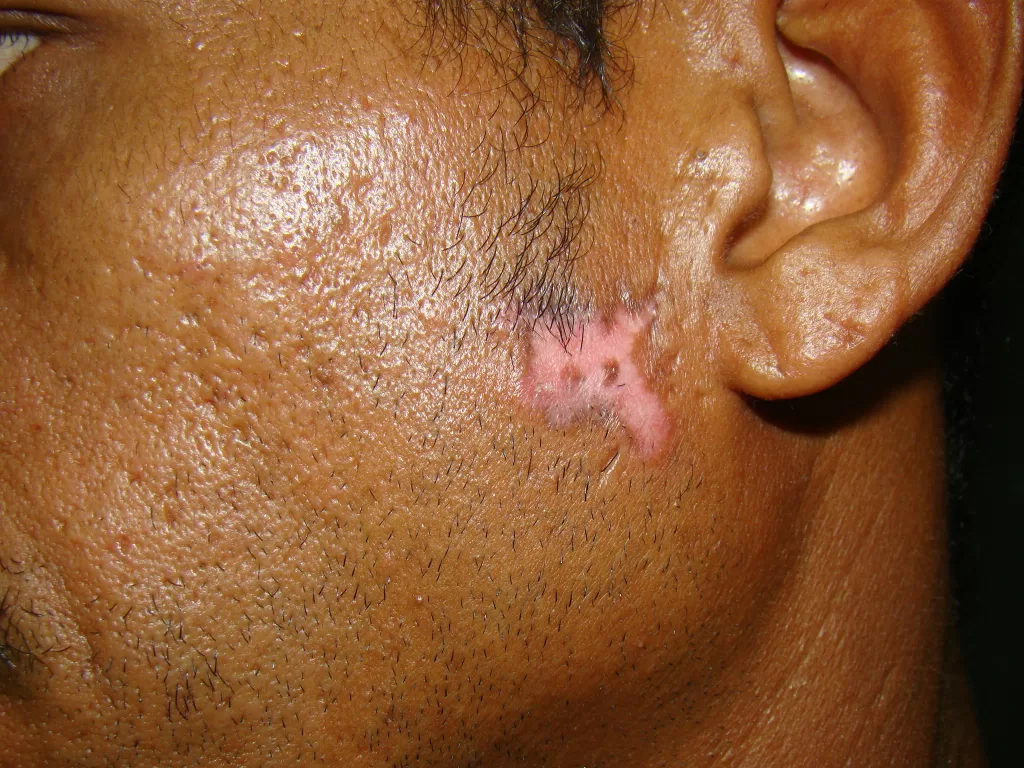
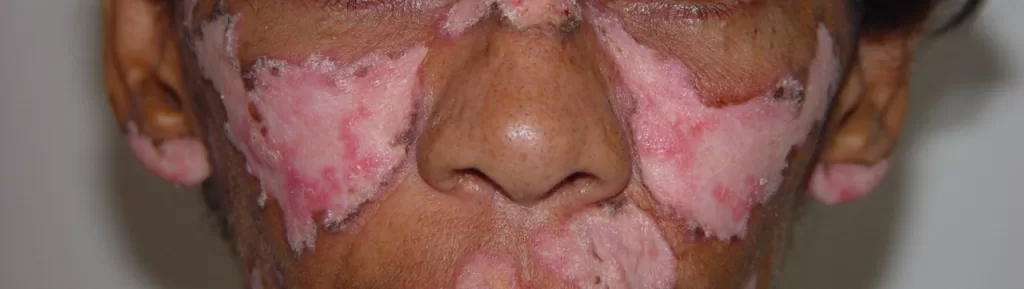
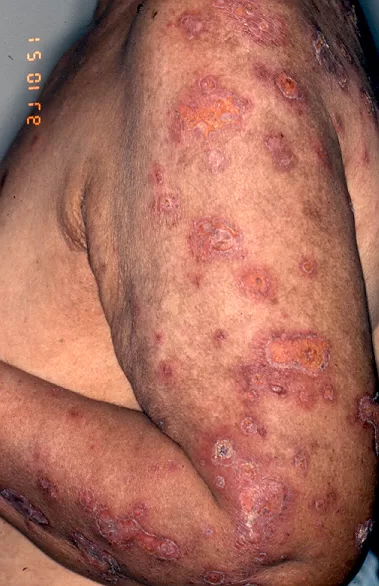
Pessoas com condições de pele como vitiligo, granuloma anular, líquen plano, lúpus eritematoso, líquen escleroso, pioderma gangrenoso e esclerodermia (morfeia), podem ver essas doenças agravadas após a tatuagem.
Um achado comum a essas doenças citadas acima é o fenômeno isomórfico de Koebner, que consiste no surgimento de novas lesões, induzidas pelo trauma, comum após a realização da tatuagem.
Um exemplo comum desse fenômeno é o surgimento de feridas nos locais da tatuagem, especialmente nos membros inferiores, como manifestação do pioderma gangrenoso
Por isso, recomenda-se que pessoas com doenças de pele evitem realizar tatuagem ou, sejam avaliados, previamente, por um dermatologista.
Sarcoidose e Respostas Autoimunes
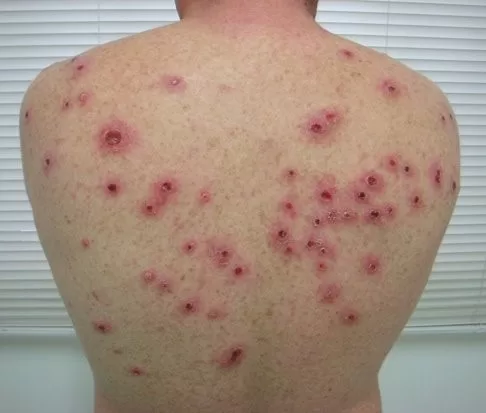
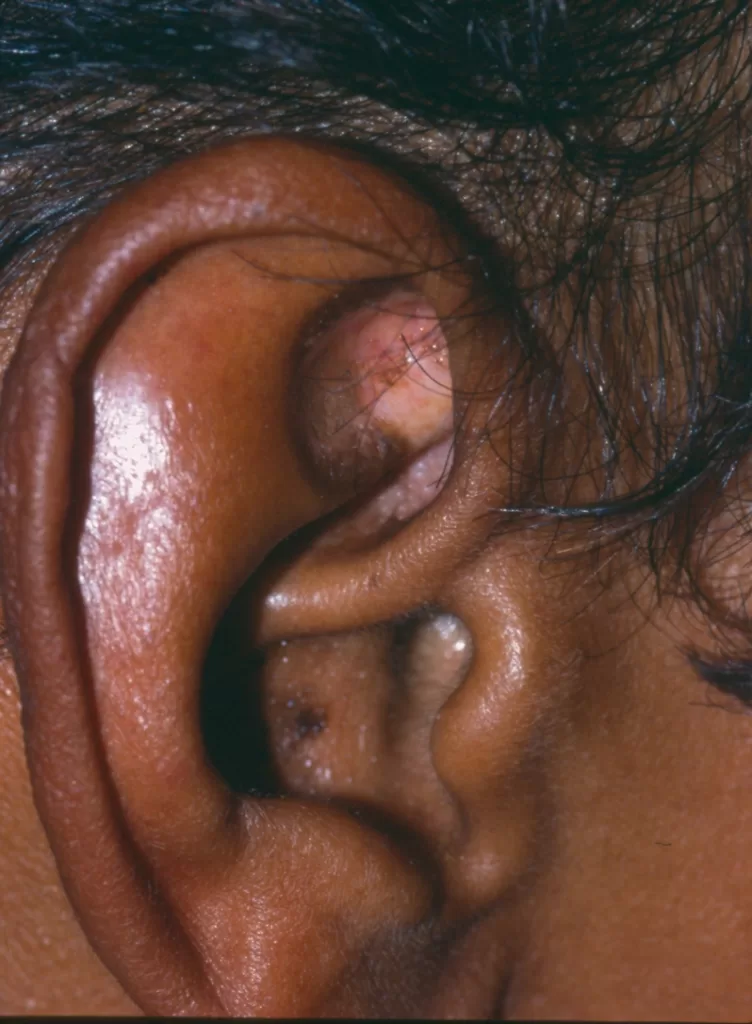
A sarcoidose é outra complicação que pode ocorrer devido à exposição prolongada do material estranho ao sistema imunológico, gerando mecanismo de autoimunidade, especialmente em pessoas geneticamente predispostas.
Essa reação, que pode demorar anos para se manifestar, é caracterizada pelo surgimento de pápulas e nódulos (caroços), geralmente nas bordas da tatuagem, correspondente aos locais com maior concentração do pigmento.
Em casos graves, a sarcoidose pode afetar outros órgãos, como os pulmões.
Pacientes tratados com Interferon devem evitar tatuagens, pois o medicamento aumenta o risco de sarcoidose.
Outras Doenças Relacionadas à Tatuagem
Certas doenças, como líquen plano, linfomas, pseudolinfomas e papulose linfomatóide, podem surgir na área tatuada. Essas condições são raras, mas é importante estar ciente dos riscos associados.
Complicações infecciosas da tatuagem: bactérias, vírus e fungos
As complicações infecciosas de uma tatuagem surgem devido à quebra da barreira cutânea pelas agulhas, facilitando a entrada de microrganismos, especialmente em pessoas com imunidade comprometida, como pacientes com AIDS ou em tratamento com quimioterapia.
O risco de infecção aumenta em ambientes não esterilizados, mas é muito baixo quando o procedimento é realizado por um tatuador profissional que segue rigorosos padrões de higiene.
Infecções Bacterianas
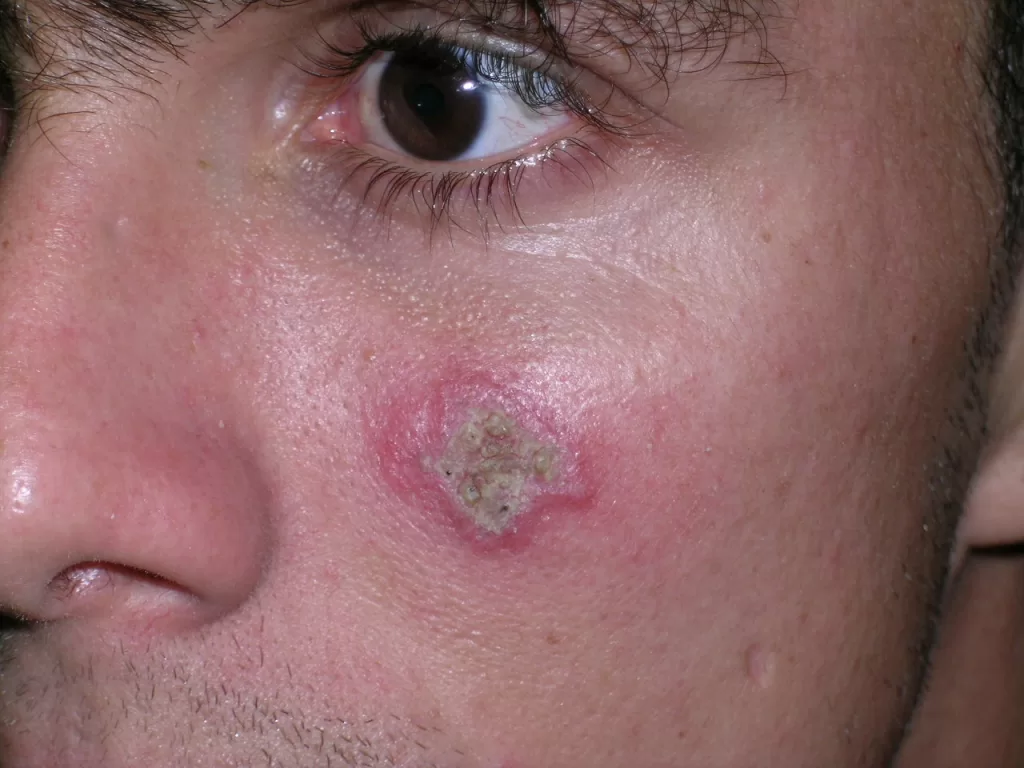
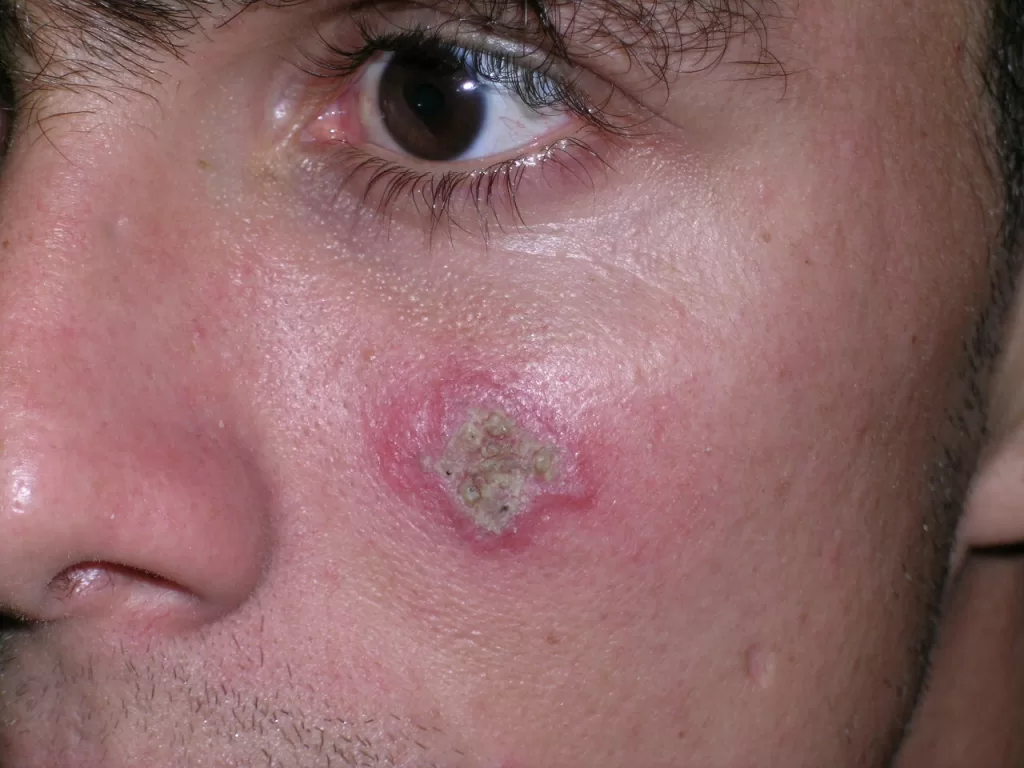
Infecções causadas por bactérias são comuns em procedimentos de tatuagem, especialmente se os frascos de tinta não forem adequadamente selados — até 28% das tintas podem estar mal fechadas e 10% já foram encontradas contaminadas.
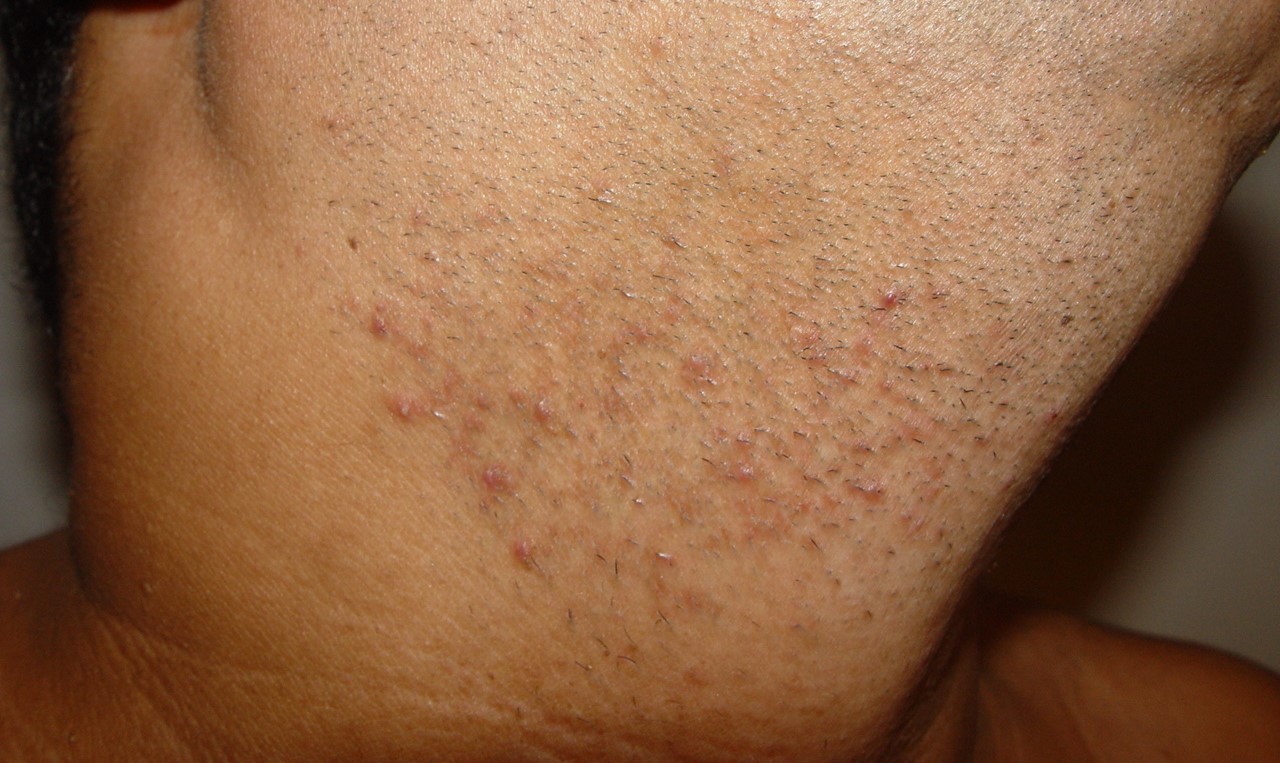
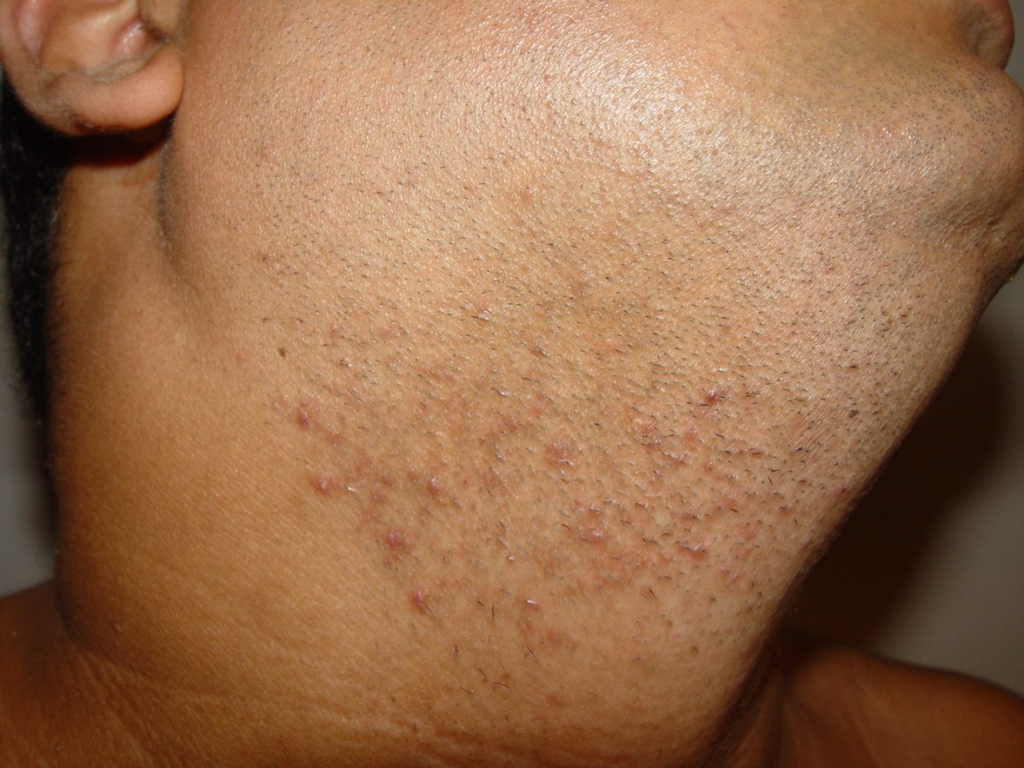
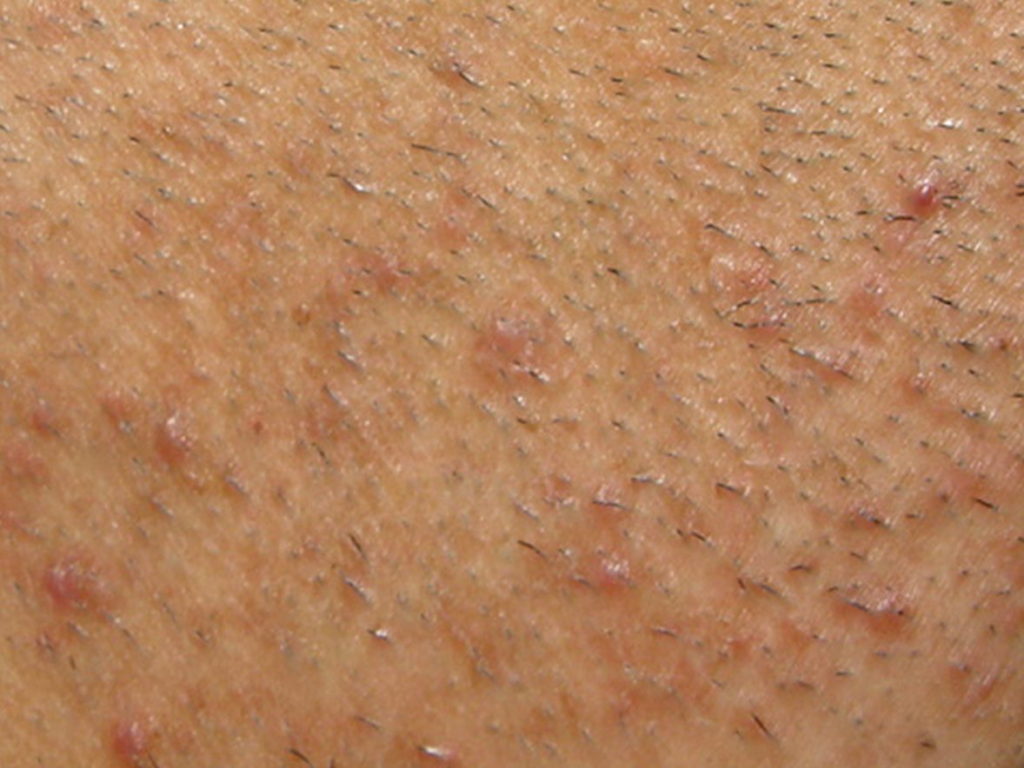
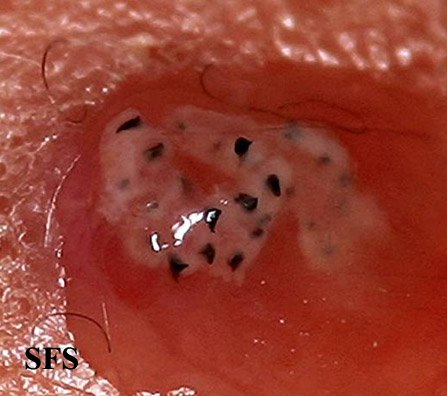
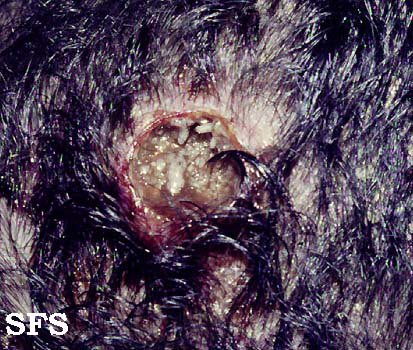
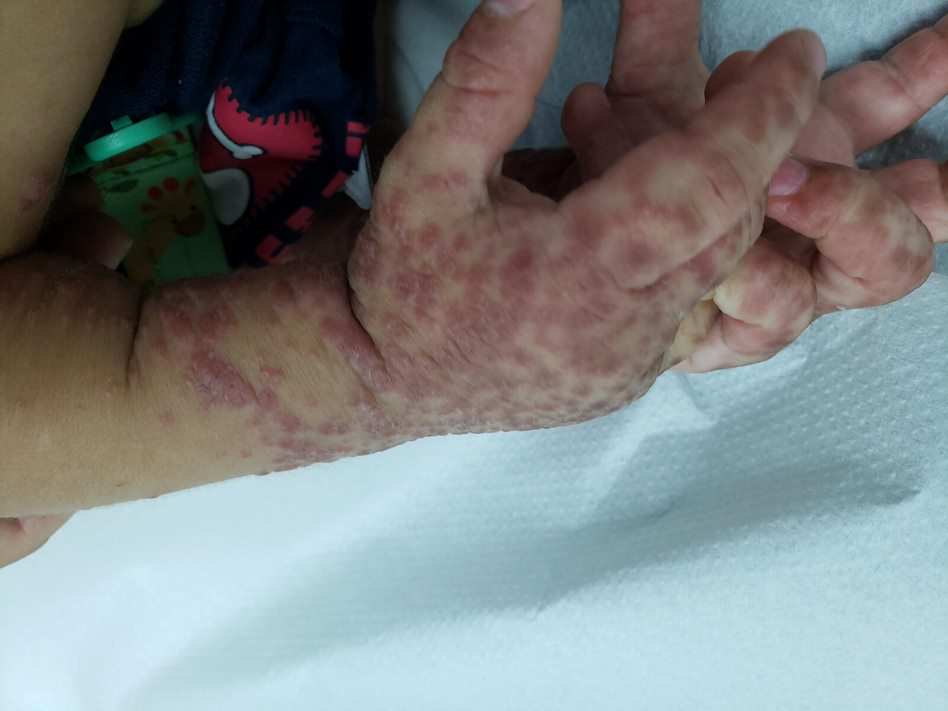
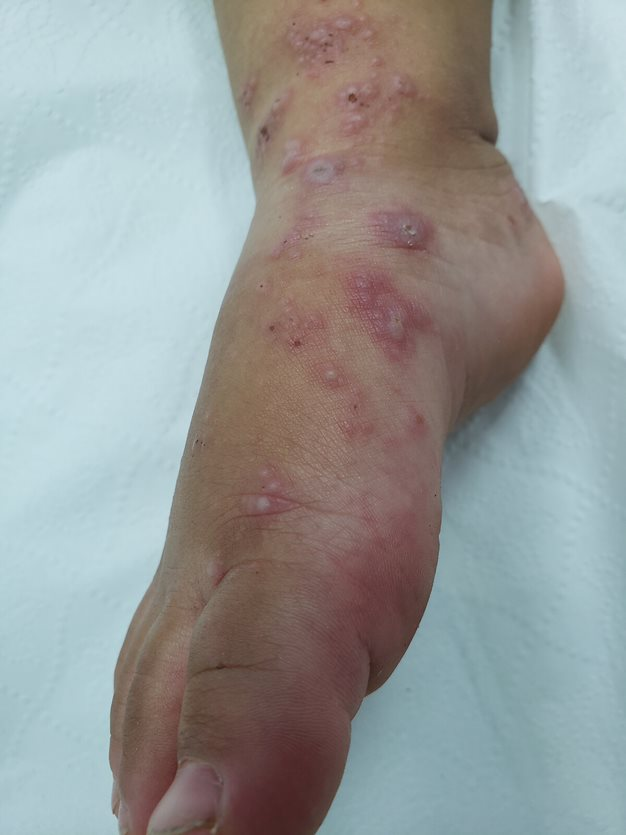
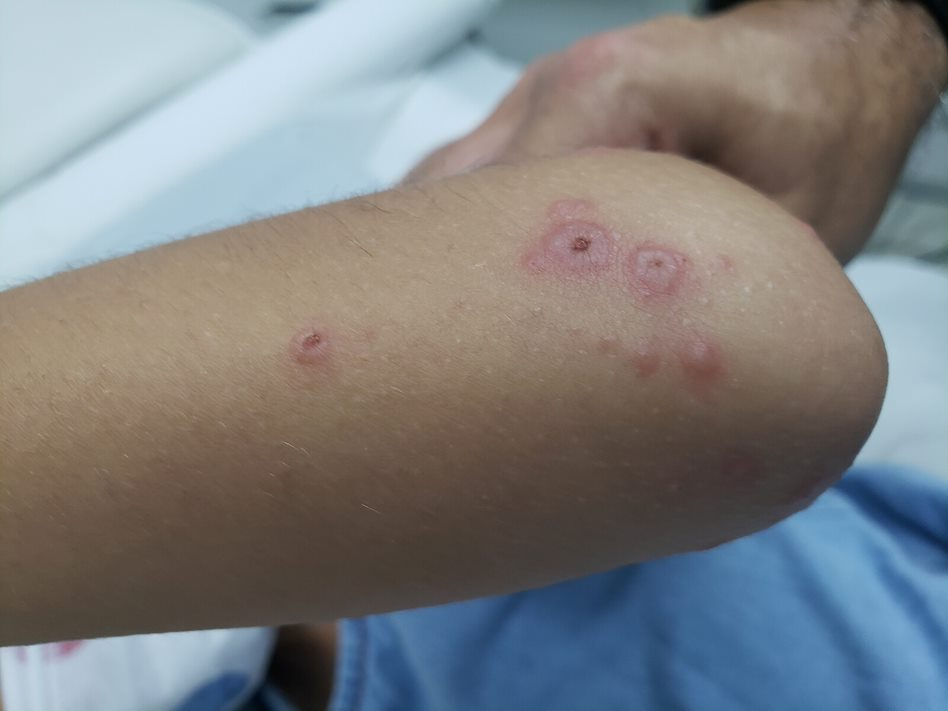
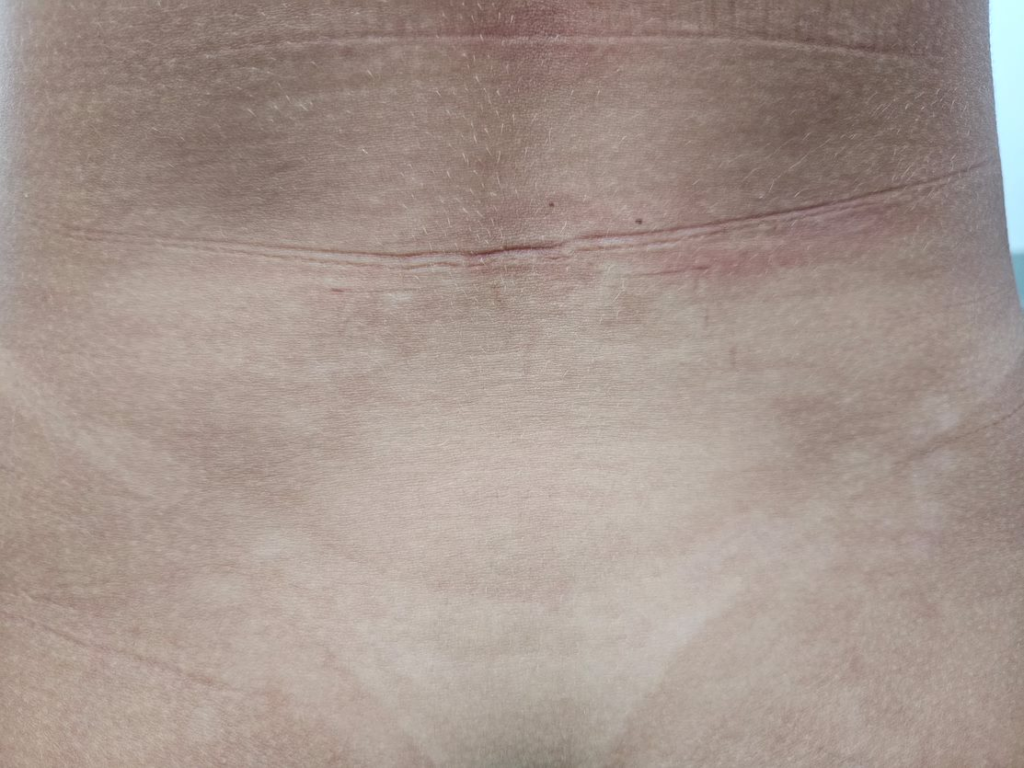
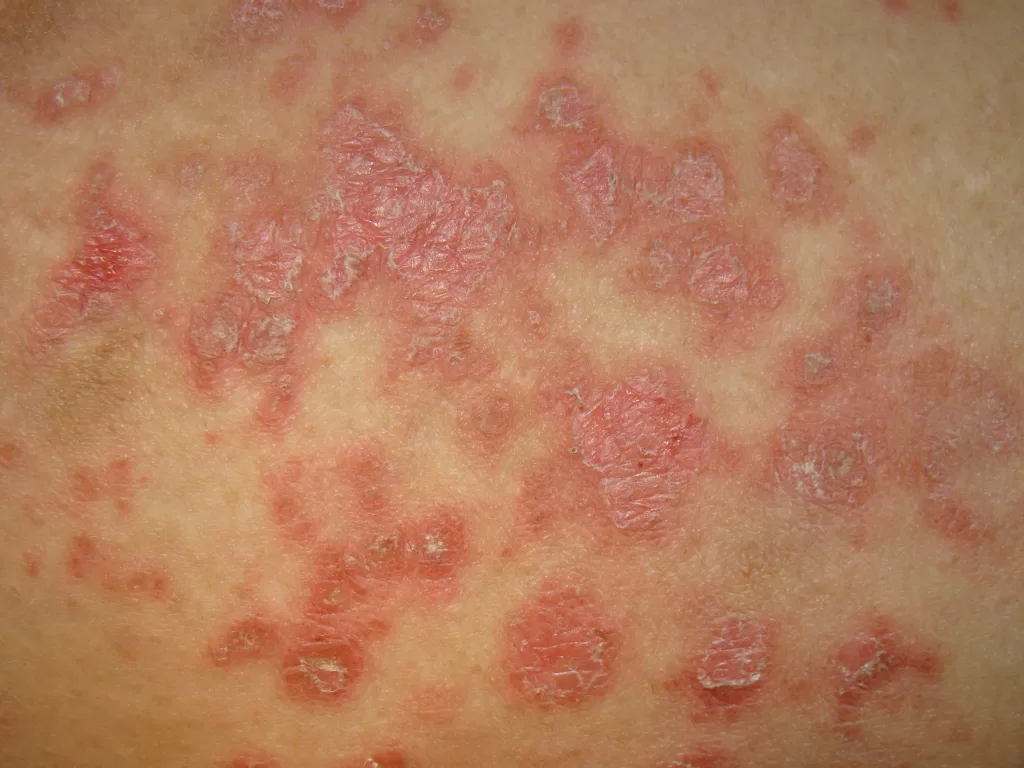
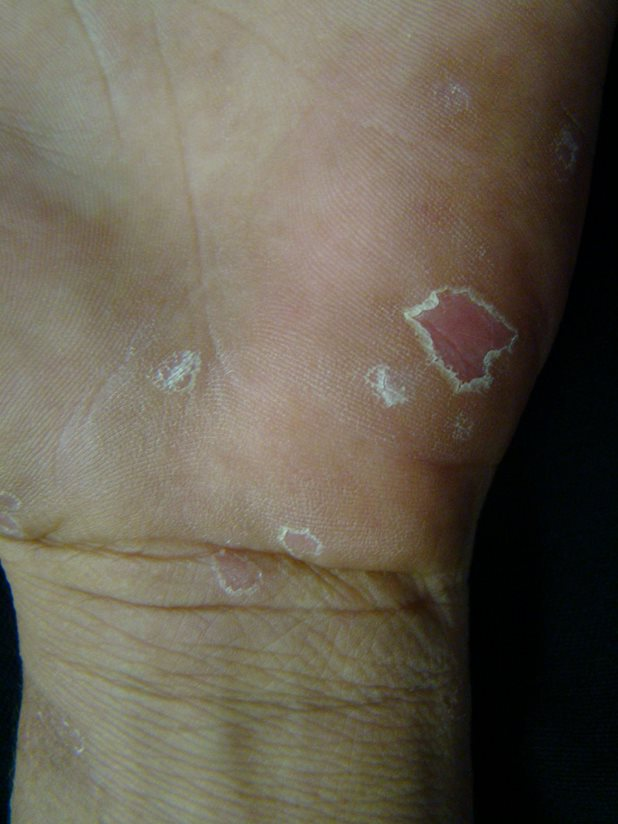
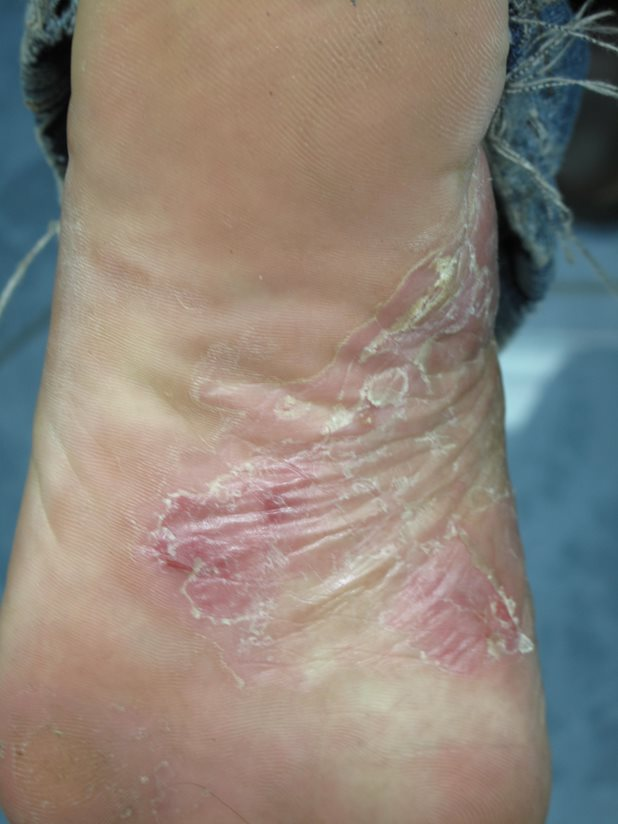
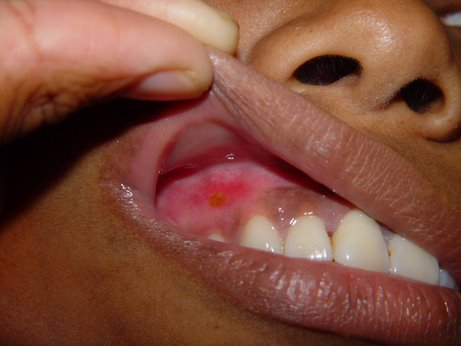
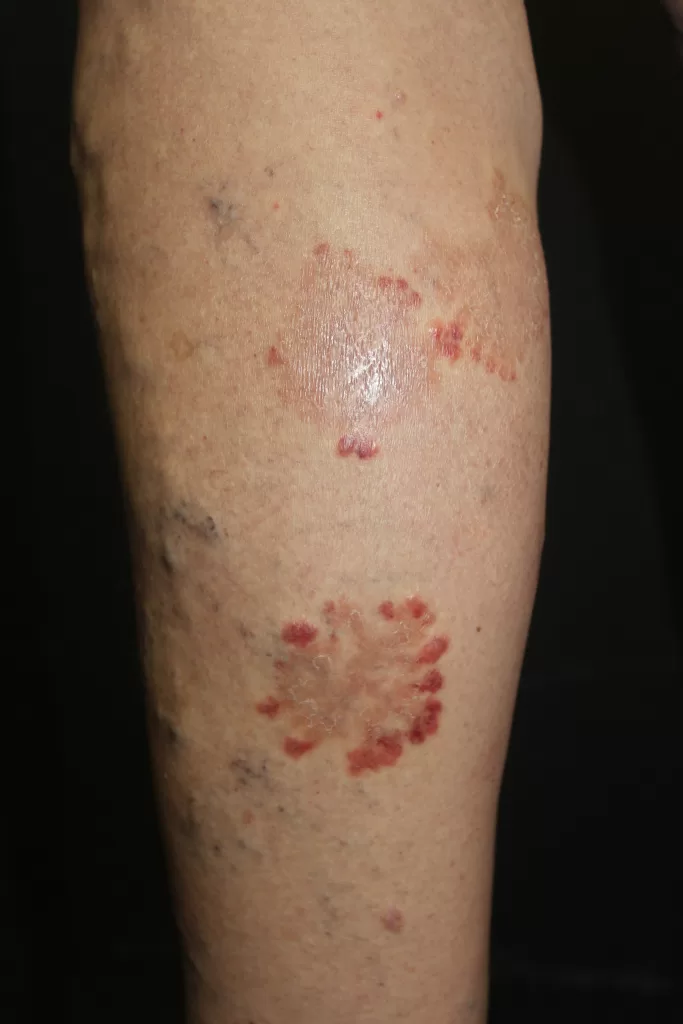
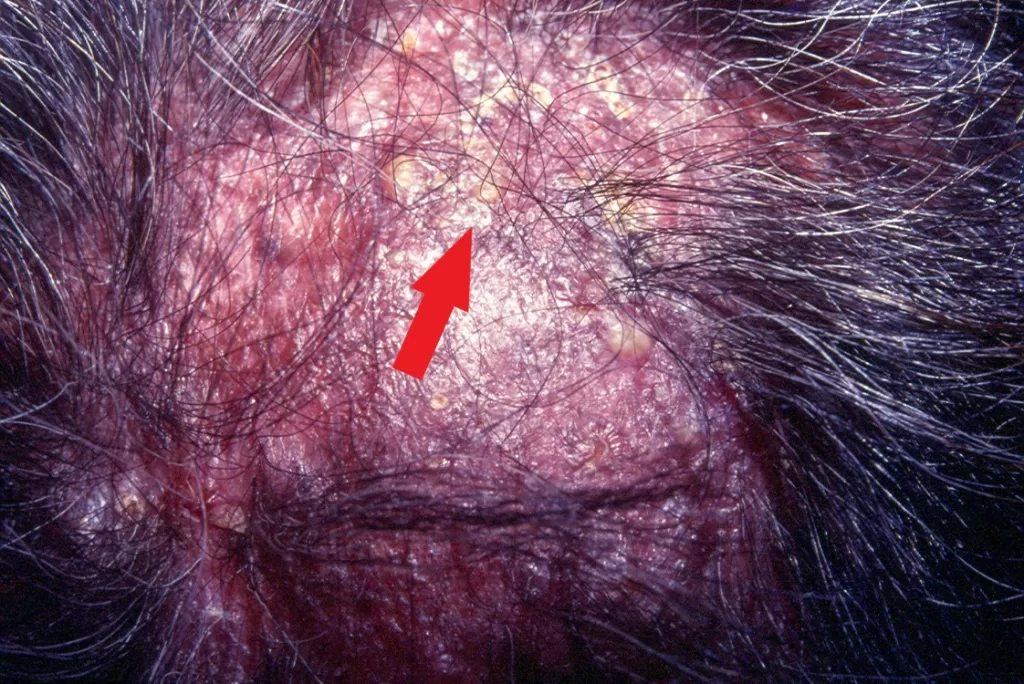
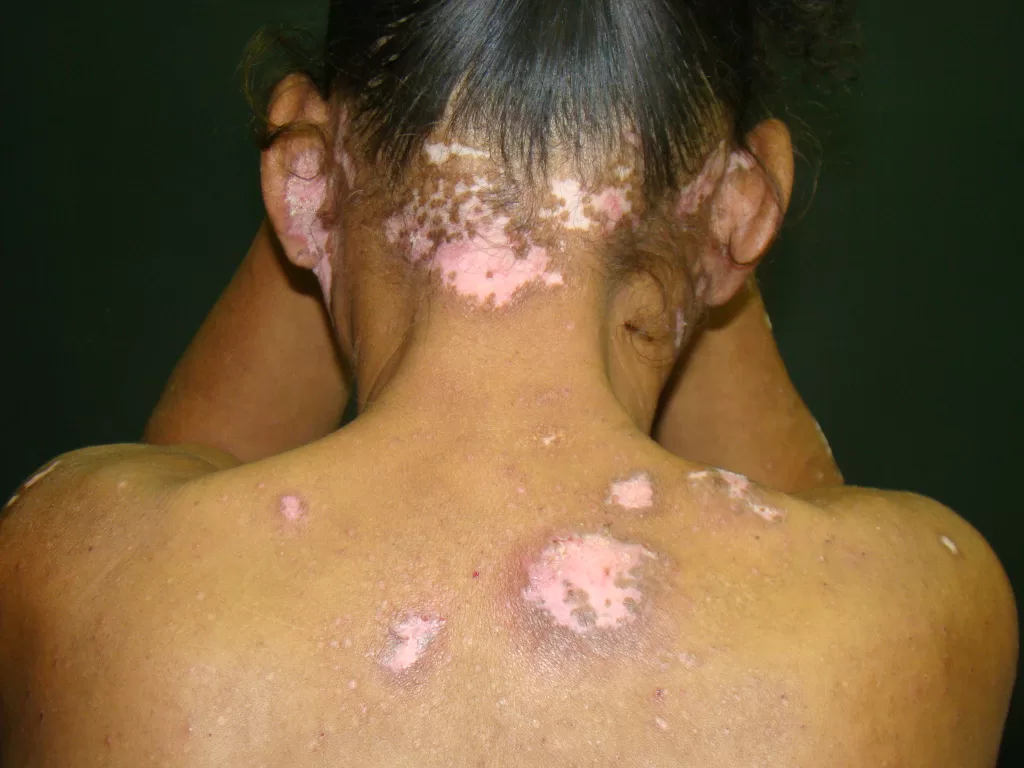
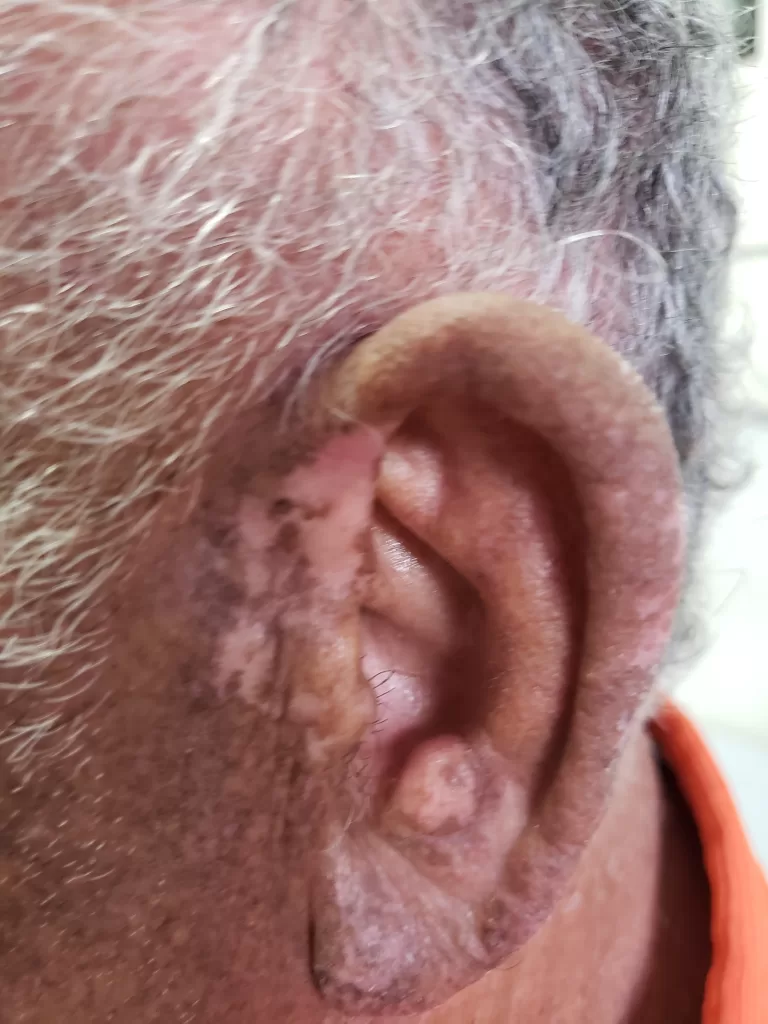
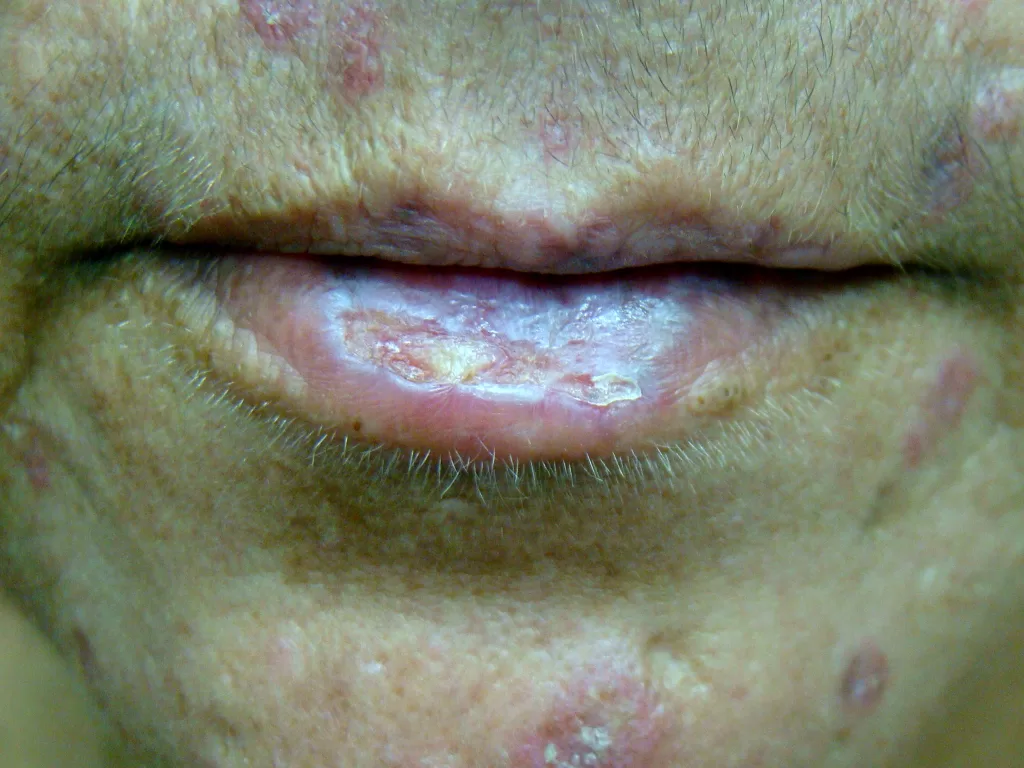
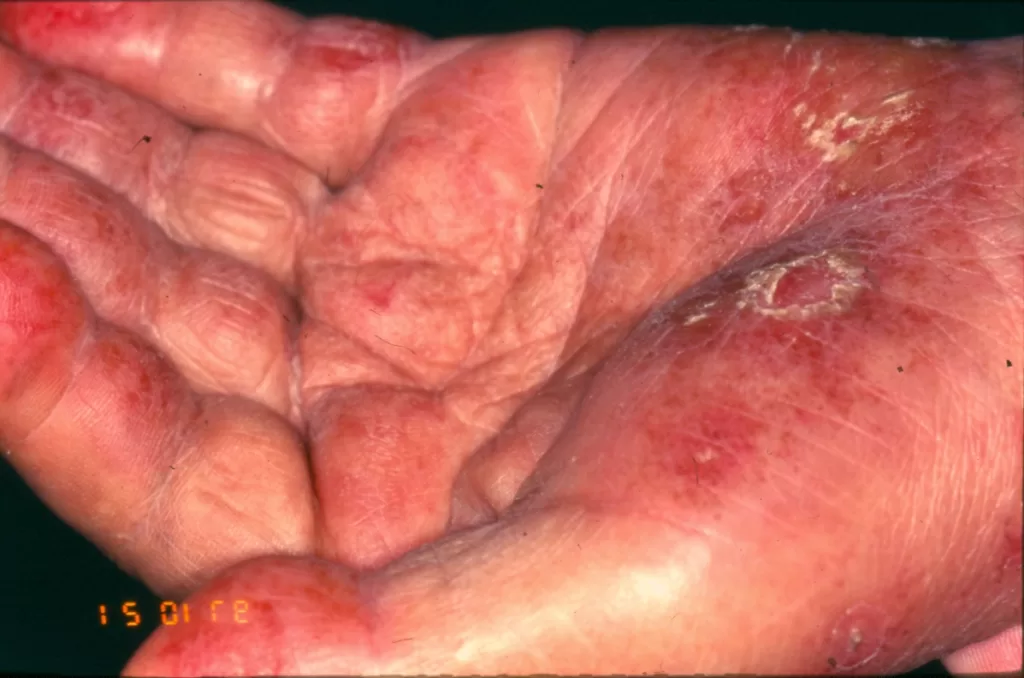
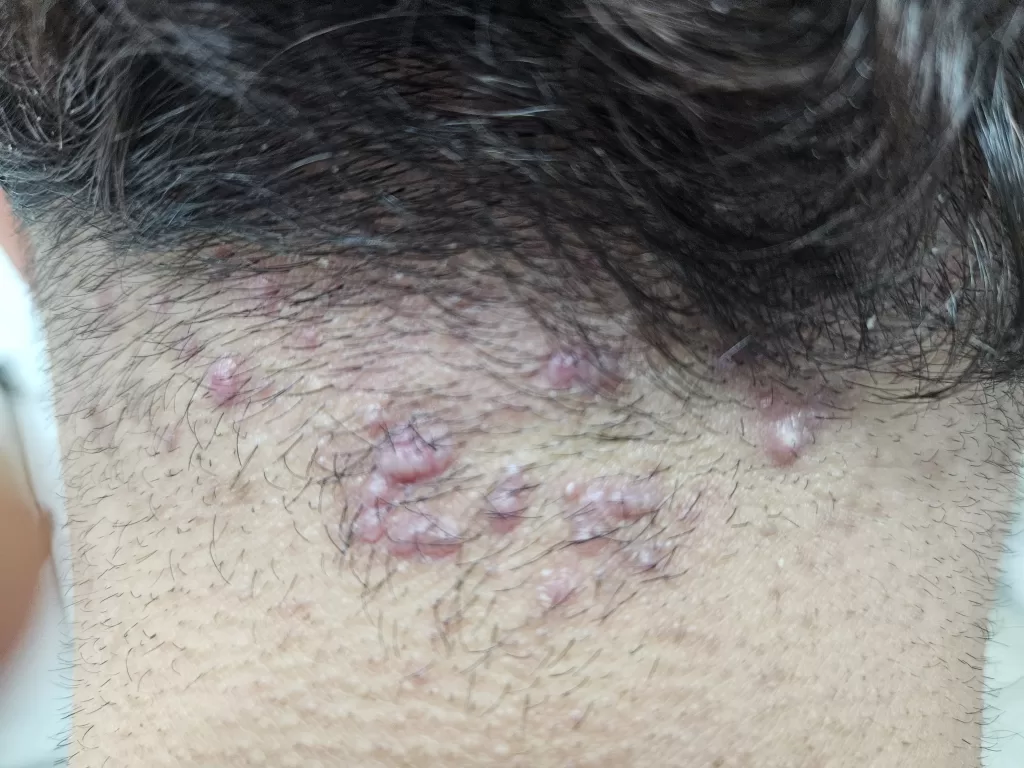
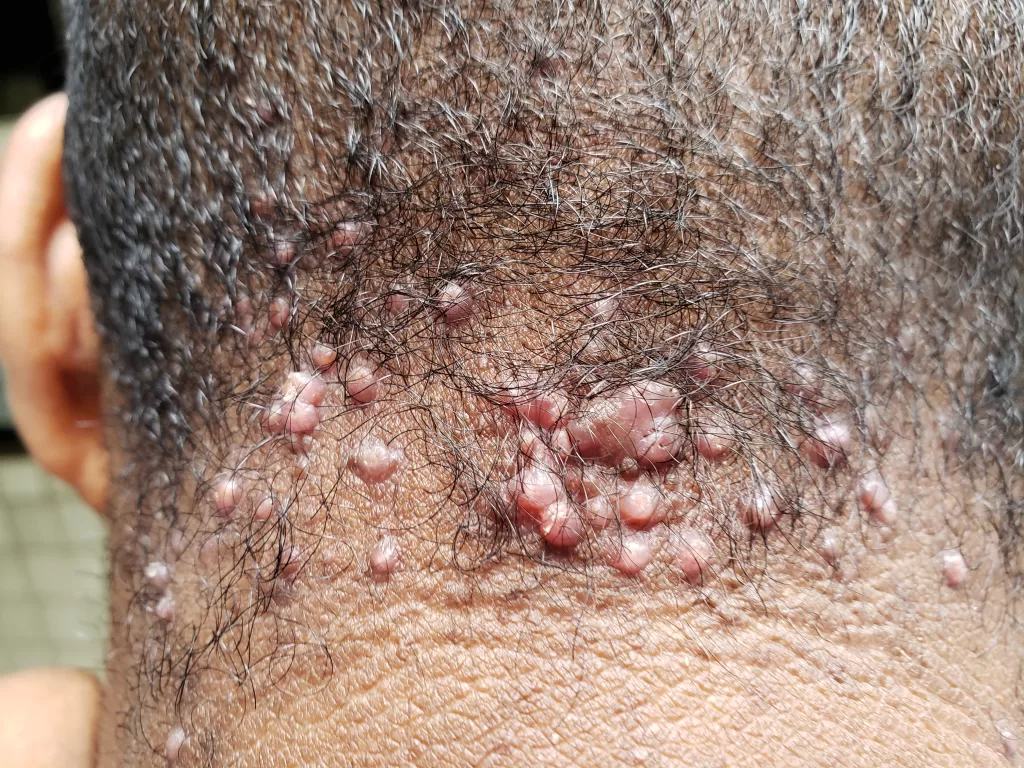
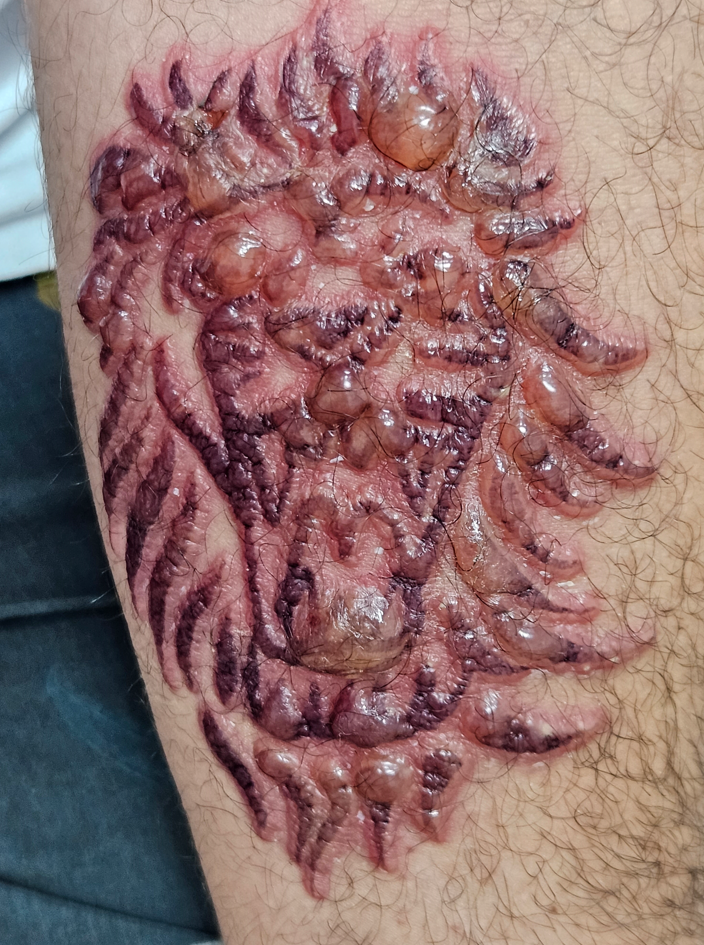
Entre os microrganismos mais comuns estão o Staphylococcus aureus, Streptococcus pyogenes, Clostridium difficile e Pseudomonas aeruginosa, responsáveis por condições como impetigo (foto 3), foliculite, furunculose, abscessos, celulite e erisipela.
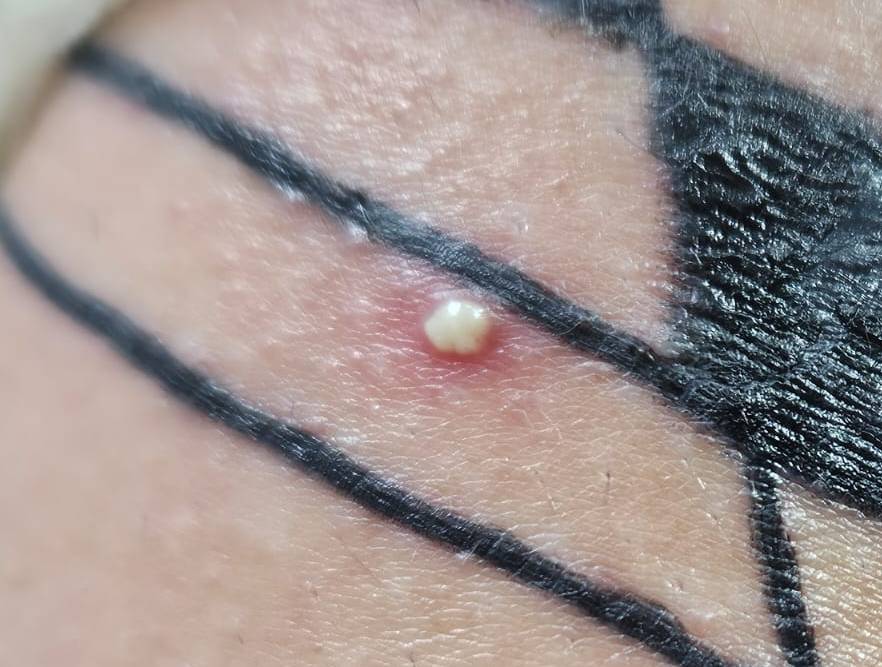
Essas infecções podem surgir em alguns dias ou semanas após a tatuagem, manifestando-se como dor, vermelhidão, inchaço, febre e, às vezes, presença de pus.
A maioria dessas infecções é tratada com os mesmos métodos usados para infecções bacterianas em geral.
Infecções por micobactérias não tuberculosas, como Mycobacterium chelonae, M. abscessum e M. fortuitum, são mais raras, mas podem ocorrer quando a água não destilada é usada para diluir a tinta.
Essas bactérias provocam caroços e lesões que podem evoluir para feridas (úlceras).
Em países como o Brasil, onde a hanseníase é endêmica,ocupando o segundo lugar no mundo, há casos relatados de transmissão do Mycobacterium leprae, causador da hanseníase, através da tatuagem.
Além disso, a bactéria da tuberculose, Mycobacterium tuberculosis, também pode ser transmitida, causando lesões cutâneas e inflamação dos gânglios linfáticos (inguas) próximos.
Infecções Virais
As infecções virais mais associadas à tatuagem incluem HIV, hepatite B e hepatite C, embora o risco seja baixo quando as normas de higiene são seguidas.
O vírus HPV pode ser transmitido e causar verrugas na área tatuada. Recomenda-se evitar a exposição solar logo após a tatuagem, pois o sol pode reduzir a imunidade da pele e aumentar o risco de infecção pelo HPV.
Outros vírus que podem ser transmitidos incluem o molusco contagioso, herpes simples, rubéola e vaccínia.
Infecções Fúngicas
Infecções fúngicas são raras, mas casos de pitiríase versicolor (pano branco), candidíase, aspergilose, zigomicose e tinha (impinge), já foram relatados.
Complicações de câncer de pele relacionadas à tatuagem
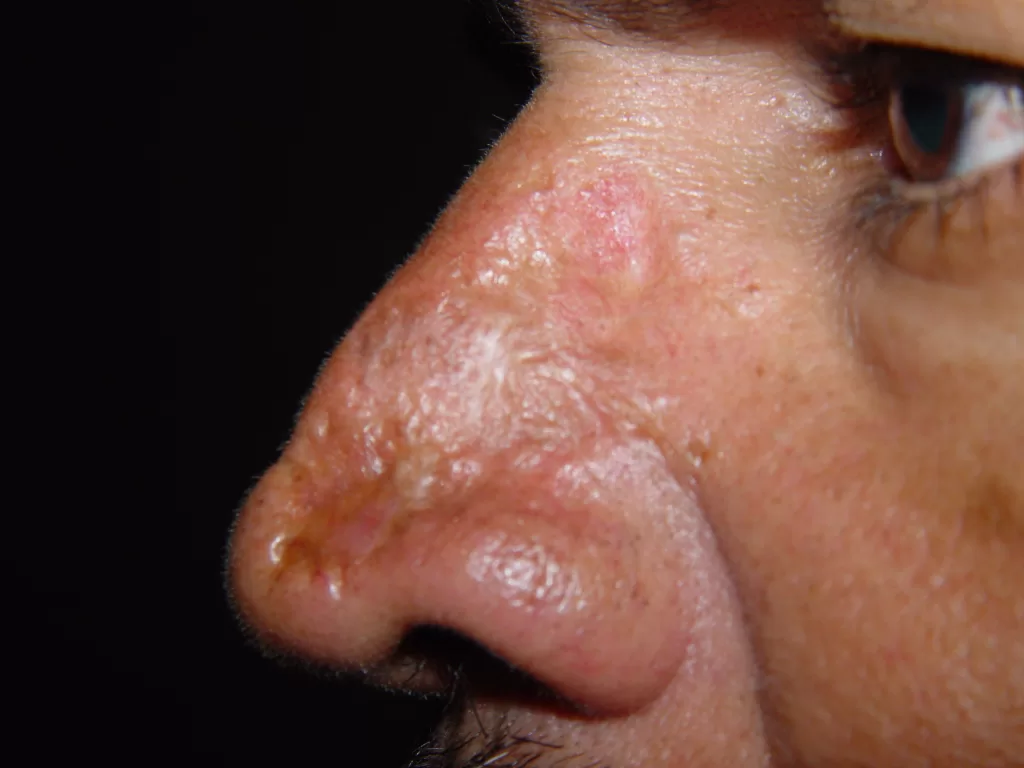
Embora seja raro, a aplicação de tatuagens pode estar associada ao desenvolvimento de alguns tipos de câncer de pele, como melanoma, carcinoma espinocelular, carcinoma basocelular e linfoma.
Em particular, o melanoma e o carcinoma basocelular estão ligados ao uso de pigmentos pretos, enquanto o carcinoma espinocelular é mais associado ao pigmento vermelho.
Diversos fatores podem contribuir para a indução de câncer de pele em áreas tatuadas, incluindo:
- Substâncias cancerígenas presentes nas tintas de tatuagem, como aminas aromáticas e hidrocarbonetos policíclicos.
- O trauma causado pelas agulhas de tatuagem, que rompe a barreira cutânea.
- A resposta inflamatória prolongada do organismo a materiais estranhos inseridos na pele.
- Exposição solar, que pode intensificar os danos nas áreas tatuadas, por provocar diminuição da imunidade.
- O uso de laser para remoção de tatuagens, que pode fragmentar os pigmentos em moléculas menores, potencialmente liberando substâncias cancerígenas.
- Aplicar tatuagens sobre sinais escuros (nevos) pode aumentar o risco de transformação desses sinais em melanoma.
Para minimizar esses riscos, é importante escolher locais de aplicação confiáveis, além de evitar tatuagens sobre nevos e áreas de pele já sensibilizadas.
Complicações Cosméticas da Tatuagem
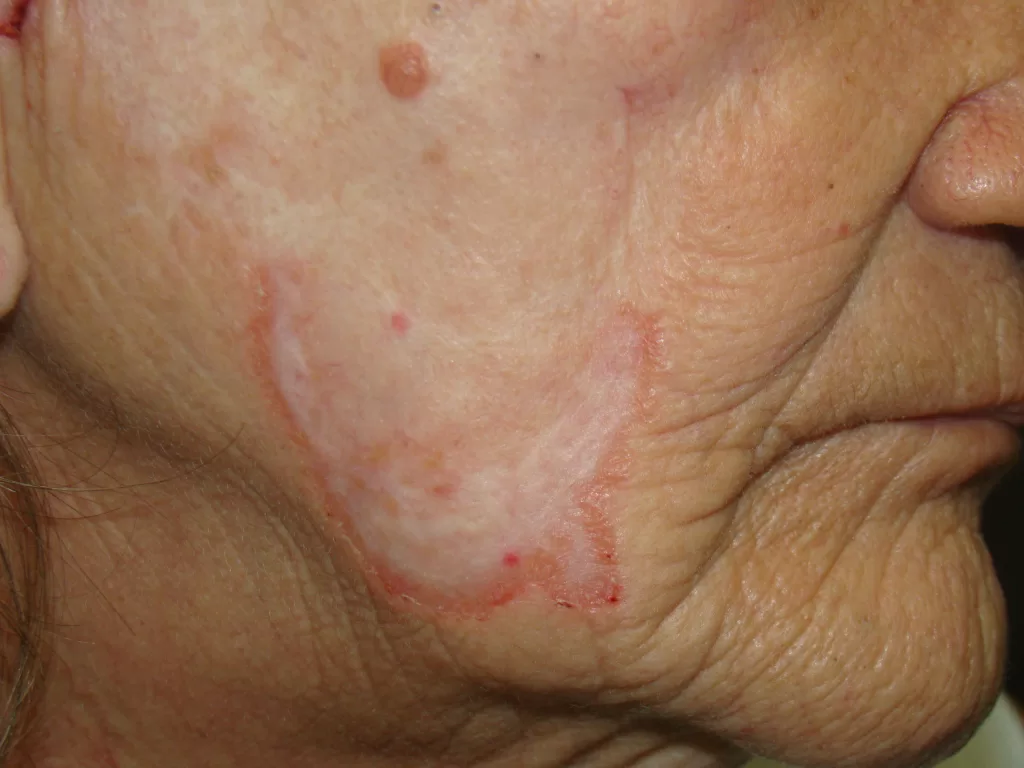
A insatisfação com a aparência final da tatuagem é uma das complicações mais comuns.
Um dos motivos para essa insatisfação é a profundidade inadequada na aplicação do pigmento, que, ao penetrar profundamente e atingir a camada de gordura (tecido subcutâneo), pode migrar de volta para a superfície da pele. Esse movimento da tinta para áreas fora da tatuagem original pode distorcer o desenho e comprometer o formato desejado.
Complicações de Sensibilidade da Pele Causadas pela Tatuagem
A tatuagem pode causar desconfortos como dor e coceira (prurido) devido a possíveis lesões nos nervos da pele durante o processo de aplicação. Esse efeito ocorre especialmente em áreas onde as agulhas penetram mais profundamente, provocando uma reação alérgica e, em alguns casos, uma sensação persistente de prurido que pode durar além do período de cicatrização.
Complicações com Tatuagens Durante o Exame de Ressonância Magnética
Pessoas com tatuagens podem experimentar reações desconfortáveis durante o exame de ressonância magnética, como inflamação, inchaço e uma sensação de queimação na pele tatuada.
Esses efeitos são causados pela presença de metais, como óxido de zinco, nos pigmentos da tatuagem, que podem conduzir corrente elétrica e aquecer a pele durante o procedimento.
Além disso, esses metais podem interferir na qualidade das imagens geradas pelo exame, reduzindo a clareza e dificultando o diagnóstico.
Complicações Induzidas pelo Sol em Tatuagens
A exposição solar pode causar reações em até 20% das pessoas tatuadas, manifestando-se como lesões avermelhadas, inchaço, coceira e dor na área tatuada. Essas reações são mais comuns em tatuagens com pigmentos vermelhos e amarelos, devido à presença de sulfeto de cádmio, um componente sensível à luz solar.
Para evitar essas complicações, é recomendável o uso de protetor solar e evitar a exposição direta ao sol nas primeiras semanas após a tatuagem.
Como Remover uma Tatuagem?
O método mais eficiente e seguro para remover tatuagens é o uso de raios laser, que fragmentam os pigmentos da tinta e permitem que o organismo os elimine ao longo do tempo.
Embora o laser seja a técnica preferida, outras opções incluem cirurgia e dermoabrasão, que removem as camadas da pele onde a tinta está depositada. No entanto, esses métodos alternativos têm maior risco de deixar cicatrizes.