Entenda o Lúpus Eritematoso: guia completo para pacientes
- Tatuagem: história, benefícios estéticos e riscos à saúde - 26 de novembro de 2024
- Pseudofoliculite da barba (pelos encravados): como tratar? - 26 de maio de 2024
- Repelentes: Como se Proteger das Picadas de Insetos - 16 de maio de 2024
O lúpus eritematoso é mais do que uma simples condição médica — é um desafio complexo para a saúde que exige atenção especial. Caracterizado por uma inflamação crônica que pode impactar órgãos essenciais, como rins, coração e cérebro, o lúpus é uma doença autoimune onde o próprio sistema de defesa do corpo se volta contra ele, causando danos significativos.
Este guia é projetado para esclarecer os aspectos fundamentais do lúpus eritematoso, enfocando suas manifestações cutâneas e as opções de tratamento disponíveis. A pele, afetada em mais de 85% dos casos de lúpus, é muitas vezes o primeiro sinal de alerta. A identificação precoce por um dermatologista pode ser crucial para um tratamento eficaz e para a melhoria da qualidade de vida dos pacientes.
Exploraremos os sintomas mais comuns do lúpus, com um olhar atento às manifestações na pele e as abordagens terapêuticas recomendadas. Entender esses sinais pode ajudar no reconhecimento precoce e gerenciamento da doença.
Prevalência do Lúpus: Estatísticas e Fatores de Risco
A prevalência do lúpus varia globalmente, com taxas de incidência estimadas entre 1 a 25 casos por 100.000 pessoas. Este dado ressalta a importância de compreender os fatores de risco e as populações mais vulneráveis à doença.
Influência do Ambiente e Etnia
Pesquisas mostram que a incidência do lúpus é maior em áreas urbanas comparativamente às rurais. Esse fenômeno pode estar relacionado a fatores ambientais específicos das cidades que precisam de investigação adicional. Além disso, indivíduos de ascendência asiática e afrodescendente apresentam uma maior predisposição ao lúpus, indicando que a etnia pode desempenhar um papel significativo na suscetibilidade à doença.
Disparidade de Gênero na Incidência do Lúpus
O lúpus sistêmico tem um impacto desproporcional nas mulheres, com uma razão de 7 mulheres afetadas para cada homem.
Esse desequilíbrio sugere uma possível conexão entre o lúpus e os hormônios sexuais femininos, tornando as mulheres um grupo de especial interesse para pesquisas e estratégias de prevenção.
Comparação entre as Formas de Lúpus
Quando se trata das variantes da doença, o lúpus eritematoso discoide cutâneo — que se manifesta, na grande maioria do casos, exclusivamente na pele — é de 2 a 3 vezes mais comum do que sua contraparte sistêmica, que também atinge outros órgãos vitais.
Esse conhecimento é crucial para o diagnóstico correto e o tratamento adequado.
Entendendo as Causas do Lúpus Eritematoso: Fatores de Risco e Influências
Fatores Genéticos na Origem do Lúpus
O lúpus eritematoso, uma complexa doença autoimune, tem etiologia multifatorial. Estudos apontam uma correlação genética, com casos da doença aparecendo em múltiplos membros de algumas famílias, indicando que a herança desempenha um papel significativo no desenvolvimento do lúpus.
Influência Hormonal no Lúpus Eritematoso
A predominância do lúpus em mulheres sugere fortemente um fator hormonal na patogênese da doença. Essa teoria é respaldada pela observação de que as manifestações do lúpus podem piorar durante a gravidez — um período de níveis elevados de estrogênio — e a tendência de uma progressão mais branda em homens, que têm maiores níveis de testosterona.
O Papel da Exposição Solar na Ativação do Lúpus
A exposição à radiação ultravioleta A (UVA), presente na luz solar e capaz de atravessar vidros, tem sido identificada como um fator ambiental que pode desencadear o lúpus. A UVA pode danificar os queratinócitos da pele, levando à produção de autoantígenos e, subsequentemente, de autoanticorpos que atacam o organismo, um processo central na autoimunidade do lúpus.
Impacto Ambiental e Substâncias Químicas
Exposição a substâncias químicas de alto peso molecular, encontradas em produtos como vinis, resinas e até alimentos transgênicos, pode estar associada ao desenvolvimento do lúpus.
Além disso, produtos injetáveis para procedimentos estéticos, como ácido hialurônico e silicone, são contraindicados para indivíduos com lúpus, devido ao risco aumentado de estimular a produção de autoanticorpos.
Anormalidades Imunológicas e o Lúpus
A interação de fatores externos — como a radiação UVA, medicamentos e patógenos — com uma predisposição genética, resulta na ativação anormal do sistema imunológico.
Essa ativação inadequada leva à produção de autoanticorpos contra componentes celulares, fundamentando a natureza autoimune do lúpus.
Manifestações do Lúpus Eritematoso: Conheça as Diferentes Formas Clínicas
Quando se fala em lúpus eritematoso, muitos se perguntam: como essa condição realmente se apresenta?
O lúpus eritematoso pode se manifestar de diversas formas, afetando principalmente a pele. Aqui, exploraremos as distintas manifestações clínicas do lúpus eritematoso cutâneo, uma faceta da doença que exige atenção e cuidado especializado.
Formas Clínicas do Lúpus Eritematoso Cutâneo
- Lúpus Eritematoso Cutâneo Crônico (LECC):
- O LECC é caracterizado por lesões que podem persistir por um longo período, muitas vezes deixando cicatrizes ou alterações na pigmentação da pele.
- Lúpus Eritematoso Cutâneo Subagudo (LECSA):
- As lesões do LECSA são menos permanentes que as do LECC e geralmente não deixam cicatrizes. São marcadas por períodos de atividade e remissão.
- Lúpus Eritematoso Cutâneo Agudo (LECA):
- O LECA é associado a lesões mais severas e pode indicar um comprometimento sistêmico mais significativo, requerendo uma avaliação médica imediata.
Importante ressaltar que cada tipo de lúpus cutâneo possui características únicas e se manifesta de forma específica. Um paciente tipicamente apresentará apenas um tipo de lesão cutânea – seja ela crônica, subaguda ou aguda – que pode ocorrer de forma contínua ou intermitente, mas sem a coexistência de múltiplos tipos de lesões simultaneamente.
Entendendo o Lúpus Eritematoso Cutâneo Crônico (LECC): Sintomas e Manifestações
O que é o Lúpus Eritematoso Cutâneo Crônico (LECC)?
O LECC é a forma mais comum de lúpus cutâneo, caracterizada principalmente pela lesão discoide (em forma de disco).
A compreensão dos sintomas e sinais dessa condição é essencial para o diagnóstico e manejo adequados.
A seguir, detalhamos as manifestações características do LECC e como elas podem afetar a pele e outros órgãos.
Sinais Característicos do LECC
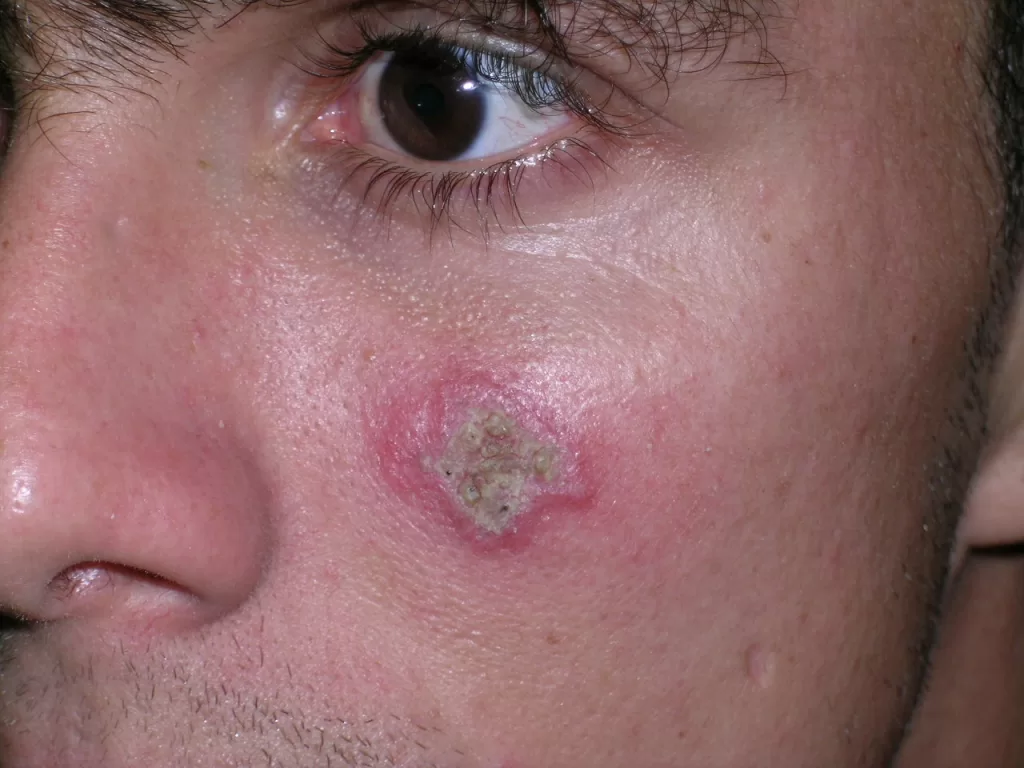
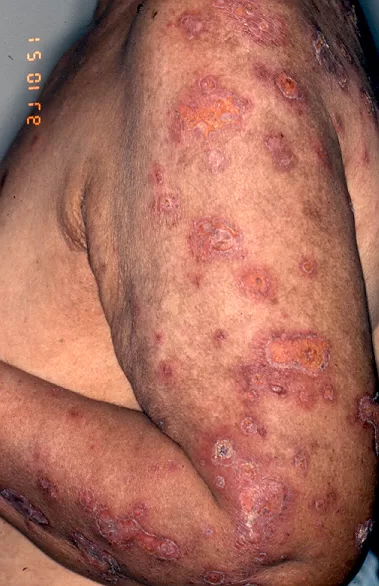
Lesões Discoides:
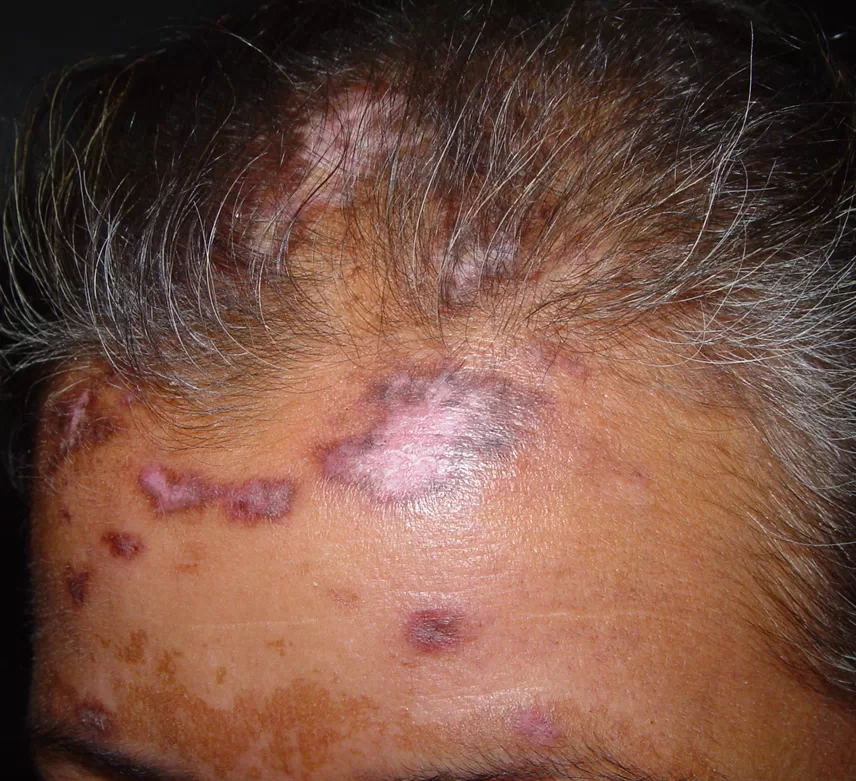
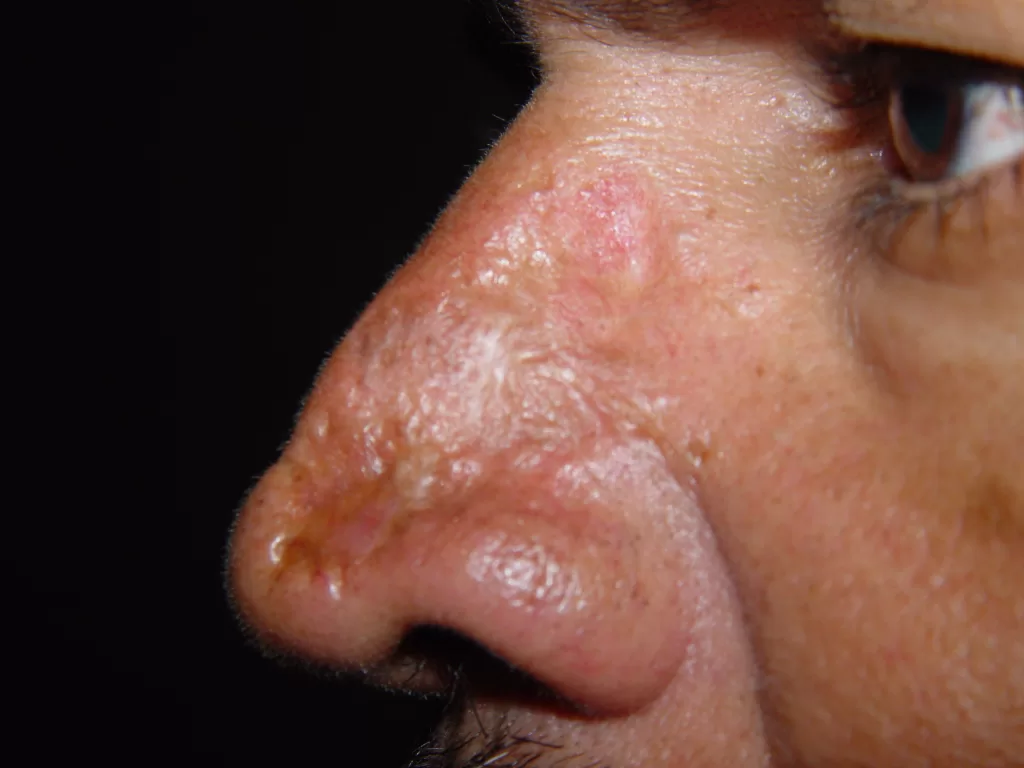
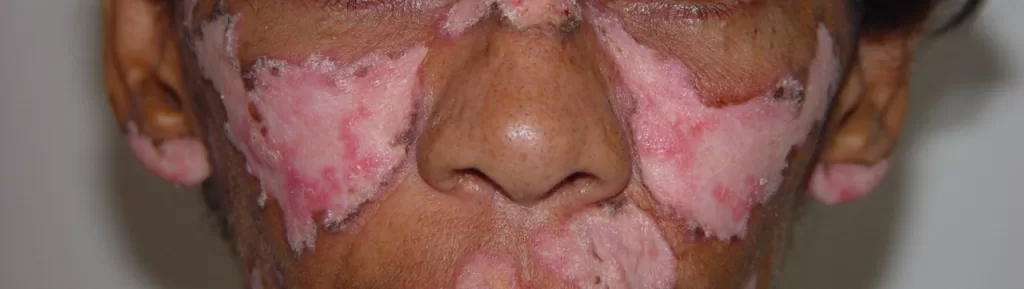
Identificáveis por placas elevadas, vermelhas, com formato de disco e escamas aderentes que, ao serem removidas, deixam orifícios visíveis na pele. Fotos 1,2,3 e 4
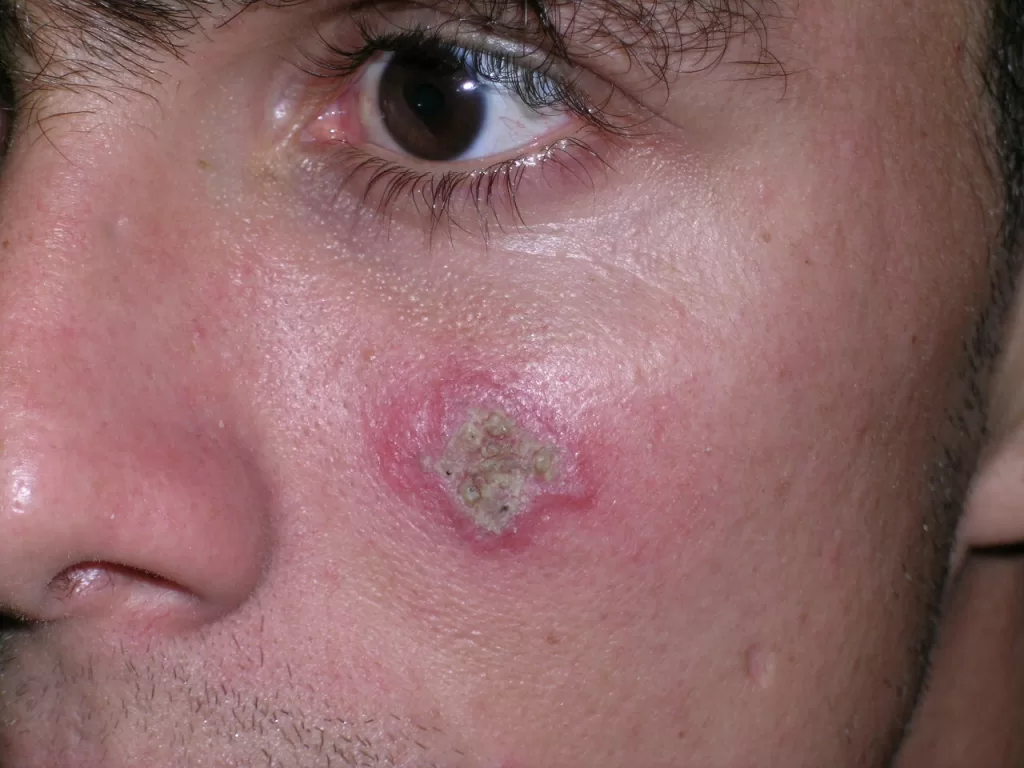
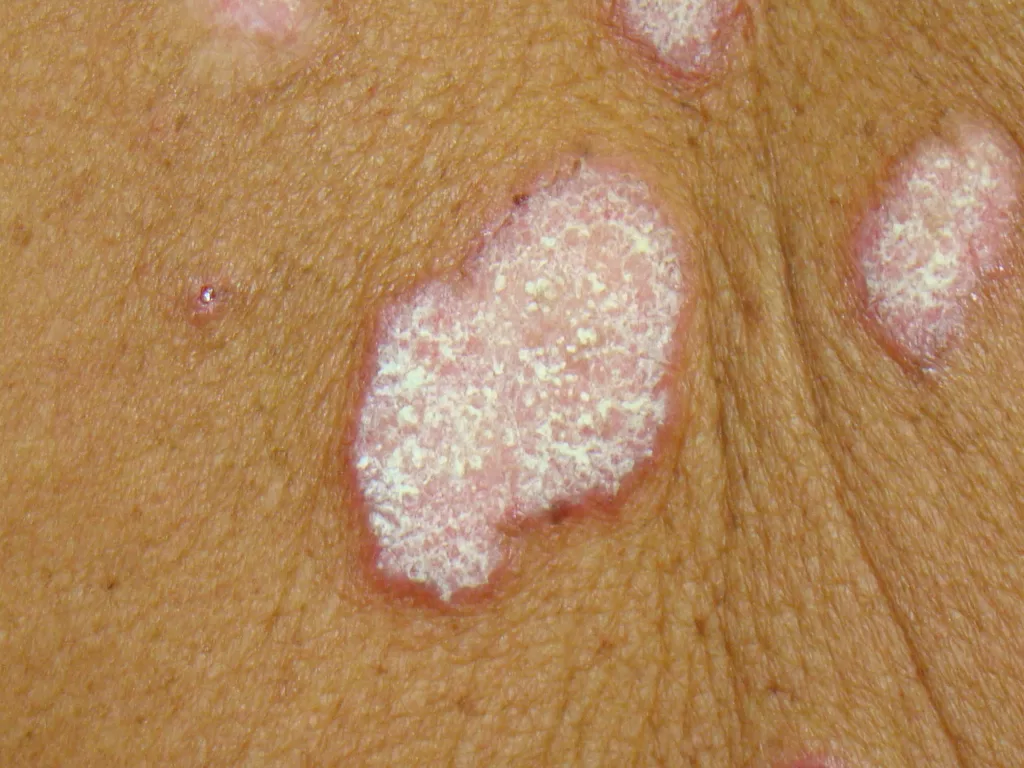
Essas lesões geralmente evoluem para uma atrofia central, conferindo um aspecto anular à lesão, com coloração mais clara no centro e bordas ainda infiltradas (com inchaço). Foto 5 ,6,7,8 e 9.
Locais Comuns de Manifestação:
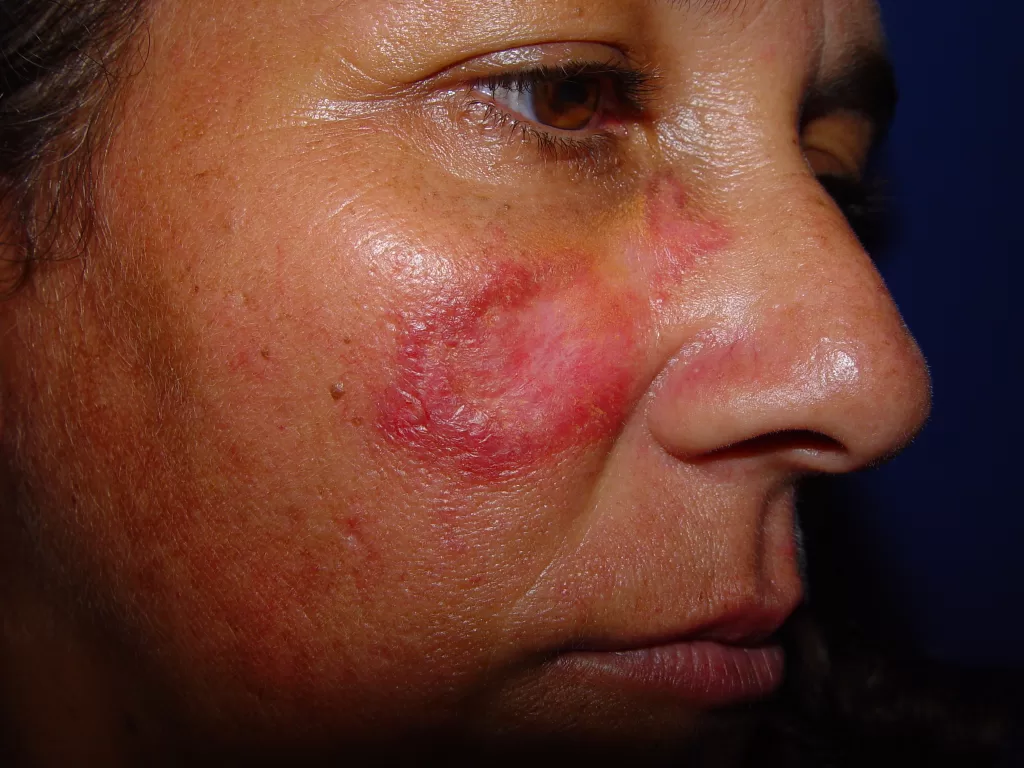
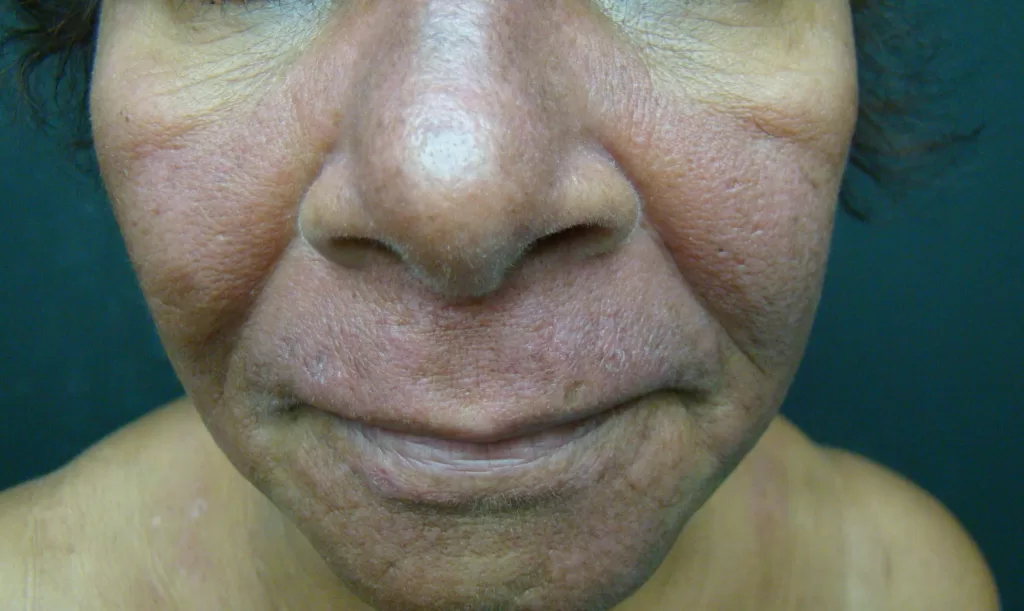
Rosto: Pode apresentar o clássico “aspecto em asa de borboleta”, especialmente nas regiões malares e no nariz. (Foto 10)
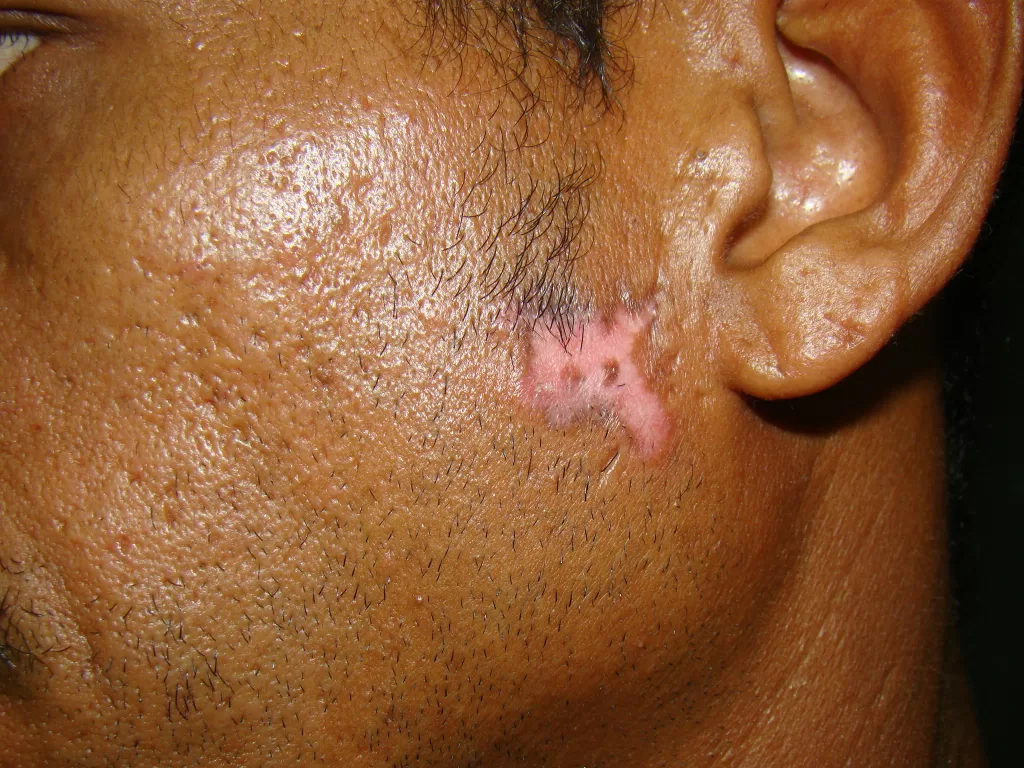
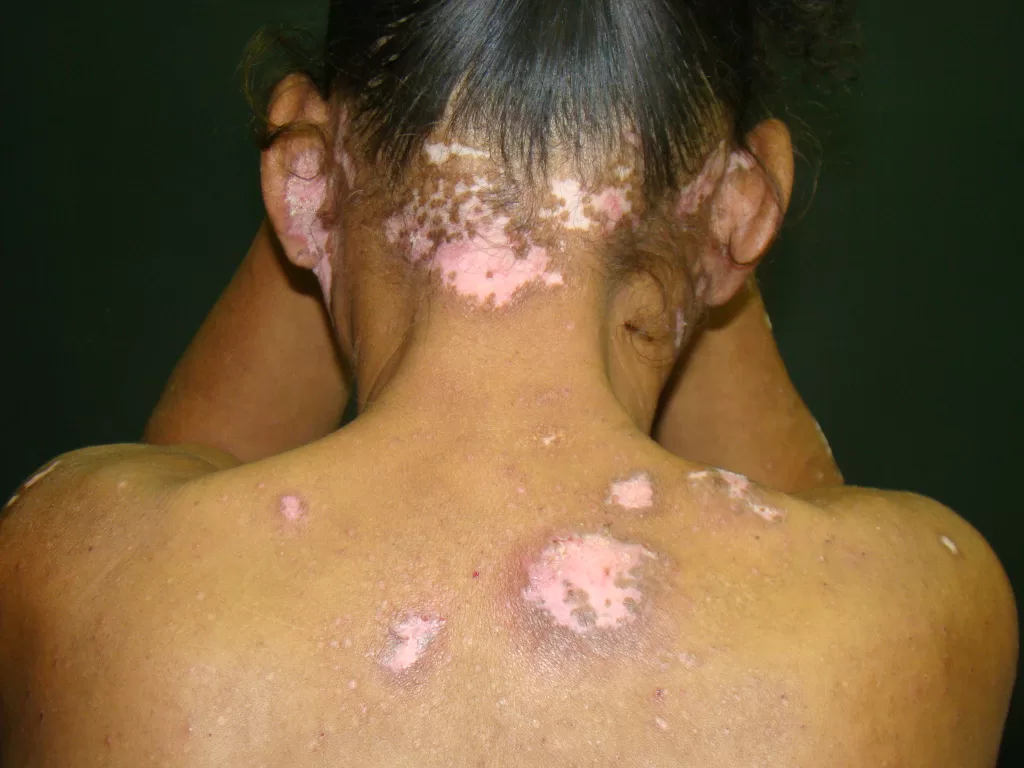
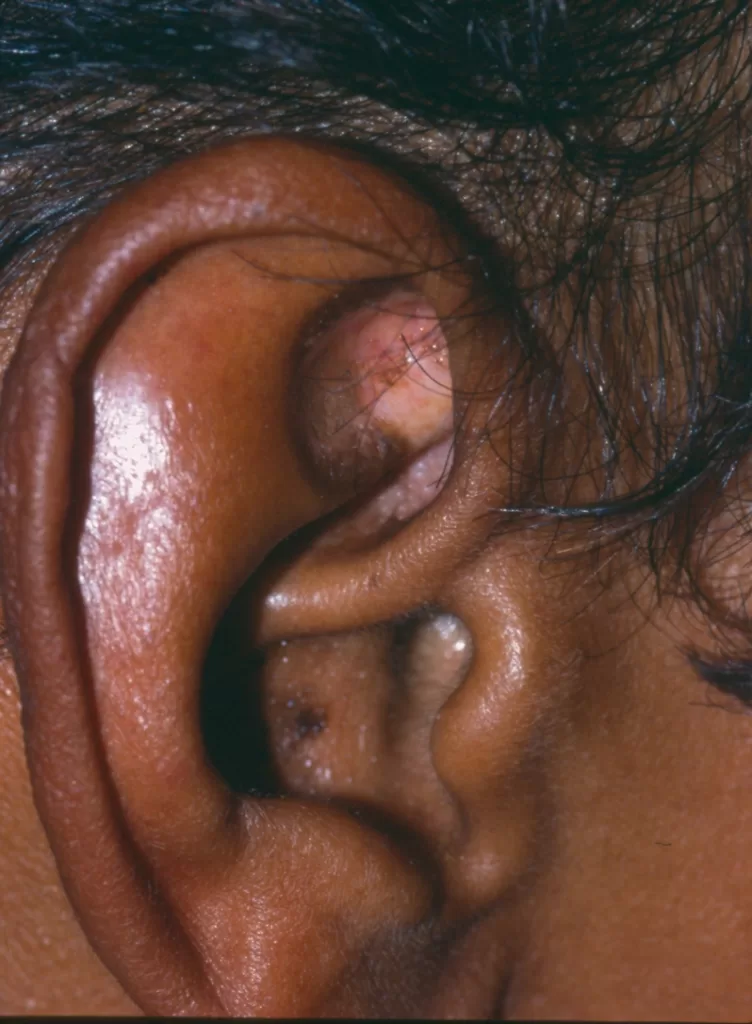
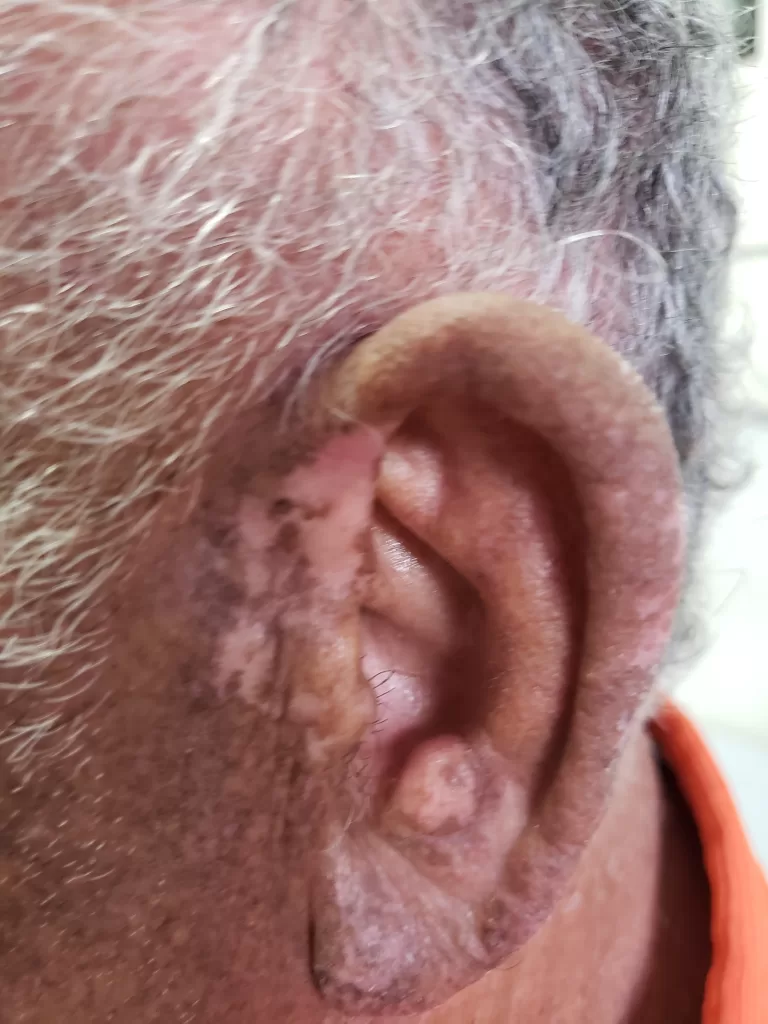
Orelhas: A atrofia cutânea, particularmente na área interna, pode levar a lesões semelhantes às do vitiligo (fotos 11 a e 12)
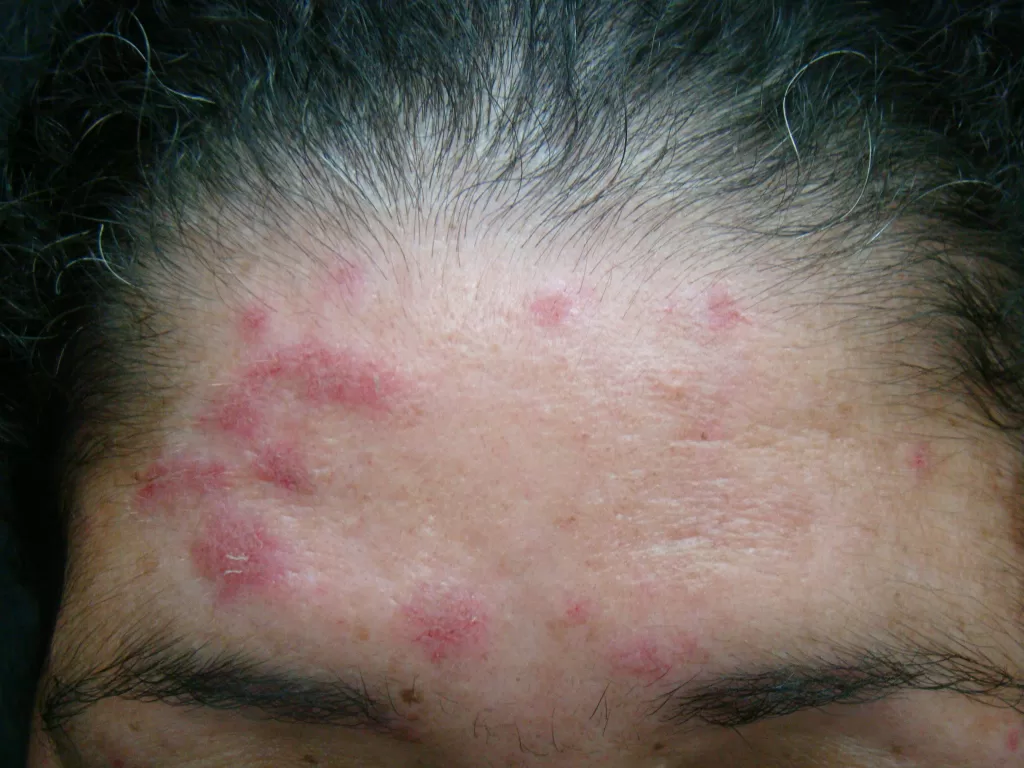
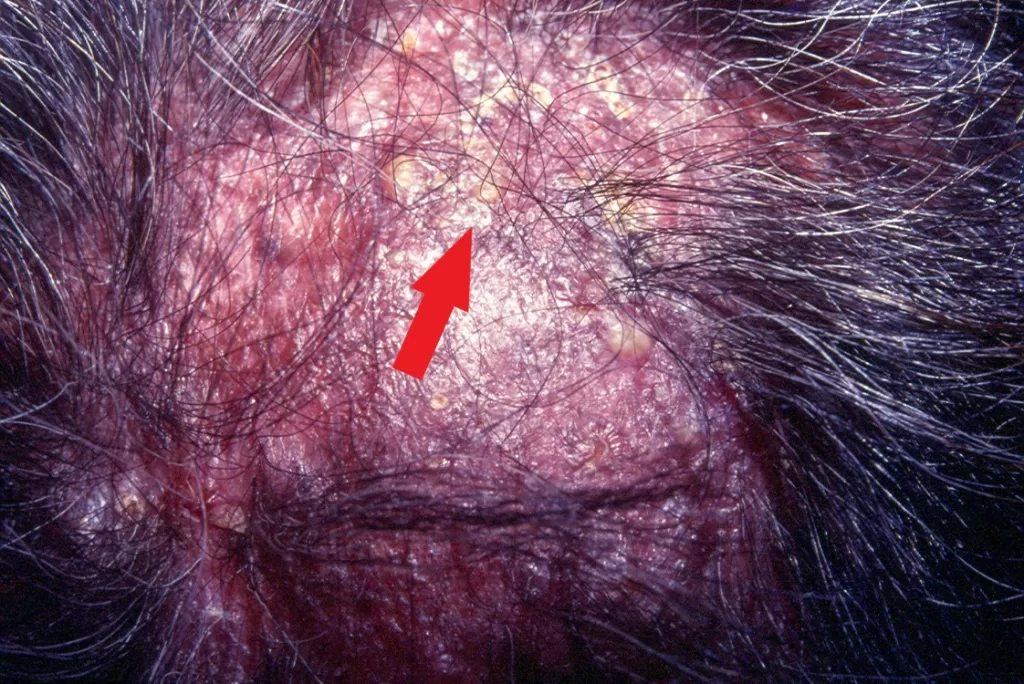
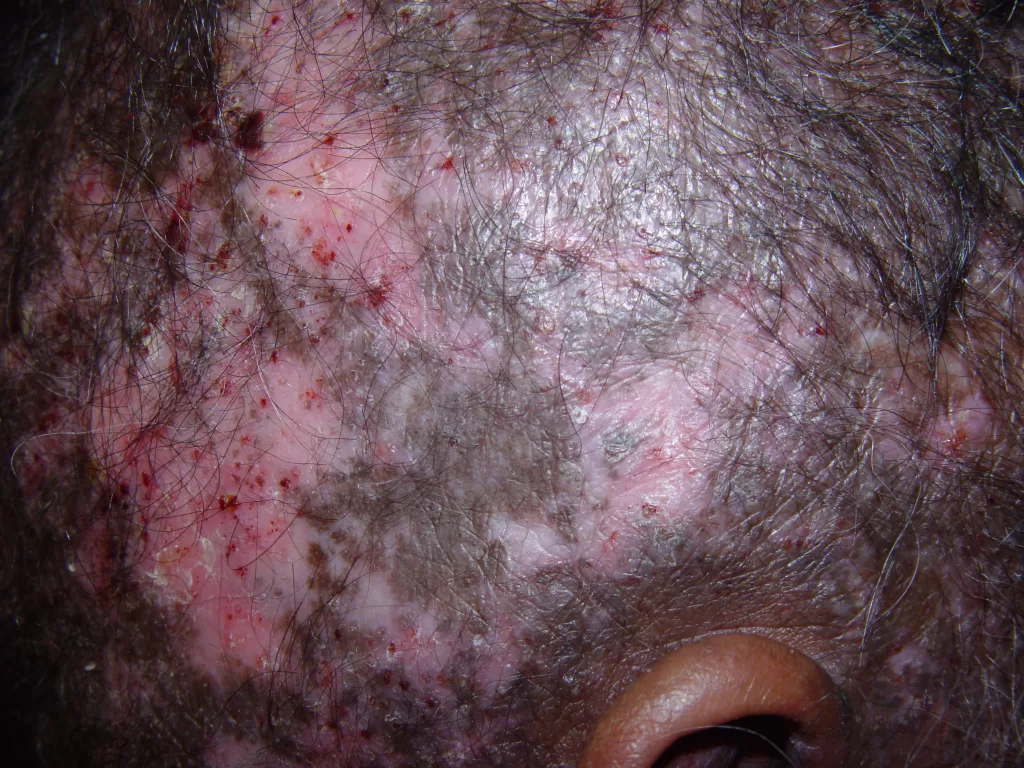
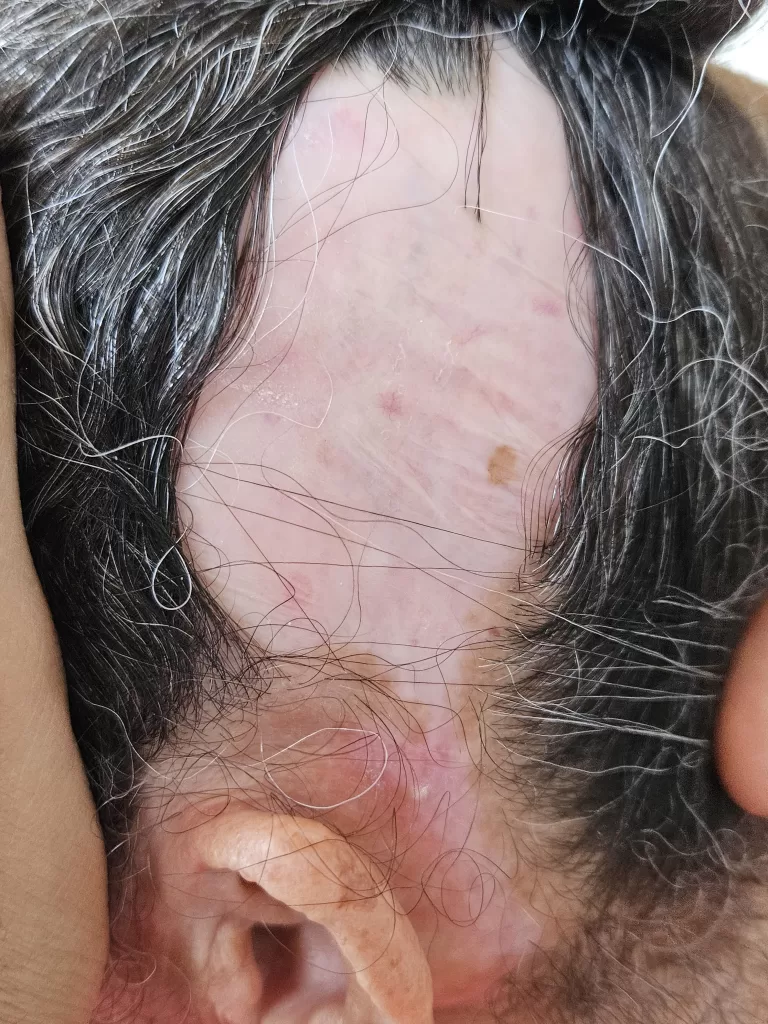
Couro Cabeludo: Pode causar alopecia cicatricial, deixando áreas com perda definitiva do cabelo (fotos 13 e 14)
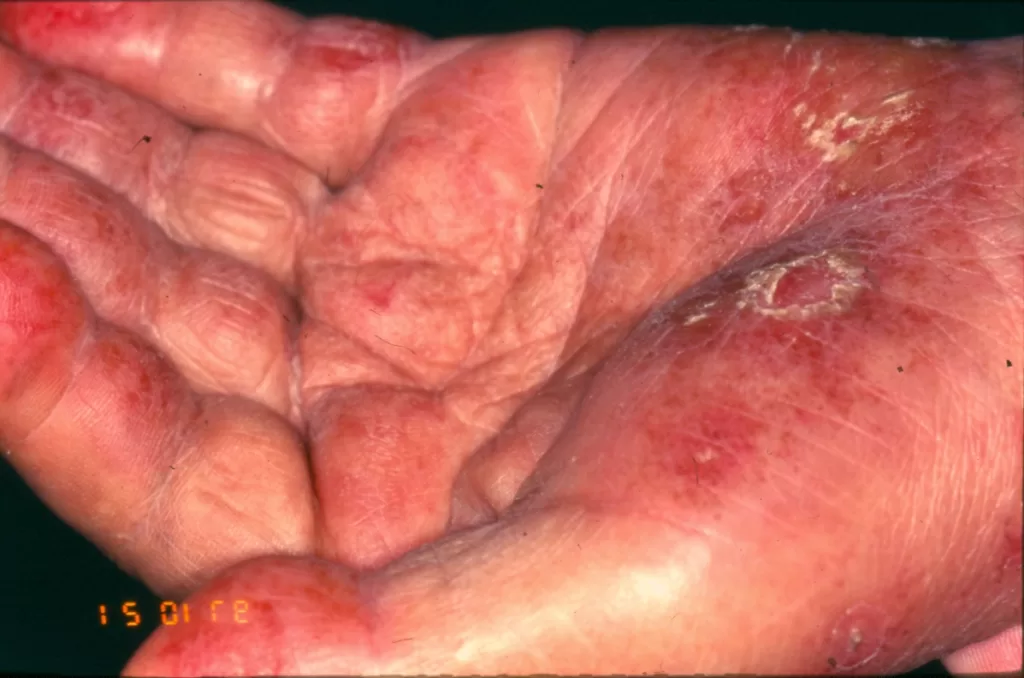
Mucosas: Incluem lesões orais com centro esbranquiçado e avermelhadas no palato duro (“céu da boca”), além de alterações na mucosa ocular e dos lábios. (fotos 15, 16, 17 e 18)
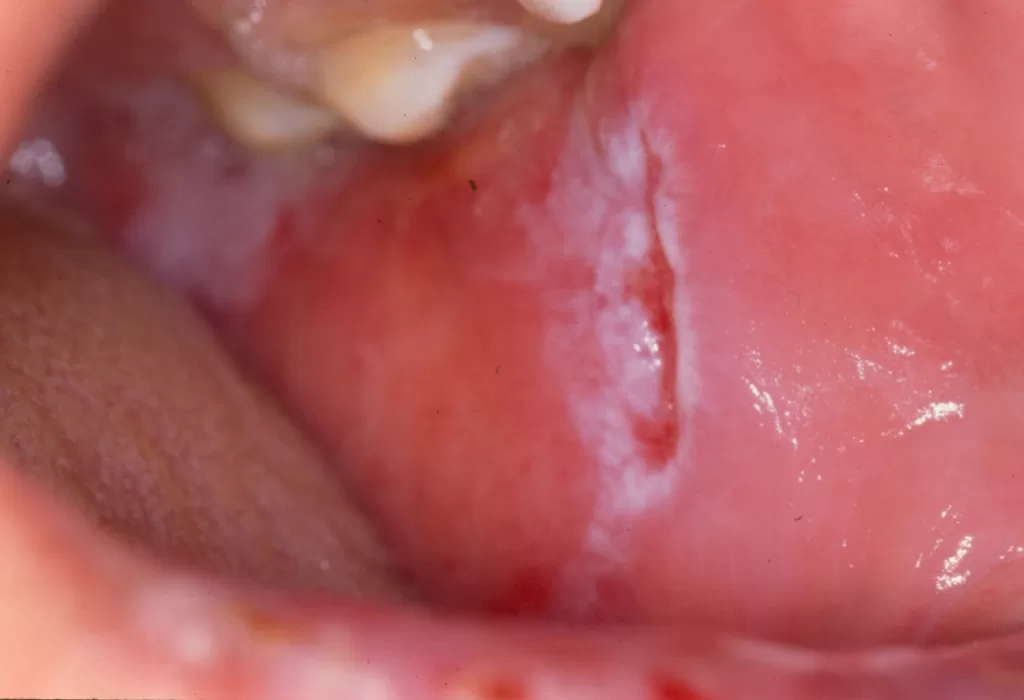
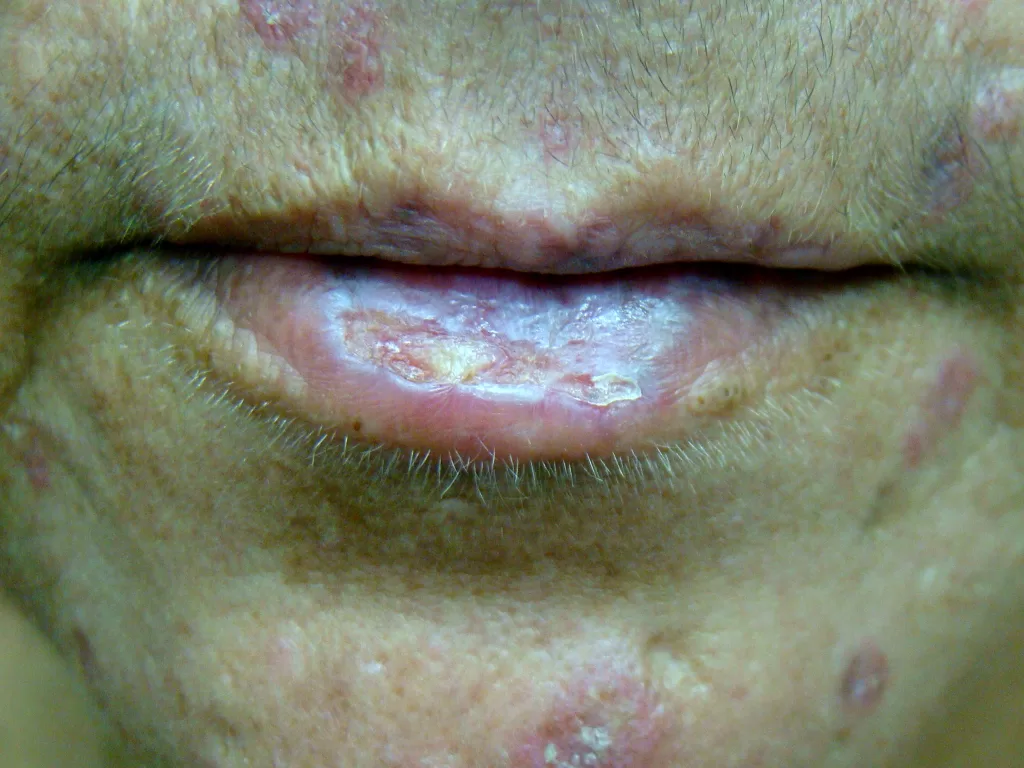
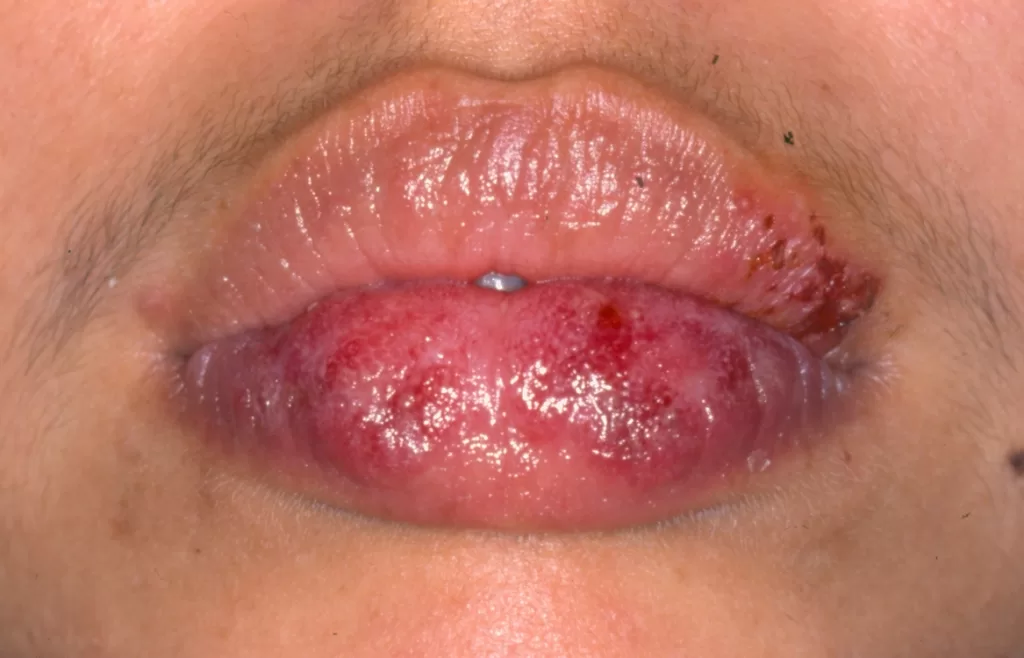
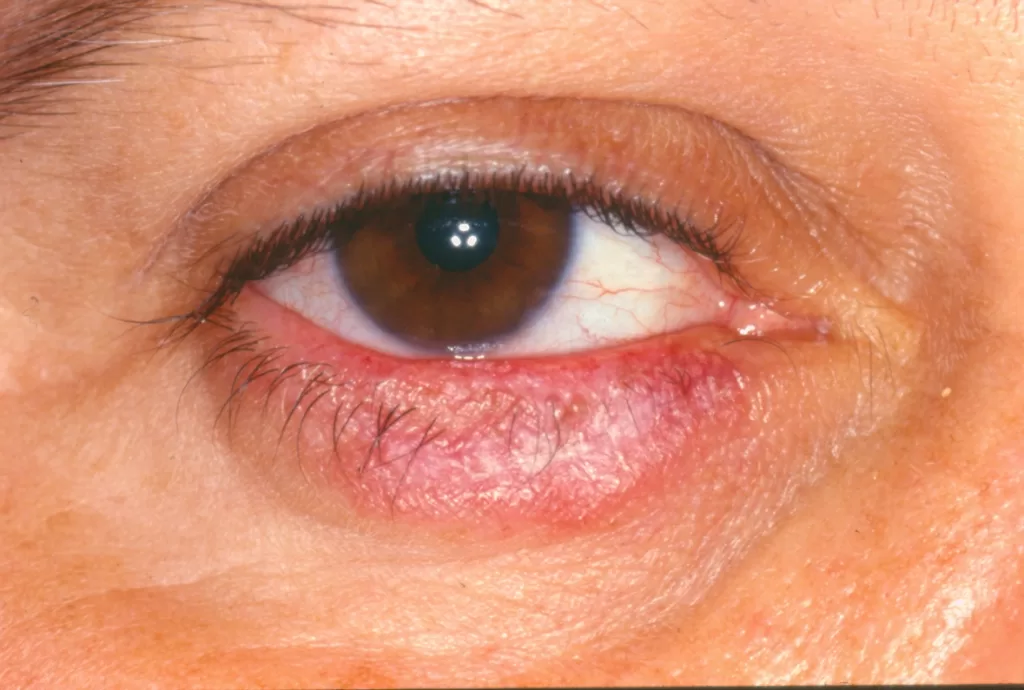
Variante Túmida:
Esta forma de LECC se manifesta com lesões semelhantes à urticária, mas mais persistentes e inchadas, comumente no rosto e em áreas expostas ao sol.
Impacto em Outros Órgãos
Embora o LECC afete principalmente a pele, em 5 a 20% dos casos, pode impactar outros órgãos de maneira menos intensa em comparação a outras variedades do lúpus.
Áreas como a parte superior do tórax e membros superiores também podem ser afetados pela exposição solar.
Explorando o Lúpus Eritematoso Cutâneo Subagudo: Tipos e Implicações
O lúpus eritematoso cutâneo subagudo (LECSA) é uma variante da doença cutânea intimamente ligada à exposição solar. Neste artigo, vamos mergulhar nas manifestações desta forma de lúpus, compreendendo suas duas variantes clínicas distintas e o que sua presença pode significar para a saúde global do paciente.
Variantes Clínicas do LECSA
Pápulo-Escamosa ou Psoriasiforme:
Essa variedade se manifesta com eritema e infiltração, similar à psoríase, mas distinta pela ausência de atrofia cutânea e por escamas mais aderentes.
Diferencia-se da psoríase também pelo local e disposição das lesões (foto 19).
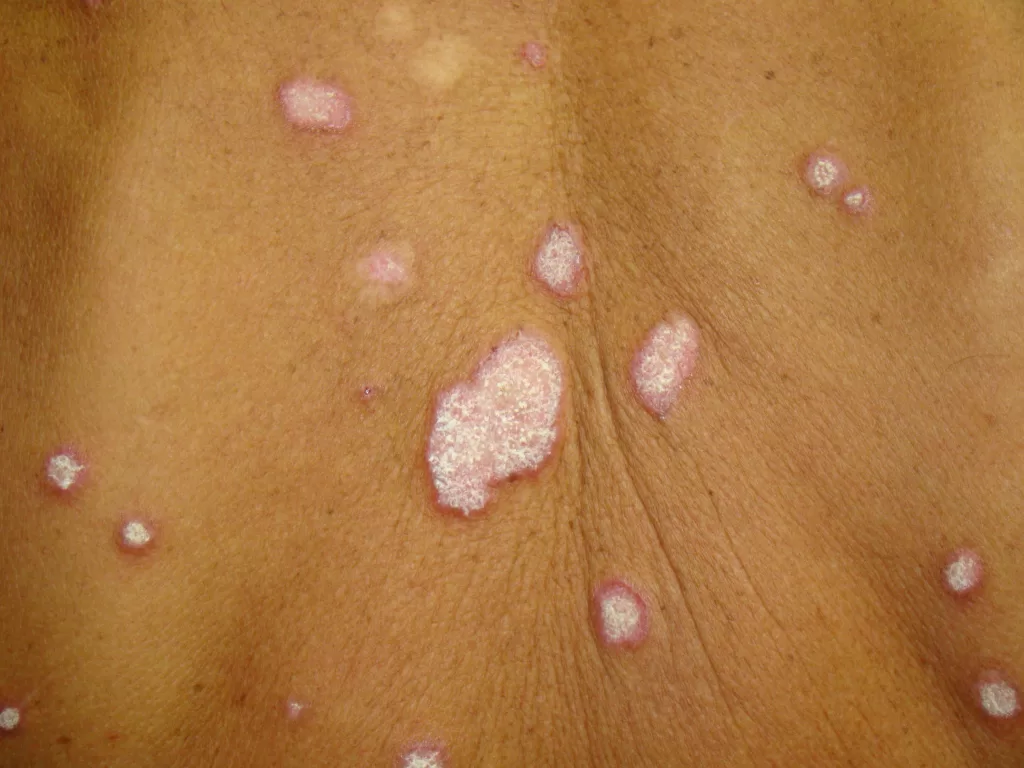
Anulares Policíclicas:
Caracterizam-se por lesões em forma de anel com bordas elevadas, onde o centro está no mesmo nível da pele circundante
A falta de atrofia central é uma característica marcante desta variante.
Sintomas e Localizações
A presença de telangiectasias (dilatações de pequenos vasos sanguíneos) ao redor das unhas é um sinal distintivo que pode indicar envolvimento sistêmico da doença (foto 20)
As lesões são mais comuns no tronco, contrastando com as outras formas de lúpus que são mais prevalentes no rosto.
Riscos de Complicações
O LECSA apresenta uma probabilidade de 50% de evoluir e afetar outros órgãos, reforçando a necessidade de monitoramento contínuo e atenção especial à exposição solar.
Entendendo o Lúpus Eritematoso Cutâneo Agudo e Seus Efeitos Sistêmicos
O Lúpus Eritematoso Cutâneo Agudo (LECA) é uma forma severa desta doença autoimune, que está invariavelmente associada a comprometimentos de múltiplos órgãos.
É uma condição que requer atenção especializada, dada a sua natureza sistêmica e potencial para desencadear manifestações graves.
Gatilhos e Progressão
- Exposição ao sol e certos medicamentos como procainamida, hidralazida ou isoniazida podem precipitar o LECA.
- A doença é marcada por períodos de remissão e exacerbação, onde o agravamento cutâneo pode ser um sinal de ativação da doença em outros órgãos.
Manifestações Cutâneas
Caracteriza-se por lesões avermelhadas e levemente inflamadas, frequentemente distribuídas em padrão de “asa de borboleta” no rosto e podendo se estender ao tórax correspondente à área exposta ao sol (fotos 21 e 22).
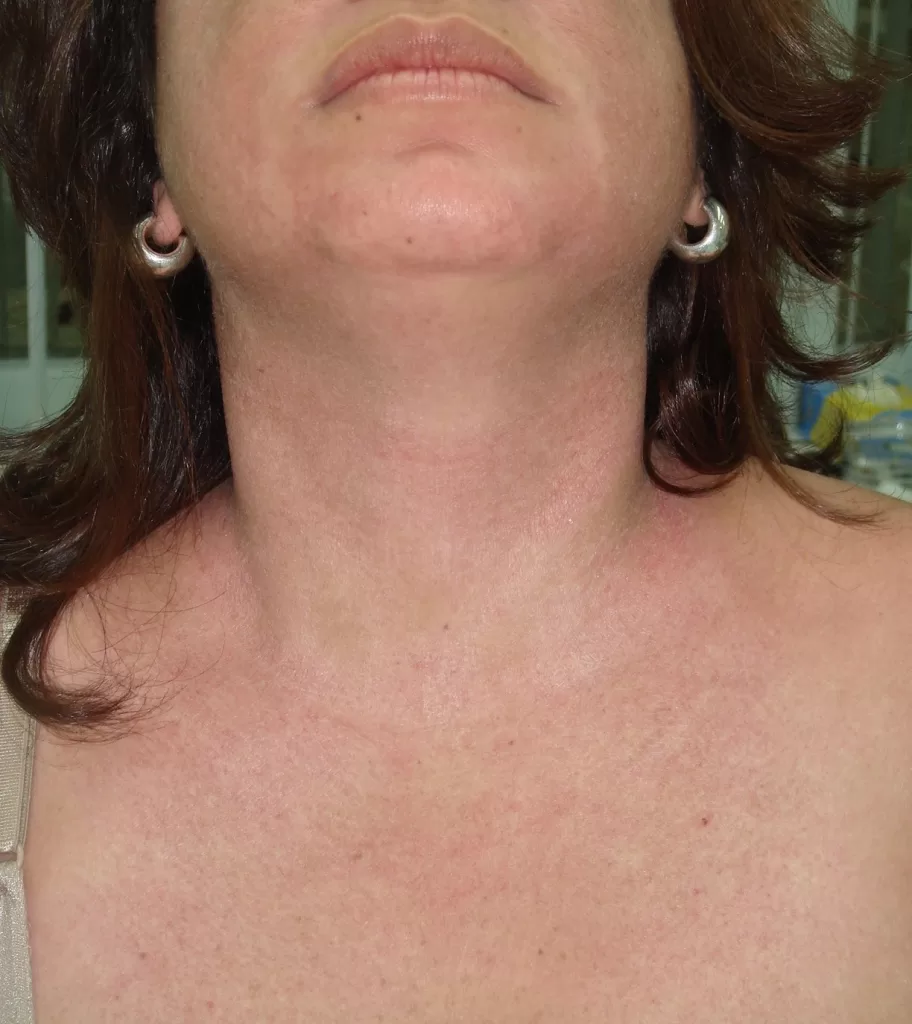
Diferentemente de outras formas, não deixa atrofia após a resolução das lesões cutâneas, permitindo também a recuperação do cabelo por não deixar cicatriz em qualquer local da pele.
Complicações Sistêmicas do LECA
- Renais: A nefrite lúpica é um fator crítico para o prognóstico, sendo mais grave em pacientes jovens.
- Hematológicas: Anemia e leucopenia podem ser sinais precoces.
- Pleurais e Cardíacas: Pleurite e pericardite (inflamação das películas que recobrem o pulmão e o coração, respectivamente) podem ocorrer, com potencial para efusões líquidas e consequente dificuldade de expansão deles.
- Neurológicas: Uma ampla gama de manifestações, incluindo cefaleia, alterações cognitivas, comportamentais, e até, complicações mais severas como meningite asséptica e neuropatias.
- Oculares: Neurite óptica, vasculite retiniana e xeroftalmia são algumas das possíveis manifestações oculares.
- Gastrointestinais: Sintomas como anorexia (falta de apetite), náusea, diarreia e constipação podem ocorrer.
- Vasculares: Vasculite e fenômenos tromboembólicos nos grandes vasos sanguíneos ,além de vssculite ( inflamação da parede dos vasos sanguíneos) nos membros superiores e inferiores e, assim, comprometer a circulação do sangue nesses órgãos.
Recomendações e Cuidados
Pacientes com LECA devem ser monitorados por uma equipe multidisciplinar de saúde, dada a complexidade e a natureza multifacetada da doença.
O manejo clínico adequado é crucial para melhorar a qualidade de vida e reduzir o risco de complicações fatais.
Diagnóstico
Avaliação Inicial
O diagnóstico do Lúpus Eritematoso vai além da observação clínica, fundamentando-se fortemente em análises laboratoriais detalhadas. Essas análises buscam identificar a presença de autoanticorpos, que são indicativos da doença autoimune, onde o sistema imunológico ataca erroneamente tecidos do próprio organismo.
Autoanticorpos e Lúpus
Os autoanticorpos no lúpus têm como alvo, componentes essenciais das células, tanto intracelulares (núcleo e citoplasma) quanto extracelulares.
A presença e o perfil destes anticorpos são chaves no reforço do diagnóstico:
- Anticorpos Nucleares Específicos: Incluem Anti-Ds-DNA e Anti-Sm, altamente específicos para o lúpus.
- Anticorpos Citoplasmáticos: Como Anti-Rnp, Anti-Ro-ssA e Anti-La-ssB, que estão associados a manifestações clínicas específicas.
- Outros Anticorpos Relevantes: Antinucleossomais, anti-proteína do centrômero e anti-KU também são relevantes para o diagnóstico.
Complemento Hemolítico
A avaliação do complemento hemolítico e de suas frações é vital, pois o consumo destes componentes está diretamente relacionado à atividade da doença, fornecendo uma visão da intensidade da resposta imunológica do organismo.
Exame Histopathistopatologico do rim, cujo material é obtido atraves de biopsia do órgão, assume um papel crucial ao definir o tipo de lesão renal presente, o que é fundamental para o prognóstico do paciente com lúpus.
Recomendações para a Prática Clínica
Para profissionais da saúde, é imprescindível uma compreensão profunda dos métodos de diagnóstico do lúpus.
O uso de testes laboratoriais, em conjunto com a avaliação clínica, permite uma abordagem diagnóstica abrangente e um prognóstico mais acurado.
Tratamento
Proteção Solar: Uma Medida Fundamental
A mitigação dos efeitos do lúpus na pele começa com uma proteção solar eficaz, que deve compreender:
- Filtro Solar de Amplo Espectro: Essencial para bloquear tanto a radiação UVA quanto a UVB.
- Vestuário Protetor: Incluir roupas especiais com proteção UV na rotina do paciente, preferencialmente as de cor escura.
- Acessórios: O uso de um boné de aba larga para proteção adicional, incluindo a nuca, é recomendado.
Manejo do Lúpus Eritematoso Cutâneo Crônico
Neste caso, que se caracteriza por lesões limitadas à pele, o tratamento pode ser localizado:
- Corticosteroides Tópicos: A aplicação de creme ou pomada de corticosteroide de alta potência anti-inflamatória, seguida de uma fórmula menos potente, após o controle das lesões.
- Métodos Oclusivos e Injeção Intralesional: Técnicas efetivas para lesões isoladas de aplicação de corticosteroide
Tratamento Sistêmico para Casos Extensivos
Para aqueles com múltiplas lesões, as opções incluem:
- Metotrexato
- Dapsona
- Antimaláricos: Hidroxicloroquina e Difosfato de Cloroquina são frequentemente utilizados.
- Talidomida: Com contraindicação durante a gravidez devido ao seu potencial teratogênico.
Lúpus Eritematoso Subagudo e Agudo
- Corticosteroides Orais: Estes são indicados para as formas mais severas da doença, muitas vezes em combinação com antimaláricos, principalmente se houver envolvimento renal.
Plasmaferese: Uma Opção para Casos Refratários
- Procedimento de Plasmaferese: Consiste na retirada e filtragem dos anticorpos do sangue, realizada inicialmente de forma intensiva e depois em manutenção semanal.
Recomendações Práticas
É vital para os profissionais da saúde entender a necessidade de personalizar o tratamento do lúpus, baseado na gravidade e na extensão das lesões.
A monitorização contínua e ajustes na terapia são essenciais para otimizar os resultados.




