Herpes zoster: como preveni-lo através de vacinas
- Tatuagem: história, benefícios estéticos e riscos à saúde - 26 de novembro de 2024
- Pseudofoliculite da barba (pelos encravados): como tratar? - 26 de maio de 2024
- Repelentes: Como se Proteger das Picadas de Insetos - 16 de maio de 2024
Nesse artigo, iremos abordar sobre as vacinas que impedem o aparecimento do herpes zoster e, consequentemente, os seus efeitos colaterais, especialmente, a intensa dor e até a perda da visão e da audição, além da maneira de serem usadas.
O vírus varicela zoster gera, como o nome sugere, dois momentos da mesma infecção viral: o inicial, a varicela, conhecida popularmente como catapora e a reativação do vírus, a partir do estado de latência, como herpes zoster (cobreiro).
Varicela: como é transmitida?
A varicela é transmitida pela fala e se caracteriza pelo aparecimento de vesículas (bolhinhas) em diferentes estágios de evolução – ora vesículas surgindo, ora outras em estágio mais avançado -, geralmente limitado à pele e à boca (foto 1).
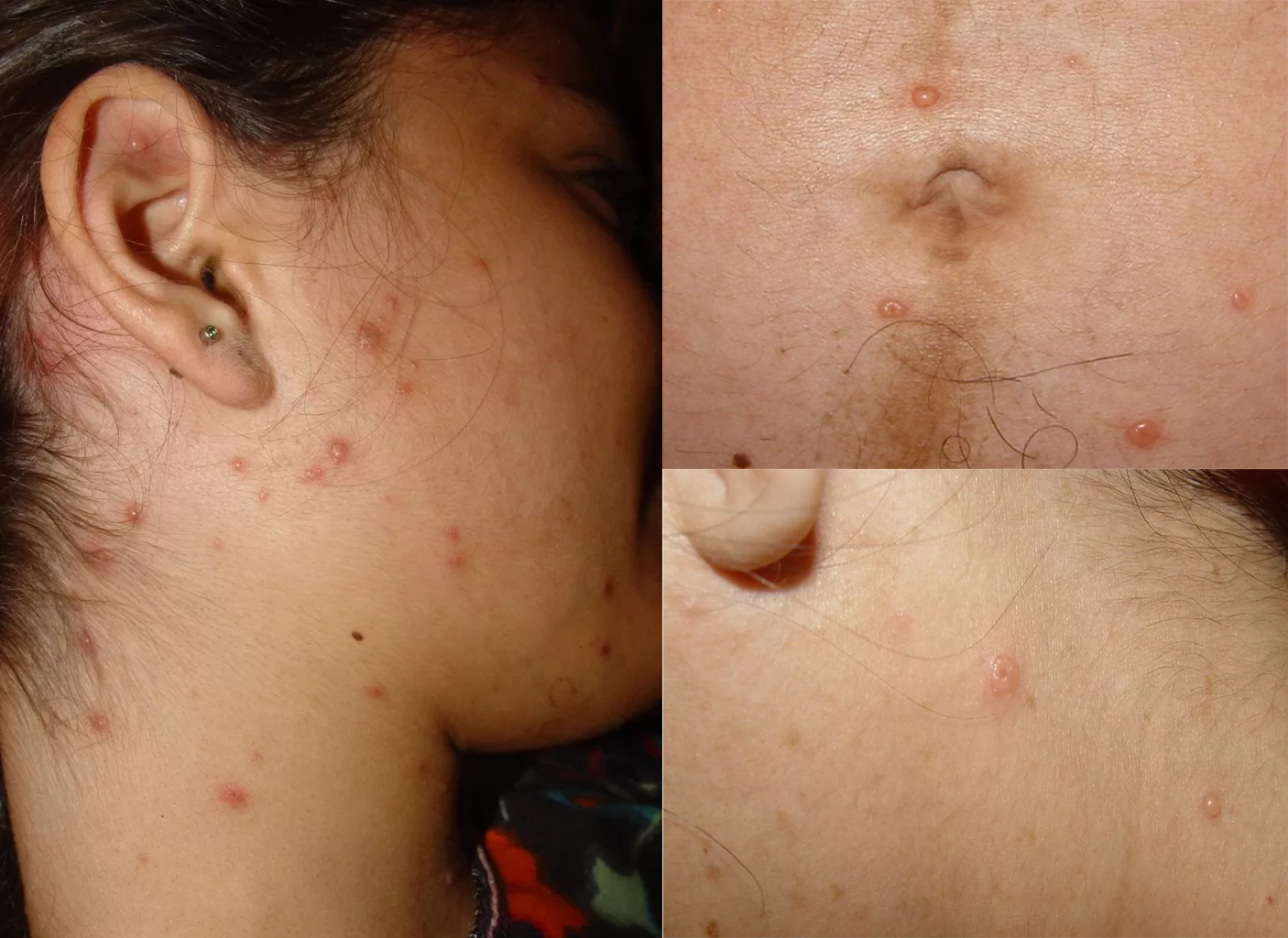
Nos indivíduos portadores de catapora, com a imunidade comprometida por doenças como a AIDS, por tratamentos como a quimioterapia para combater o câncer ou pelo envelhecimento natural do sistema imunológico, que acontece, invariavelmente, a partir dos 50 anos de idade, a varicela pode gerar infecções mais graves em outros órgãos, como no pulmão (pneumonia).
Após a implementação da vacinação para a varicela, entre os anos 2000 e 2007, que é preconizada para ser realizada nas crianças maiores de 12 meses e até 12 anos de idade, houve uma drástica diminuição da doença.
Em consequência disso, também houve diminuição da incidência em relação ao herpes zoster.
Após a varicela, o vírus permanece no organismo em estágio de latência.
Herpes zoster: por que ele surge?
Anos após a infecção inicial, a doença pode abandonar o estágio de latência e reiniciar, manifestada como o herpes zoster, popularmente conhecido como cobreiro.
A recrudescência da doença é favorecida pelos mesmos fatores debilitantes do sistema imunológico, citados anteriormente em relação à varicela, tendo como consequência a diminuição da capacidade do sistema imunológico de inibir a replicação do vírus e que permaneceu no sistema nervoso.
O ressurgimento da doença, agora de forma localizada, como herpes zoster, é consequente da migração do vírus a partir do sistema nervoso central, localizado na cabeça ou na coluna vertebral, para os nervos periféricos.
Esse deslocamento nos nervos gera sensação de intensa dor e, menos frequentemente, de coceira (prurido) ou de queimor, antecedendo as lesões cutâneas, e que se prolonga durante semanas, meses e até alguns anos, após as lesões desaparecerem.
Essa desagradável sensação pode ser tão intensa que pode ser motivo de tentativa de suicídio.
Em menos de 20% dos casos, pode manifestar febre, dor de cabeça, sensação de mal-estar ou fadiga, logo no início da doença.
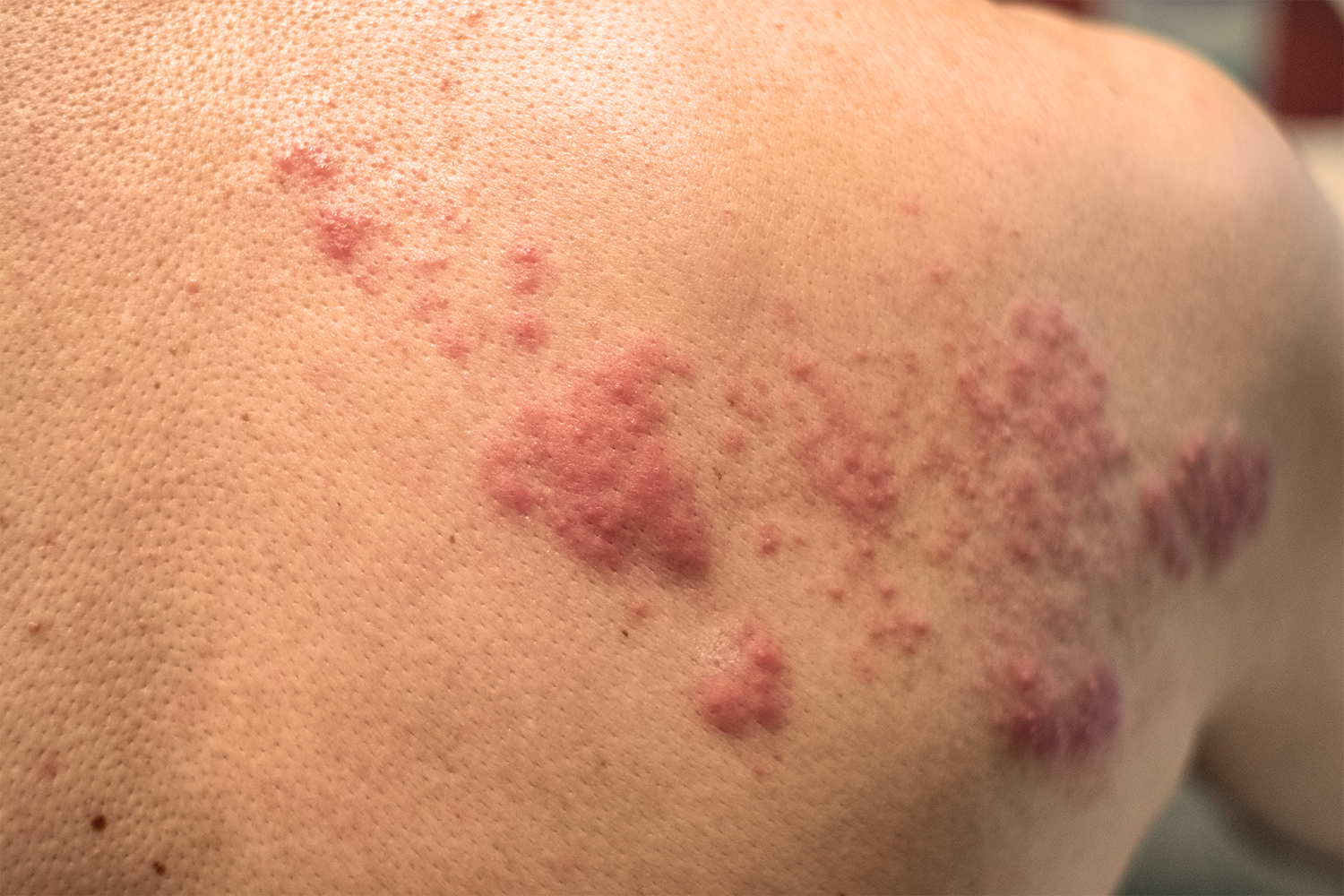
Um a três dias após o início da dor, surgem as manifestações na pele através de lesões avermelhadas e encimadas por vesículas (bolhinhas d’água) e bolhas, seguindo o trajeto dos nervos afetados e que se limita à metade da região afetada. Tem duração de 2 a 3 semanas.
Localiza-se mais frequentemente no tórax e menos na face e no pescoço e menos frequente ainda nos membros superiores e inferiores.
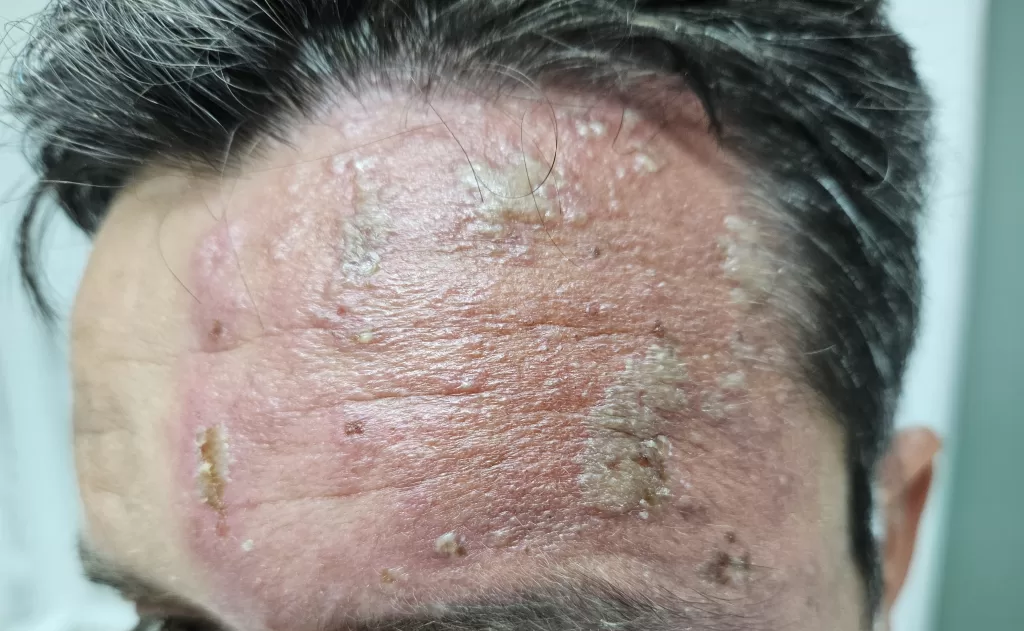
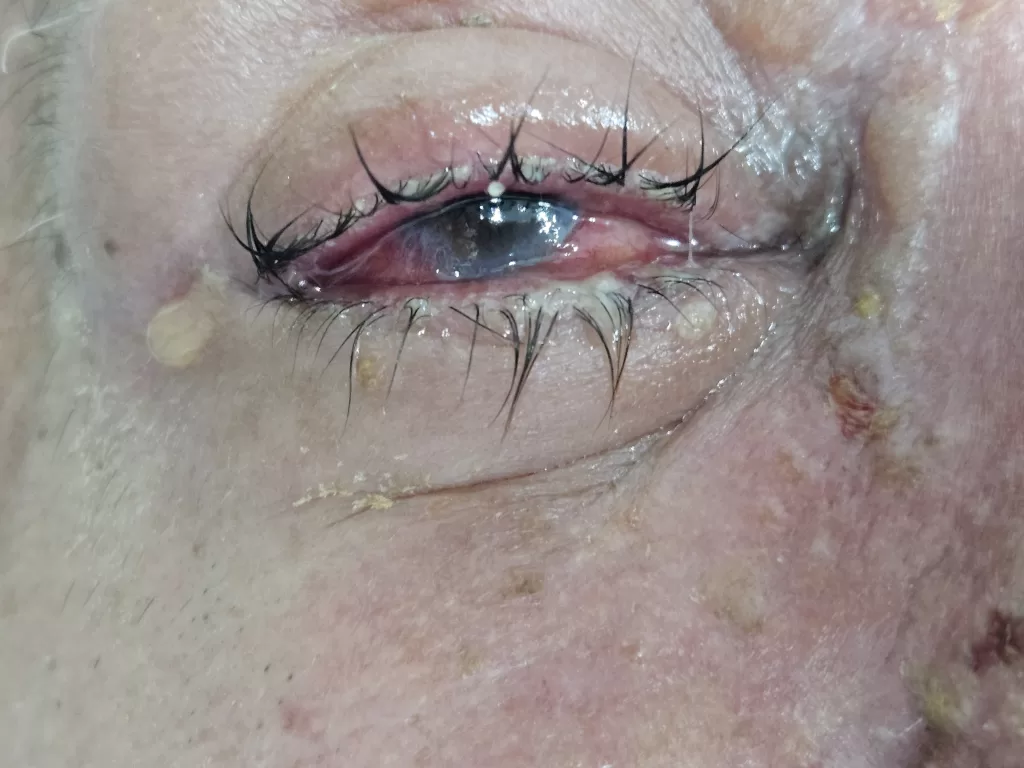
Outras complicações do herpes zoster:
- Infecção bacteriana na pele
- Generalização das lesões cutâneas, semelhante à varicela, que pode ser fatal
- Perda da visão e da audição
- Meningoencefalite
- Paralisia motora, principalmente na face
- Pneumonia
- Hepatite
- Paralisia do funcionamento do intestino, conhecida como íleo paralítico, consequente ao comprometimento dos nervos responsáveis pela motilidade do órgão.
O herpes zoster aumenta a incidência e suas complicações, a partir dos 50 anos de idade, coincidindo com o início do envelhecimento do sistema imunológico.
Exemplificando isso, 30 a 40% das pessoas já não possuem imunidade celular contra o vírus a partir dos 55 anos de idade e a qualquer idade naqueles em que haja diminuição da imunidade por doença como na AIDS ou por medicamentos utilizados na quimioterapia.
Qual a importância da vacinação contra o herpes zoster?
Aproximadamente, uma em cada três pessoas é afetada pelo herpes zoster ao longo da vida, cuja frequência aumenta a partir da sexta década.
A vacinação contra o herpes zoster (cobreiro) fortalece a imunidade mediada por linfócitos, estes, integrantes da imunidade celular, prevenindo ou atenuando a doença. Repercute, assim, na diminuição das complicações, especialmente na neuralgia pós herpética e, consequentemente, na qualidade de vida.
Está indicada nas pessoas a partir dos 50 anos de idade, coincidindo com o início da diminuição natural da imunidade e, mais ainda, naqueles a partir dos 60 anos, quando se acentua essa queda.
Não é necessário pesquisar se o indivíduo foi contaminado previamente pelo vírus, manifestado como varicela, já que mais de 90% da população nascida antes da década de 80 foi contaminada.
Existem 2 tipos de vacinas:
- Vírus varicela zoster de vírus atenuado (ZVA)
- Vírus varicela zoster de vírus recombinante (ZVR).
A vacina ZVR é produzida por glicoproteína do vírus e, portanto, sem envolver vírus vivo, razão da sua maior segurança.
A vacina ZVR é preferível pelos seguintes motivos:
- É mais eficaz em relação à prevenção do herpes zoster e suas complicações, especialmente na neuralgia pós-herpética.
- Pode ser utilizada em pessoas com a imunidade deprimida, que, ao contrário da ZVA, não utiliza vírus vivo, e, portanto, não tem capacidade de gerar infecção ativa.
- Preferível em pessoas portadoras de diabetes mellitus, insuficiências cardíaca, renal, pulmonar e do fígado.
- Tem maior duração na proteção contra a reativação do vírus e devendo ser aplicada mesmo após vacinação com a ZVA
A vacina de vírus atenuado é preferível nas seguintes situações:
- Nos casos de alergia a algum componente do vírus recombinante
- Naqueles em que não possam tomar a segunda dose, já que a de vírus atenuado consta de apenas uma dose.
Imunizar com ZVR duas semanas antes de iniciar programa de imunossupressão para quimioterapia de câncer, por exemplo, e 4 semanas antes com o ZVA.
Como deve ser realizada a vacinação?
Deve ser aplicada em duas doses, por via intramuscular, com intervalo de 2 a 6 meses, apesar de poder ser reduzido em até 1 a 2 meses, se for necessário.
Devem ser vacinados os que já tiveram herpes zoster, e já podendo ocorrer, após o desaparecimento das lesões cutâneas, mas, preferencialmente, após 1 ano.
O intervalo mínimo entre as vacinas deve ser de 8 semanas.
Deve receber vacina ZVR, mesmo para quem foi vacinado com vacina contra varicela, para prevenir o surgimento do herpes zoster, em decorrência da reativação do vírus atenuado da vacina contra a varicela.
Qual a eficácia da vacina do vírus recombinante?
A duração da proteção é de até 7 a 9 anos em 91% dos vacinados.
A redução do risco de surgir o herpes zoster é de 97% para a faixa etária entre 50 a 69 anos, de 91% para aqueles com idade de 70 anos em diante e para a neuralgia pós-herpética é de 89%.
A pessoa pode receber outras vacinas, simultaneamente?
Podem ser administradas outras vacinas, inclusive a de Covid, porém, em diferentes locais da pele.
Quais os efeitos adversos da vacina contra o herpes zoster?
- O local da aplicação pode se tornar doloroso, além de, em menor frequência, apresentar vermelhidão e inchaço no local. A incidência dessas reações locais pode chegar a 74%.
- Em relação a outros efeitos colaterais, os mais frequentes são a sensação de fatiga e de dor muscular, e menos, dor de cabeça e febre.
- Essas manifestações têm duração de 1 a 3 dias.
A segunda dose é acompanhada de menos efeitos adversos.
Os efeitos colaterais são menos intensos na faixa etária acima de 70 anos de idade.
Em menos de 1% dos casos, pode surgir reações graves como herpes zoster disseminado, semelhante à varicela com a utilização vacina de vírus vivo atenuado e a síndrome de Guillain-Barré com a vacina recombinante.
Se cadastrando no final desse artigo, você vai receber todas as publicações do ProntoPele, sobre prevenção, diagnóstico e tratamento das enfermidades dermatológicas.





