Tire suas dúvidas sobre o carcinoma basocelular
- Tatuagem: história, benefícios estéticos e riscos à saúde - 26 de novembro de 2024
- Pseudofoliculite da barba (pelos encravados): como tratar? - 26 de maio de 2024
- Repelentes: Como se Proteger das Picadas de Insetos - 16 de maio de 2024
O carcinoma basocelular é o tumor maligno mais frequente da pele e, por isso, é comum encontrar muitas notícias e informações sobre esse tipo de câncer.
Apesar de atingir muitos pacientes, ele tem uma baixa capacidade de metástase, ou seja, de se propagar para outras partes do corpo.
No post de hoje você aprenderá mais informações sobre o carcinoma basocelular, como a sua incidência, causas e principais tratamentos. Continue lendo e confira!
Incidência do carcinoma basocelular
Tem se observado uma elevação na incidência do carcinoma basocelular, tanto em homens quanto em mulheres, sendo mais frequente nos brancos e raro entre os negros.
Apresenta uma incidência 30% maior nos homens comparado com as mulheres.
À medida que a pessoa envelhece, aumenta a probabilidade de desenvolver esse câncer de pele, já que a faixa etária entre 55 e 75 anos apresenta uma incidência 100 vezes maior do que aqueles com idade inferior a 20 anos.
Quais são as causas do carcinoma basocelular?
A radiação solar, particularmente a ultravioleta B, é a principal causa desse câncer de pele.
Esse efeito nocivo é particularmente incidente nas pessoas mais susceptíveis ao Sol, como:
- De pele branca
- Olhos claros
- Cabelo ruivo
- Aquelas que se expõem mais à radiação solar
Vale ressaltar que a exposição durante a infância e adolescência é mais nociva do que na vida adulta.
Ao contrário do carcinoma espinocelular, esse câncer de pele é desencadeado com menor efeito cumulativo de exposição ao Sol ao longo da vida.
A exposição solar de forma intermitente e intensa predispõe mais ao carcinoma basocelular do que uma dose semelhante administrada de forma contínua durante o mesmo período, ou seja, exposições esporádicas são suficientes para desencadear o carcinoma basocelular, ao contrário do carcinoma espinocelular, que exige exposição muito frequente.
Isso explica a incidência desse tumor também entre os jovens.
Além da exposição ao ultravioleta B, o carcinoma basocelular também pode ser causado pela radiação ultravioleta A através de câmeras de bronzeamento artificial.
Esses equipamentos apressam o envelhecimento da pele e aumentam o risco do desenvolvimento de carcinoma basocelular, especialmente se existir exposição antes dos 20 anos.
A fototerapia, incluindo a ingestão do medicamento psoraleno, associada à radiação ultravioleta A ou os raios ultravioleta B isoladamente, utilizadas para tratar algumas doenças da pele, também aumenta o risco de desenvolver esse câncer de pele.
Outros fatores que geram predisposição ao carcinoma basocelular são:
- Radioterapia indicada para combater o câncer de um modo geral
- Baixa da imunidade determinada pela administração de medicamentos para tratar outras condições ou por doenças como a AIDS
Infelizmente, os pacientes que desenvolveram o tumor têm 40% a 50% mais chance de ter o mesmo tumor no período de 5 anos.
Manifestações clínicas do carcinoma basocelular
A localização preferencial do carcinoma basocelular é o rosto, em 70% dos casos. O tórax ocupa o segundo lugar com 15%.
Esse câncer de pele raramente acontece nas regiões protegidas do Sol, evidenciando o papel da exposição solar.
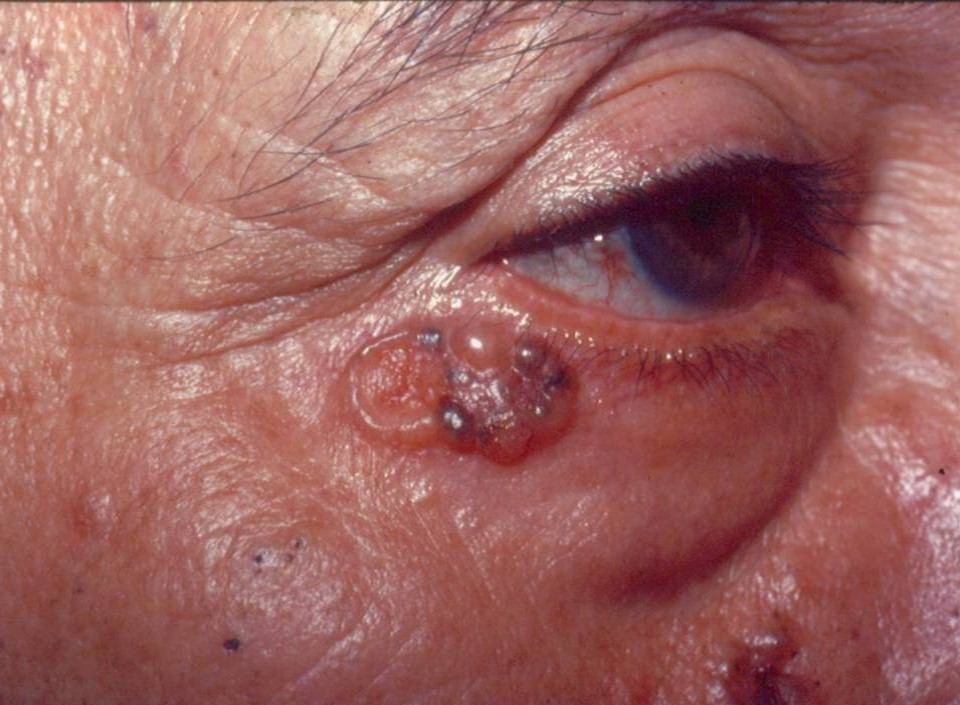
Manifesta-se pelo aparecimento de nódulo (tumor) de cor rosada, que brilha, com aspecto translúcido, como uma “pérola” e com vasos sanguíneos dilatados (telangiectasias) na superfície.
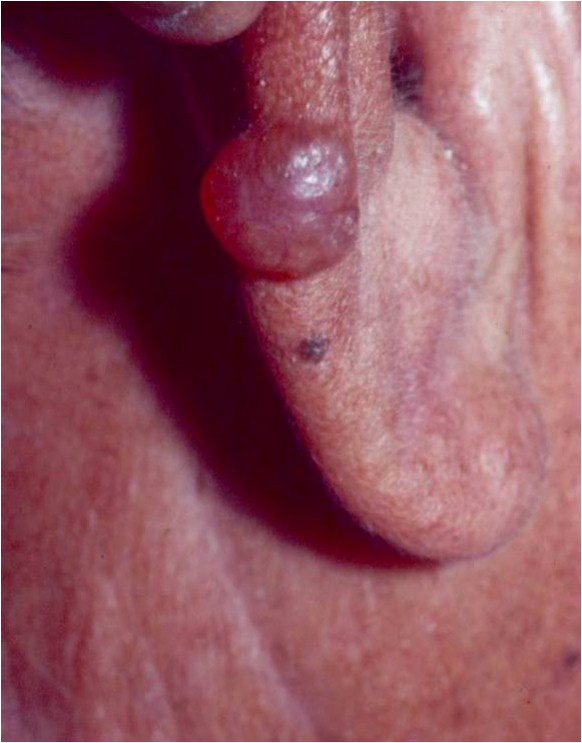
Essas manifestações são mais evidentes na borda do câncer.
Quando não tratado, o tumor pode sofrer ulceração (surge ferida), mantendo a borda com as características descritas acima.

No tórax, além do tipo já referido, pode se manifestar como manchas avermelhadas, onde a pele do centro da lesão tem aparência mais fina (atrofiada) e a borda discretamente elevada e brilhante, constituindo o tipo superficial do carcinoma basocelular.
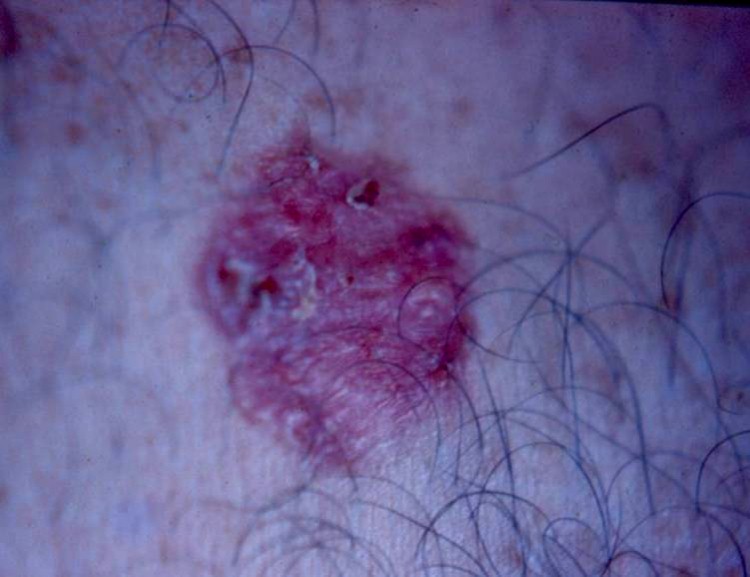
Esse tumor cresce lentamente durante anos e essa característica serve para diferencia-lo de outros tumores malignos como o carcinoma espinocelular que cresce muito mais rápido.
Como já descrito, ele raramente provoca metástase para outras partes do organismo.
Diagnóstico
O reconhecimento do tumor é feito por meio de diferentes exames, como:
- Exame da pele
- Dermatoscopia (aparelho aplicado sobre a pele)
- Exame histopatológico a partir de material removido pela biópsia
Esse último exame é importante para se assegurar que todo o tumor foi removido, além de esclarecer o tipo do carcinoma basocelular, o que é importante para determinar o prognóstico em relação à possibilidade de recidiva, além da escolha do tratamento.
Tratamento e prevenção do carcinoma basocelular
A prevenção através de proteção contra a exposição solar a partir dos 6 meses é muito importante, principalmente antes dos 18 anos.
A prevenção de exposição ao Sol antes desse período diminui o risco de desenvolver câncer de pele em até 78%.
Tratamento
A cirurgia do tumor é o principal método de tratamento, possibilitando confirmar o diagnóstico e saber se o tumor foi removido completamente.
A cirurgia micrográfica de Mohs consta da análise do tumor ao microscópio, realizado no momento da cirurgia, para se assegurar que todo tumor foi removido.
Esse tipo de cirurgia também oferece a precisão de remoção somente do tumor, economizando a retirada de pele. Além disso, é indicado nos casos de alguns tipos de tumores que têm tendência de recidivar com mais facilidade, especialmente na face, por oferecer muito menor risco de permanecer resto de tumor.
Os pacientes que resistem a se submeterem à cirurgia ou que não tenham condições clínicas de serem submetidos a ela, fazem a aplicação na pele do 5 fluorouracil e do Imiquimod, da curetagem, associada à eletro dissecação, da terapia fotodinâmica, da criocirurgia e da radioterapia.
Os tumores com metástase (muito raro) ou muito avançados no local de origem, podem ser tratados com a ingestão dos medicamentos Vismodegib e Sonidegib.
É muito importante haver o acompanhamento profissional desses pacientes a cada 6 meses durante o primeiro ano após o tratamento e anualmente, posteriormente, justificado pela alta incidência de recidiva, apesar de raramente ser fatal.
Quer saber mais sobre doenças de pele e receber dicas para preveni-las? Então não deixe de nos seguir no Instagram!





