Verruga viral: doença da pele causada pela transmissão do HPV
- Tatuagem: história, benefícios estéticos e riscos à saúde - 26 de novembro de 2024
- Pseudofoliculite da barba (pelos encravados): como tratar? - 26 de maio de 2024
- Repelentes: Como se Proteger das Picadas de Insetos - 16 de maio de 2024
A verruga viral é uma doença da pele provocada pela transmissão do vírus papiloma vírus (HPV), atingindo a pele e as mucosas.
É uma doença muito vista no consultório do dermatologista e é comum nas crianças, sendo a manifestação clínica mais frequente do vírus HPV.
Continue lendo o nosso post e saiba mais sobre a verruga viral.
Incidência da verruga viral
O HPV é o vírus mais comum que habita a pele, sem predileção por sexo ou raça.
Infecta 5% da população e apresenta grande aumento de incidência naqueles com a imunidade diminuída, como os transplantados de órgãos, especialmente nos transplantados renais.
Representa 10% da consulta do dermatologista, sendo que a verruga vulgar e a plantar constituem 90% delas.
Predomina nas crianças e adolescentes os casos relacionados às verrugas na pele, porém as lesões localizadas nos genitais (pele e mucosa) são mais comuns nos adultos jovens, mais ativos sexualmente.
Qual é a causa da verruga viral?
Existem mais de 200 subtipos do vírus HPV causadores da verruga viral que podem se instalar em qualquer parte da pele e são transmitidos através do contato direto e favorecido pelo trauma e maceração, explicando a maior ocorrência em manipuladores de carne, peixe e aves.
Nas mucosas, a principal maneira de transmissão é através do ato sexual.
As condições do hospedeiro também são importantes, relacionadas à diminuição da imunidade por doenças, como a AIDS e a dermatite atópica, e por medicamentos como os utilizados para evitar a rejeição de transplante de órgãos.
Nesses pacientes com imunidade baixa, além de terem uma tendência a serem mais numerosas e de recidivarem mais após o tratamento, têm maior poder de gerar lesões malignas, especialmente quando associadas aos subtipos virais 6, 11, 16 e 18.
O reservatório do vírus está localizado na própria verruga e na pele aparentemente sã. A transmissão por contiguidade é mais frequente nas mucosas
Manifestações clínicas da verruga viral
O período de incubação não está bem determinado devido à impossibilidade de o vírus ser cultivado, porém, é possível que seja entre 2 a 6 meses.
A involução espontânea da verruga viral é mais frequente em crianças do que em adultos, ocorrendo em dois terços das crianças e demorando até alguns anos nos adultos.
Os pacientes com imunidade preservada tendem a ter mais chance de desaparecimento espontâneo das lesões, porém a recidiva é frequente.
Existem variações clínicas das verrugas, como a vulgar, a plantar, a filiforme e a plana, dependendo da forma das lesões e da localização ser na pele ou nas mucosas.
Há ainda uma correlação entre tipos clínicos e subtipos virais. Assim, por exemplo, as verrugas vulgares e plantares estão associadas aos subtipos 1, 2 e 4.
Saiba mais sobre cada uma das variações clínicas da verruga viral:
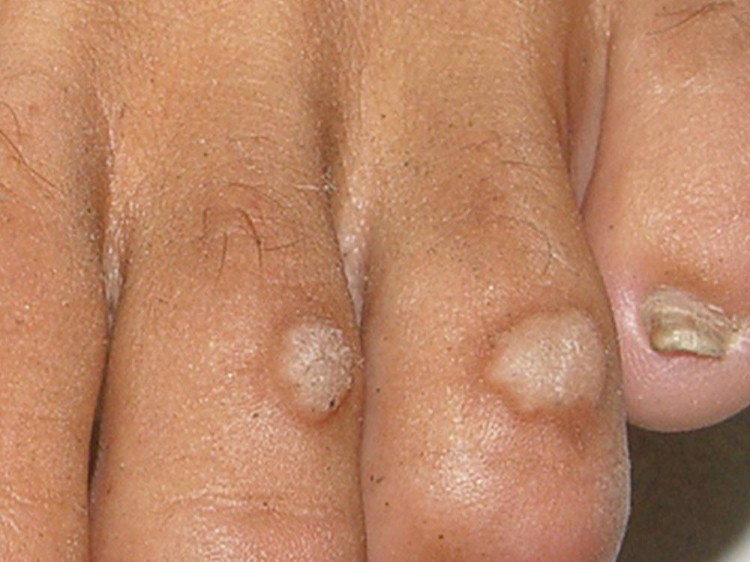
Verruga vulgar
Responsável por 70% dos casos, se manifesta por pápula (carocinho) de superfície áspera (rugosa), dura, e com pontos enegrecidos, consequente à trombose de pequenos vasos sanguíneos.
Localiza-se geralmente nos dedos das mãos e dos pés, especialmente, ao redor das unhas, além de cotovelos e joelhos, muito frequente nas crianças.
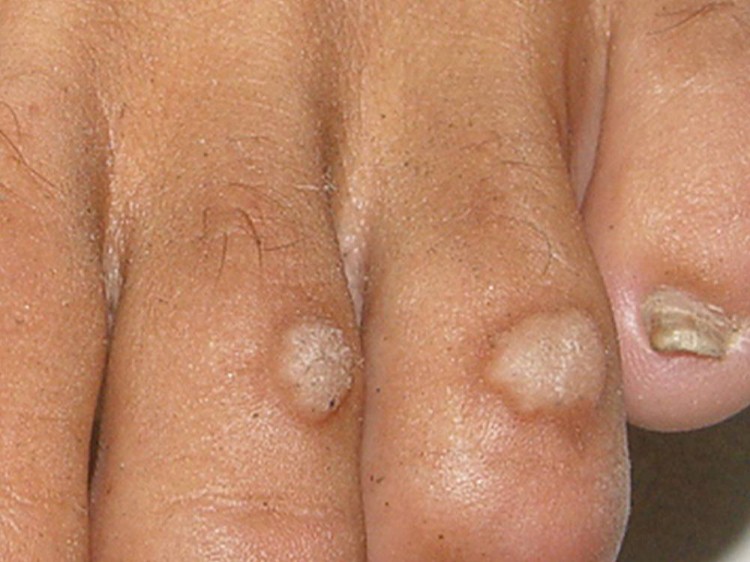
Podem permanecer isoladas, se tornar numerosas ou coalescer para formar lesões maiores, em placas.
As lesões localizadas na face palmar dos dedos das mãos e palmas são dolorosas. Tem evolução muito variável em relação à involução
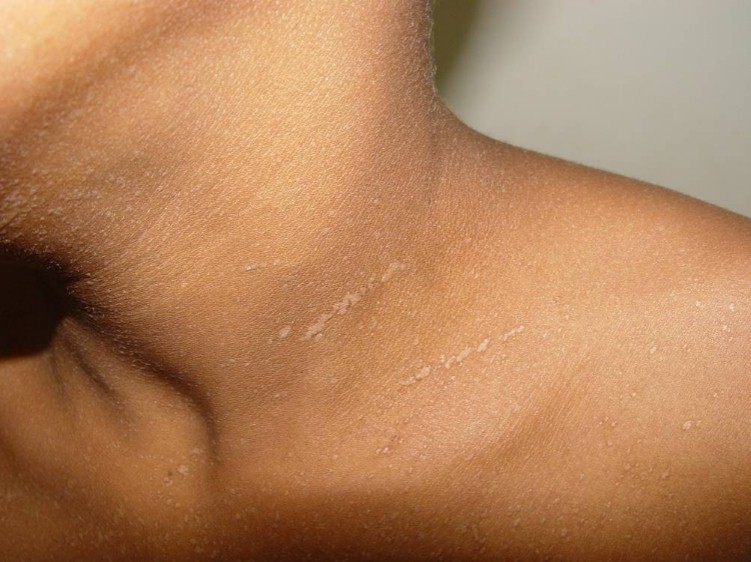
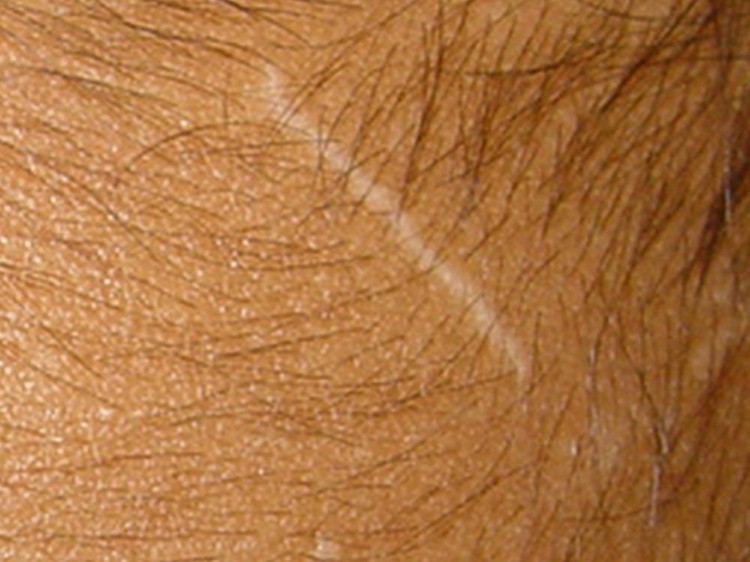
Verruga plana
Essa variação clínica da verruga viral manifesta-se por pequenas pápulas de superfície lisa, com superfície achatada ou discretamente elevadas, geralmente em grande número, comum nas crianças
Localiza-se no dorso das mãos, nos antebraços e na face. É comum as lesões adquirirem uma disposição linear, consequente à reprodução da lesão devido ao trauma, conhecido como fenômeno isomórfico de Koebner.
Verruga plantar
É a segunda forma clínica mais frequente, conhecida popularmente como “olho de peixe”.
Quando se localiza nas áreas de maior pressão, como calcanhares ou metatarso, pode ser confundida com um calo. Diferencia-se deste por ter sua parte central com aspecto áspero e perda dos dermatóglifos (linhas naturais da pele), podendo apresentar pontos enegrecidos, estes últimos indicadores de início de desaparecimento da verruga, além de ser cercada por anel de textura mais lisa.
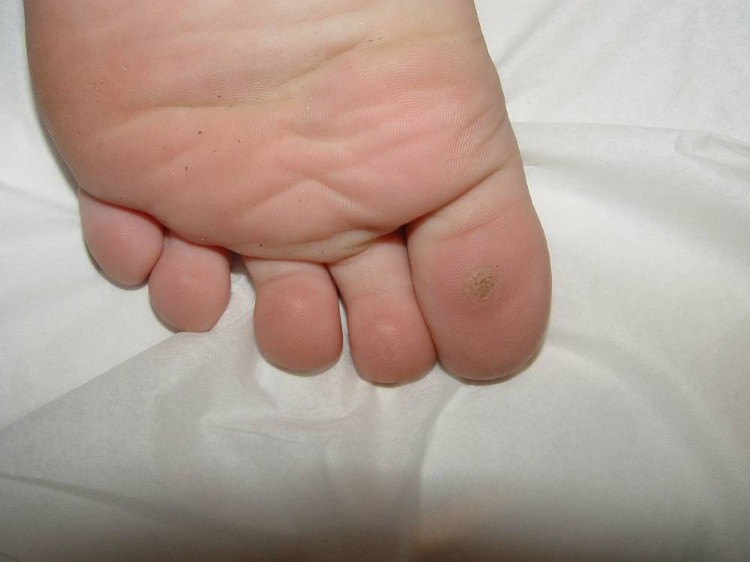
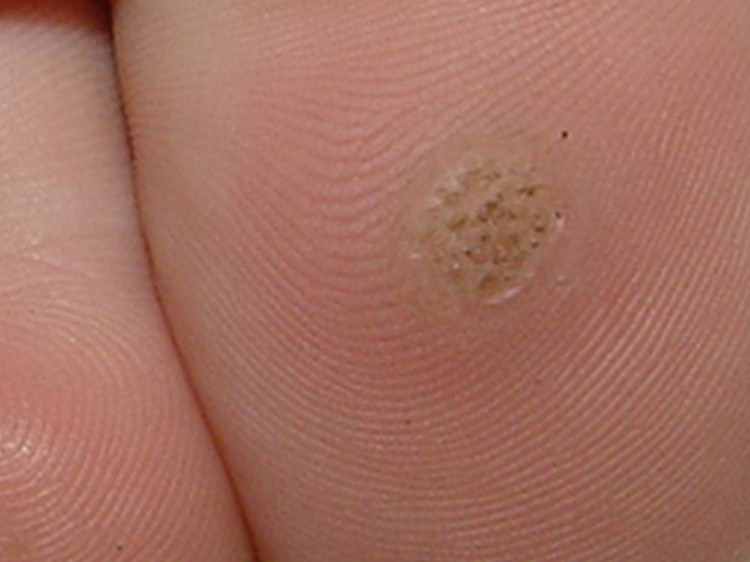
São dolorosas, principalmente durante o caminhar.
As lesões podem ser únicas ou em maior número, podendo confluir e formar placa superficial. Quando se aprofunda na pele é conhecida como mirmécia.
O aparecimento de pontos enegrecidos em sua superfície, consequente à trombose dos capilares na superfície da pele, denuncia involução espontânea.
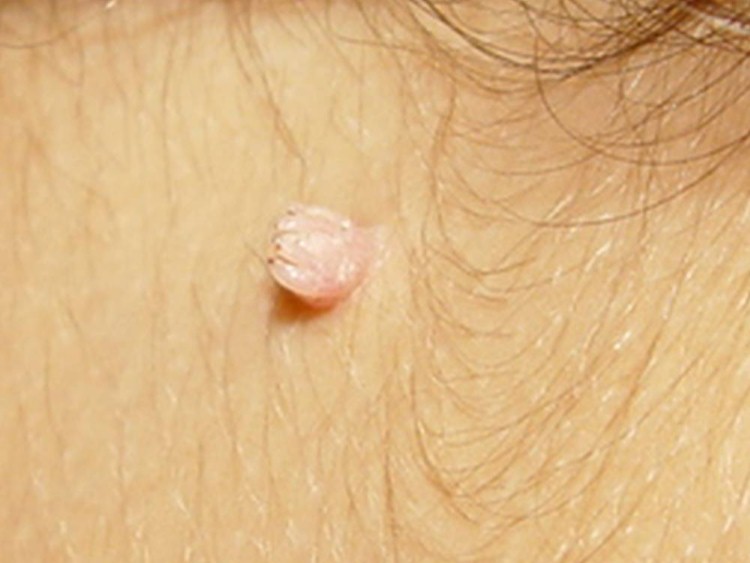
Verruga filiforme
Essa verruga viral tem crescimento que atinge maior altura, tomando formato de dedos (digitiforme). Localiza-se ao redor de orifícios da face, como boca e olhos, além do couro cabeludo. Tende a ser única e comum nas crianças.
Condiloma acuminado
Popularmente conhecida como crista de galo, está mais relacionada aos subtipos de HPV tipo 6 e 11, se localiza em diferentes partes do corpo, como:
- Parte externa do genital, masculino e feminino
- Períneo (região entre o genital e anus)
- Ânus e ao seu redor
- Região inguinal
- Púbis
Pode se estender para a uretra e o colo uterino. Manifesta-se por lesões vegetantes, friáveis, avermelhadas, únicas ou múltiplas e podendo confluir, semelhante à couve-flor, quando localizada na mucosa genital, quando perdem o aspecto áspero das verrugas.
Adquire aspecto semelhante ao das verrugas quando acomete a pele ao redor do genital.
Papulose bowenóide
Manifesta-se como pequenas pápulas escuras, assintomáticas, localizadas no pênis e na vulva. Pode ser confundida com condiloma acuminado.
Mais importante ainda, revela células atípicas (células de câncer) na epiderme (parte mais superficial da pele), porém não se transforma nessa doença se o indivíduo não tiver baixa da imunidade, ao contrário do que acontece, por exemplo, nos portadores do HIV.
Eritroplasia de Queyrat
Essa verruga viral é relacionada aos subtipos de HPV com maior potencial de estimular a transformação em carcinoma epidermóide (câncer de pele). Manifesta-se por placa infiltrada, avermelhada, bem delimitada, na glande ou no prepúcio.
Por representar um carcinoma “in situ”, ou seja, revelar células de câncer na parte mais superficial da pele, a epiderme, onde ainda não existe risco de metástase, deve ser removida para evitar que se estenda à parte mais profunda da pele, quando se transforma num verdadeiro câncer de pele.
Transformação maligna
Pode se transformar em carcinoma epidermóide com pouco potencial de agressividade, quando associada aos subtipos de HPV 6 e 11, existentes no condiloma acuminado e com alto risco de transformação maligna quando associada com os subtipos 16 e 18.
Tratamento da verruga viral
Recomenda-se que o tratamento da verruga viral seja auxiliado por um médico especializado que irá indicar as melhores técnicas para sua remoção com segurança.
Pode ser utilizado substâncias que destruam as células da verruga e, indiretamente, também o vírus, como:
- O ácido salicílico
- O ácido tricloroacético
- A podofilina
- A podofilotoxina
- O 5-fluoruracil
- O imiquimod
Os procedimentos cirúrgicos são muito efetivos como criocirurgia, eletrocirurgia com ou sem curetagem, laser de CO₂ e terapia fotodinâmica. A hipnose tem demonstrado ser efetiva.
A utilização de vacina para prevenir o câncer de colo uterino está relacionada aos subtipos 6, 11, 16 e 18 e deve ser aplicada antes do início da atividade sexual, em mulheres entre 9 e 16 anos.
Existem 2 tipos comerciais dessa vacina: vacina polivalente que protege contra os subtipos 6, 11, 16 e 18 e a bivalente que protege contra os dos subtipos 16 e 18.
Agora que você já sabe mais sobre a verruga viral, continue lendo e saiba mais sobre a teledermatologia.





