Síndrome de Stevens-Johnson e necrólise epidérmica tóxica: tire suas dúvidas
- Tatuagem: história, benefícios estéticos e riscos à saúde - 26 de novembro de 2024
- Pseudofoliculite da barba (pelos encravados): como tratar? - 26 de maio de 2024
- Repelentes: Como se Proteger das Picadas de Insetos - 16 de maio de 2024
A ingestão de medicamentos pode causar reações alérgicas graves e, frequentemente fatais, caracterizadas pela perda da pele, semelhante a um grande queimado. É esse o caso da Síndrome de Stevens-Johnson e da necrólise epidérmica tóxica.
Esses problemas são, portanto, urgências na área de dermatologia e exigem o internamento do paciente em UTI.
A maioria dessas reações graves têm como responsável a alergia a medicamentos, favorecido pelo seu uso indiscriminado pela população.
Continue lendo para saber mais sobre a Síndrome de Stevens-Johnson e a necrólise epidérmica tóxica.
O que é a Síndrome de Stevens-Johnson e a necrólise epidérmica tóxica?
Para entender o que é Síndrome de Stevens-Johnson e a necrólise epidérmica tóxica precisamos falar um pouco sobre as diversas manifestações clínicas que podem ocorrer após uma infecção ou a ingestão de medicamentos.
Essas manifestações compreendem desde um menor comprometimento da pele, que ocorre quando há a necrose (morte) da camada mais superficial da pele, a epiderme, até o eritema polimorfo forma Minor. ( link interno)
Também há reações que são mais graves, passando pela forma Major (link interno), evoluindo para a Síndrome de Stevens-Johnson (SSJ). Nos graus ainda mais sérios, ocorre a transição entre essa síndrome e a necrólise epidérmica tóxica (SSJ/NET). Por fim, no extremo da gravidade, há a necrólise epidérmica tóxica (NET).
Dessa forma, o espectro das manifestações clínicas mais graves segue essa ordem:
- SSJ,
- SSJ/NET,
- NET.
Quanto menor a gravidade do comprometimento da pele, maior é a relação com o processo infeccioso, o que corresponde às formas Minor e Major do eritema polimorfo. A partir da Síndrome de Stevens-Johnson, a relação com infecção deixa de predominar e passa a haver relação com alergia a medicamentos.
A classificação dessas formas mais graves de reação alérgica é baseada na extensão do comprometimento da superfície da pele:
- Síndrome de Stevens-Johnson: menos de 10%,
- transição da Síndrome de Stevens-Johnson-Necrólise epidérmica tóxica: de 10 a 30%,
- necrólise epidérmica tóxica: mais de 30%.
Quanto maior a extensão do comprometimento da pele, maior o percentual de mortalidade, exigindo internamento em UTI para ser tratado com os mesmos cuidados de um grande queimado, nos casos mais graves.
Incidência
A incidência dessas 3 formas mais graves varia de 1 a 7 casos por 1 milhão de habitantes por ano.
Vale ressaltar que a síndrome de Stevens-Johnson é 3 vezes mais frequente do que a necrólise epidérmica tóxica.
As doenças são muito mais frequentes nos portadores de AIDS e de câncer em geral, e as mulheres são 2 vezes mais afetadas do que os homens.
A mortalidade é crescente a partir da SSJ, que é de 10%, e chega a 50% na NET. A probabilidade de morrer é maior nos indivíduos acima de 70 anos e nos portadores de comorbidades, como diabetes mellitus.
Qual a causa da SSJ, SSJ-NET e NET?
A principal causa da síndrome de Stevens-Johnson, da necrólise epidérmica tóxica e da sua transição são os medicamentos. Há mais de 100 tipos que podem ser classificados como responsáveis.
Na investigação do agente causal, o mais suspeito é aquele ingerido entre 4 e 28 dias antes do aparecimento das manifestações clínicas.
Já no caso de medicamentos de uso contínuo, a reação ocorre nos dois primeiros meses de tratamento.
Os principais compostos responsáveis são:
- Sulfonamidas, especialmente o sulfametoxazol (Bactrim)
- Anticonvulsivantes, como carbamazepina, lamotrigina, fenobarbital e fenitoína
- Dipirona,
- Anti-inflamatórios não hormonais, especialmente os derivados oxicans como o piroxican,
- Alopurinol,
- Nevirapina.
Outras causas, muito menos frequentes, são:
- Infecção pelo Micoplasma pneumoniae, especialmente em crianças
- Vacinas
- Meios de contraste utilizados para exames de imagem
- Medicamentos fitoterápicos,
- Radioterapia.
Fatores de risco
Apesar de todos poderem desenvolver a Síndrome de Stevens-Johnson e a necrólise epidérmica tóxica, há alguns fatores de risco que predispõem a reação alérgica.
Os principais são:
Infectados pelo HIV
Os infectados pelo HIV apresentam um risco 100 vezes maior de desenvolver SSJ, SSJ/NET e NET.
Isso se dá pela maior exposição desses pacientes a vários medicamentos, infecções concomitantes e alterações imunológicas determinadas pelo vírus do HIV.
Câncer
Os pacientes oncológicos, especialmente nos casos do câncer originados no sangue, têm 30 a 60 vezes maior chance de desenvolver SSJ ou NET.
Nesses pacientes, os medicamentos responsáveis mais utilizados são os antibióticos, anticonvulsivantes e os específicos para tratar câncer.
Além disso, pessoas diagnosticadas com lúpus eritematoso sistêmico e com predisposição hereditária também são mais propensas a essas doenças.
Como a Síndrome de Stevens-Johnson se manifesta?
A Síndrome de Stevens-Johnson pode se manifestar de diferentes formas. Mas, de forma geral, inicialmente surgem sintomas semelhantes à gripe:
- Febre superior a 39 °C,
- Astenia (sensação de corpo mole),
- Anorexia (falta de apetite),
- Mialgia (dor muscular),
- Artralgia (dor nas articulações).
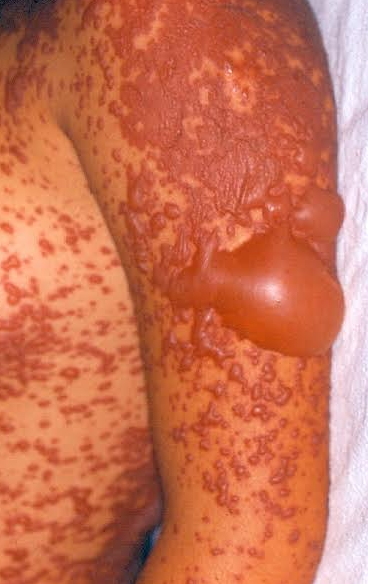
As lesões iniciais podem ser compostas por manchas avermelhadas e pápulas (carocinhos) discretas. Manifesta-se por lesões semelhantes ao eritema polimorfo, porém com manchas tipo púrpura (arroxeadas) (foto 1) e bolhas (foto 2), distribuídas amplamente na pele.
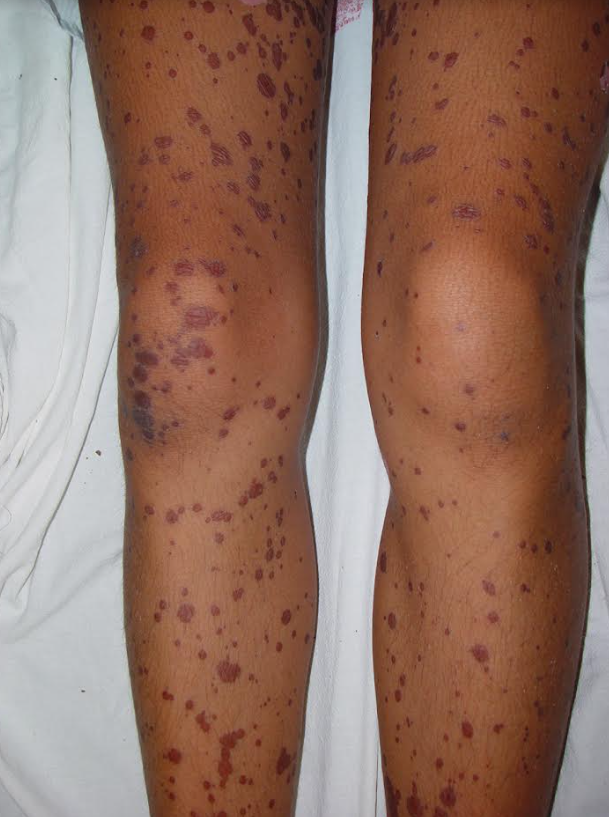
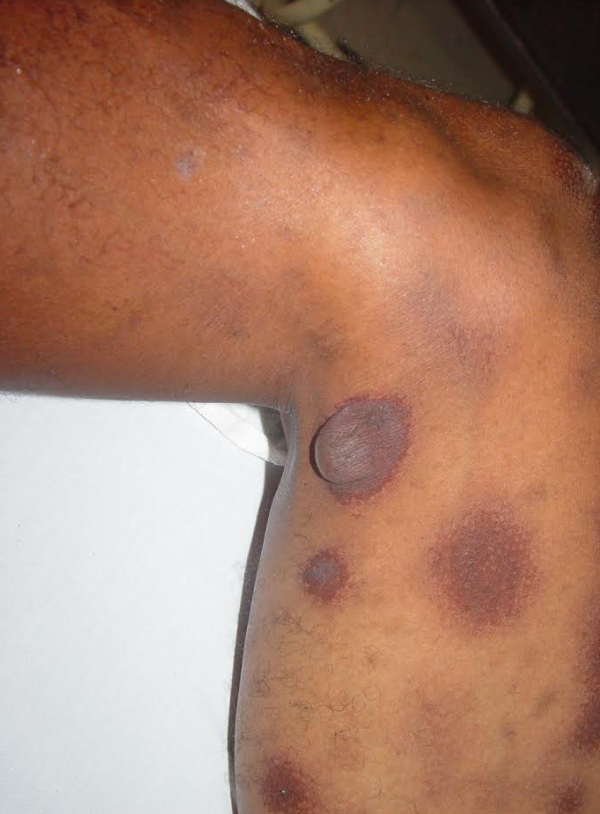
Os locais mais afetados são o dorso das mãos, palmas, plantas, regiões extensoras dos membros e pescoço. Também há lesões no tronco e no rosto.
A extensão das bolhas, decorrente do descolamento da parte mais superficial da pele, não ultrapassa 10% da superfície corporal.
As mucosas são acometidas frequentemente em dois locais que podem ser:
- Boca
- Olhos
- Faringe
- Vias aéreas superiores
- Genitais
Além disso, surge eritema (vermelhidão) e inchaço nesses locais. É seguido pelo surgimento de feridas muito dolorosas, cobertas por placas esbranquiçadas. Isso traz como consequência intensa dor à deglutição, no caso das lesões orais.
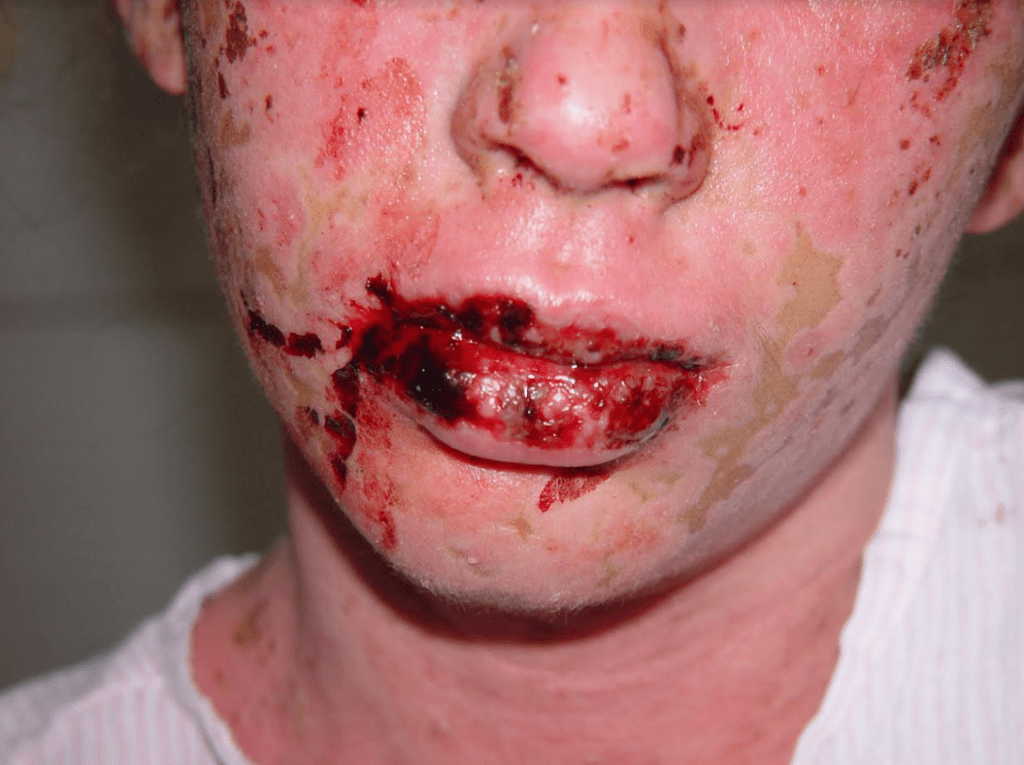
Muito característico é o acometimento dos lábios onde surgem crostas sanguíneas espessas (foto 3).
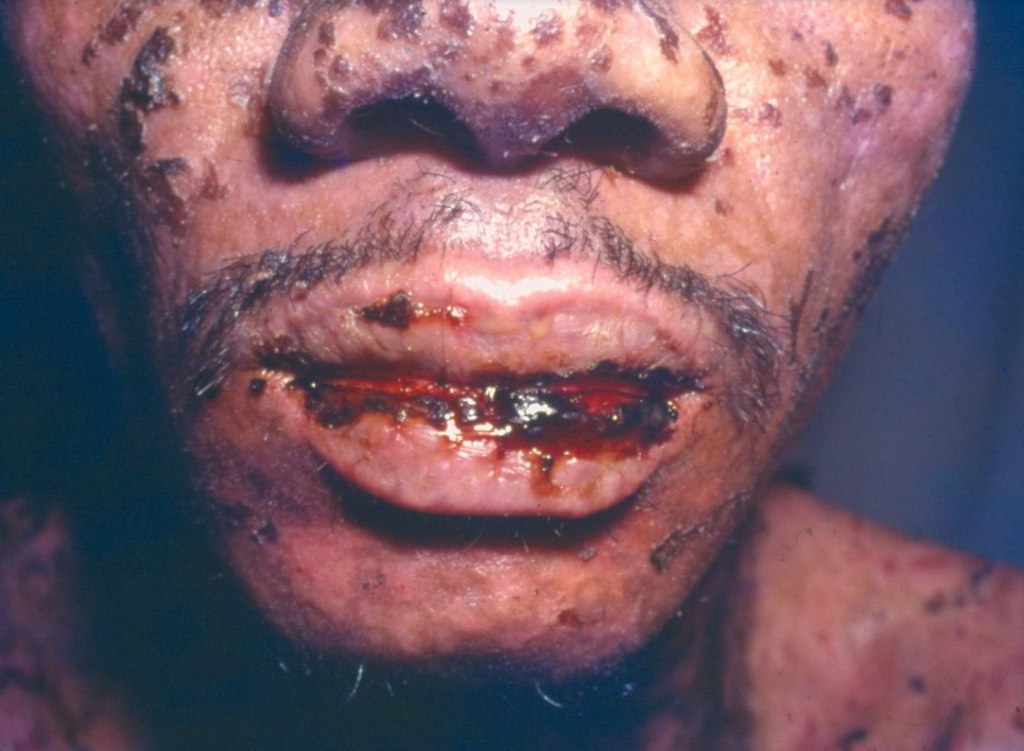
O percentual de mortalidade é de 10%, sendo a septicemia (infecção generalizada) a causa principal.
Como a necrólise epidérmica tóxica se manifesta?
A necrólise epidérmica tóxica, como já falado, representa a forma mais grave do espectro dessas doenças, consequente à maior extensão do acometimento da pele.
As lesões que assemelham a um grande queimado, o que ocorre pelo desprendimento da parte mais superficial da pele.
Inicialmente, surge febre superior a 39 °C e sintomas semelhantes à gripe, além de dor nos músculos e nas articulações.
Também é comum as manifestações consequentes ao comprometimento das mucosas como:
- Dor de garganta,
- Salivação excessiva,
- Tosse
- Sensação de queimação ou coceira ocular,
- Dor à deglutição de alimentos,
- Fotofobia (medo de exposição ao sol).
Após 1 a 3 dias, aparecem mais manifestações na pele e nas mucosas.
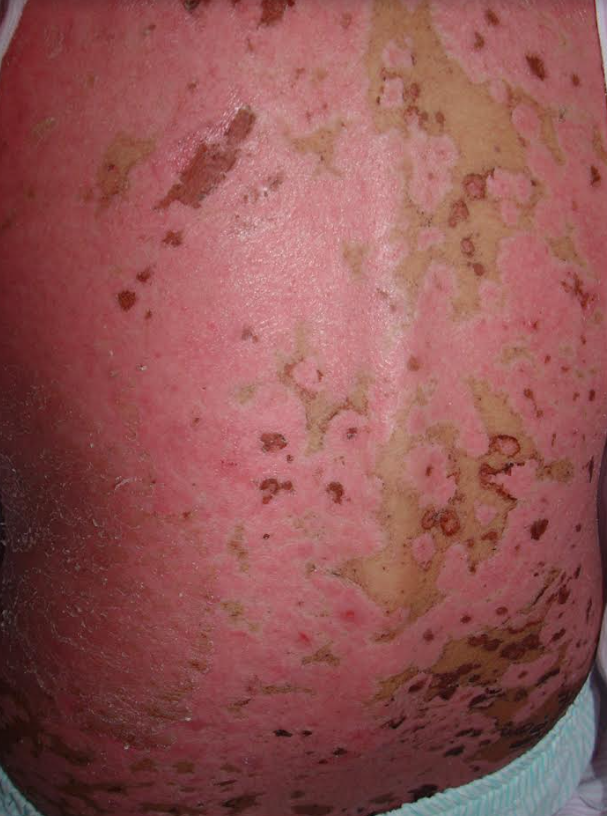
Na pele, há o aparecimento de extensas manchas avermelhadas, muitas delas com centro purpúrico (vermelho escuro), mal delimitadas, iniciando no rosto e evoluindo de forma simétrica para a parte superior do tronco.
No período de 2 a 5 dias, a inflamação atinge quase 100% da pele, exceto o couro cabeludo. Raramente a palma e a planta são afetadas.
Sobre a pele avermelhada, surgem vesículas e bolhas (foto 4), que confluem e rompem, além do deslocamento e desprendimento da pele em grandes retalhos, semelhante ao que ocorre com um grande queimado, deixando a pele abaixo desnuda, em “carne viva”, sangrando e eliminando líquido (exsudato). (foto 5)
Essa perda de líquido gera desequilíbrio hidreletrolítico (perda de líquido e eletrólitos, como o sódio) e perda de proteínas.
As áreas da pele submetidas, naturalmente, a maior pressão como a parte posterior dos ombros, dorso e nádegas, são as primeiras a serem eliminadas como retalhos de pele.
Pode ser induzida a formação de bolha pelo ato de atritar a pele aparentemente normal na borda de uma bolha, conhecido como sinal de Nikolsky.
Vale ressaltar que a dor na pele é muito intensa, tanto espontaneamente quanto ao toque.
O surgimento de uma nova pele ocorre no prazo de 2 a 4 semanas.
Aproximadamente 85% a 95% das mucosas são afetadas, geralmente precedendo o acometimento da pele, em 1 a 2 dias. A boca, a faringe, os olhos, a genital e o ânus são as áreas mais afetadas, nessa ordem citada.
Erosões (feridas) extensas e muito dolorosas nos lábios, boca e faringe geram crostas espessas e avermelhadas nos lábios (foto 6), salivação e impedimento de se alimentar. Este último, gera desidratação e desnutrição.
Já o acometimento dos olhos acarreta:
- Fotofobia,
- Dor,
- Erosões da conjuntiva e da córnea,
- Ceratite,
- Sinéquia (aderência) entre as mucosas da pálpebra e do olho
- Amaurose (cegueira),
- Síndrome Sicca (olhos secos permanentemente).
O acometimento das mucosas genital e anal induz dor intensa ao urinar e ao evacuar, respectivamente, além de aderências na vagina, nos grandes lábios e no trato urinário. Essas complicações têm como consequência o impedimento do ato sexual e de urinar.
As complicações mais graves da necrólise epidérmica tóxica, que podem comprometer a vida dos pacientes, são as seguintes:
- Septicemia (infecção generalizada), sendo a principal causa de morte,
- Insuficiência respiratória, gerando necessidade de utilizar respirador artificial,
- Coagulação intravascular disseminada, provocando sangramento do aparelho gastrointestinal, e insuficiência respiratória, renal e do fígado.
A mortalidade da NET é muito alta variando de 25% até 50%.
Como devem ser tratadas essas reações alérgicas?
Ao desconfiar de Síndrome de Stevens-Johnson, necrólise epidérmica tóxica ou sua transição, vá de forma urgente a um dermatologista para fazer a avaliação das lesões.
Alguns medicamentos podem deter a progressão da doença e o remédio causador deve ser suspenso o quanto antes.
Dependendo da seriedade, o paciente precisa ser tratado na UTI, se mantendo em ambiente aquecido, fazendo hidratação por via intravenosa e se alimentando por via intravenosa.
Além disso, pode-se prescrever analgésicos para controlar a dor e antibióticos quando houver suspeita de infecção bacteriana.
Se você ainda tiver alguma dúvida sobre a Síndrome de Stevens-Johnson e a necrólise epidérmica tóxica, entre em contato conosco e converse com um especialista.




